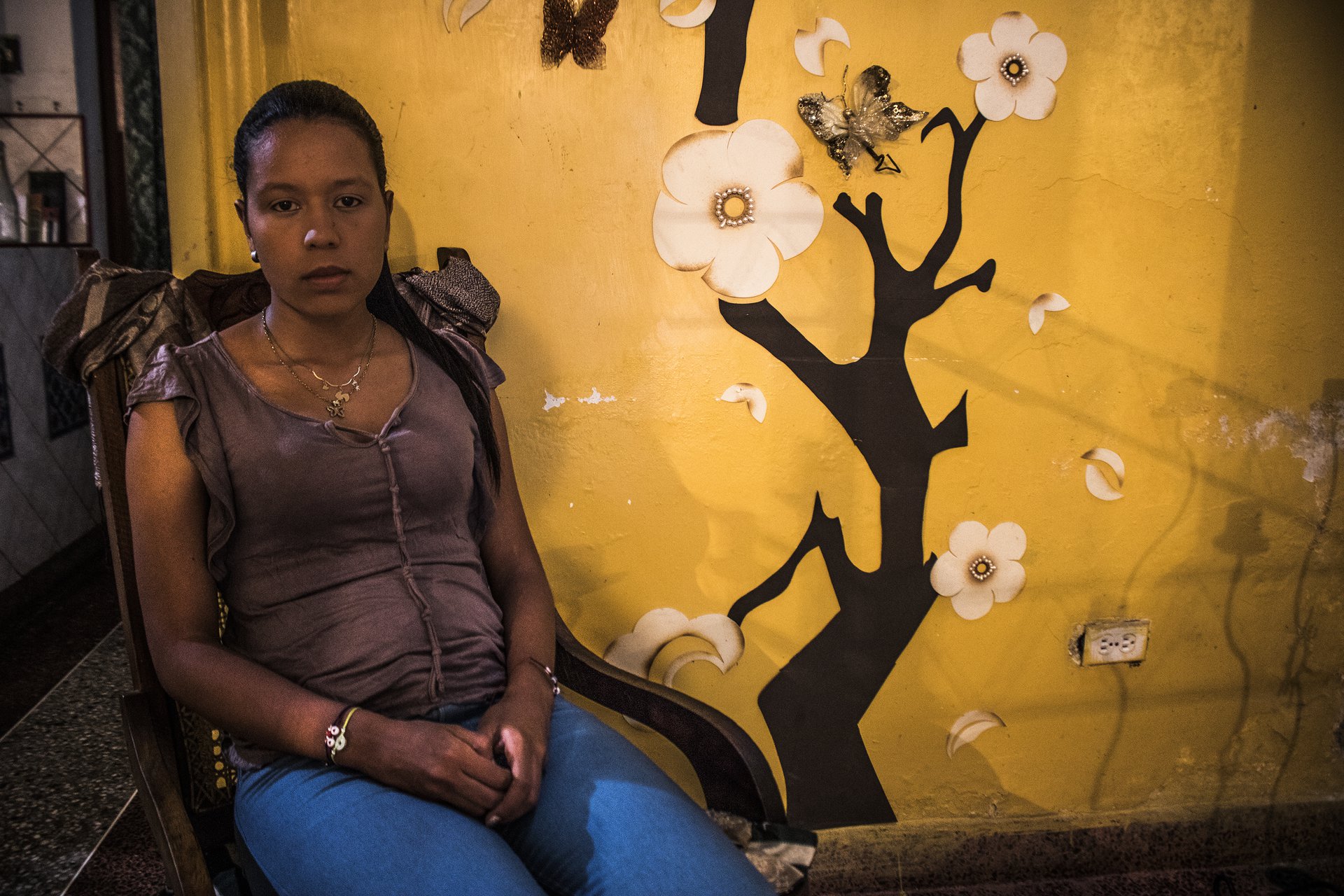Pero esterilizarse no fue sencillo. Génesis pasó 6 meses tratando de convencer a su doctor para que la operara, pues le decían que era muy joven. Familiares y amigos también cuestionaron su decisión. Pero nada le impidió tomar la misma opción que 26% de las venezolanas ya tomaban para 2013 ante la falta de anticonceptivos.
—Una amiga me dijo que cómo iba a hacer eso. Que si pierdo a la única hija que tengo me quedaré sola —, recuerda Génesis, mientras ve correr a su hija en un parque cercano a su casa —La gente dejó de hablarme, en el trabajo todos lo comentaban. Fui juzgada por tomar una decisión que era mía.
Génesis está segura de lo que hizo. Admite que esterilizarse le ha dado paz. Hoy trabaja como enfermera quirúrgica, tiene dos empleos, estudia y es emprendedora. Tiene la certeza de que en la Venezuela de hoy no solo es insostenible tener un bebé: es un riesgo para su vida.
El parto de su hija fue complicado y derivó en una cesárea. Génesis dice que esa cicatriz en su vientre y el abandono de su pareja le recuerdan las dificultades que enfrentó durante el embarazo y en los primeros años de su niña. Que en Venezuela es necesario dejar de ser mujer para ser madre. Y su esterilización es un rechazo a ese estereotipo.
—No tengo porque anularme, dejar de ser mujer, dejar de vivir para ser mamá en Venezuela —dice Génesis, a quien le ha costado conseguir una nueva pareja luego de la operación, en parte por haber tomado la decisión de no tener más hijos.
En cuidados intensivos
Pasaron 24 horas antes de que ingresaran a Fabiola Gonzales al quirófano para la cesárea. En ese momento el riesgo era inminente: había perdido más del 90% del líquido amniótico y cada médico que entraba a la sala de parto del Hospital Central de Maracay para medir sus dilataciones le decía: “Tienes que estar preparada. Tu bebé puede nacer muerto”.
Mientras, en la sala de espera a la que llaman “el piso negro” —un sitio oscuro, caluroso, donde caminan gatos y cucarachas—, su familia tenía el mismo tiempo esperando información, recorriendo farmacias y buscando dinero para costear un filtro purificador, cepillos quirúrgicos, anestesia, entre otras cosas necesarias para la operación.
Fabiola vio parir a varias mujeres, escuchó llorar a otras por sus niños que nacieron sin vida, debió contener el llanto cuando sentía perder más líquido y veía pasar las horas sin estar segura del estado de su bebé. Una crisis de nervios la hizo temblar de pies a cabeza y provocó una taquicardia en su hijo. Entonces los médicos la pasaron al quirófano. Después de colocarle una inyección epidural y anestesiar la parte baja de su cuerpo para la cesárea, Fabiola dio a luz una tarde a finales de marzo. Su bebé lloró al nacer y todos en la sala quedaron sorprendidos.
El niño ingresó a cuidados intensivos. Fabiola seguía en quirófano a la espera de una cama desocupada, pero al día siguiente, el 25 de marzo, ocurrió un apagón: el segundo del año en toda Venezuela. El generador eléctrico solo funcionaba en algunas áreas y en ningún piso de maternidad había aire acondicionado. Cuando Fabiola llegó a uno de los pisos de hospitalización se encontró con 20 mujeres que amenazaban dejar el hospital sin permiso del médico. Se quejaban de la falta de agua y de condiciones mínimas de higiene en la sala de observación para madres y niños recién nacidos.
La tarde del apagón, seis mujeres decidieron irse a su riesgo. Otras 19 seguían bajo cuidado médico. Una bacteria en el quirófano había infectado al 90% de quienes dieron a luz mediante cesárea ese fin de semana. Fabiola fue una de ellas: una infección obligó a los doctores a reabrir la herida y tratarla sin anestesia, porque en el hospital no había.