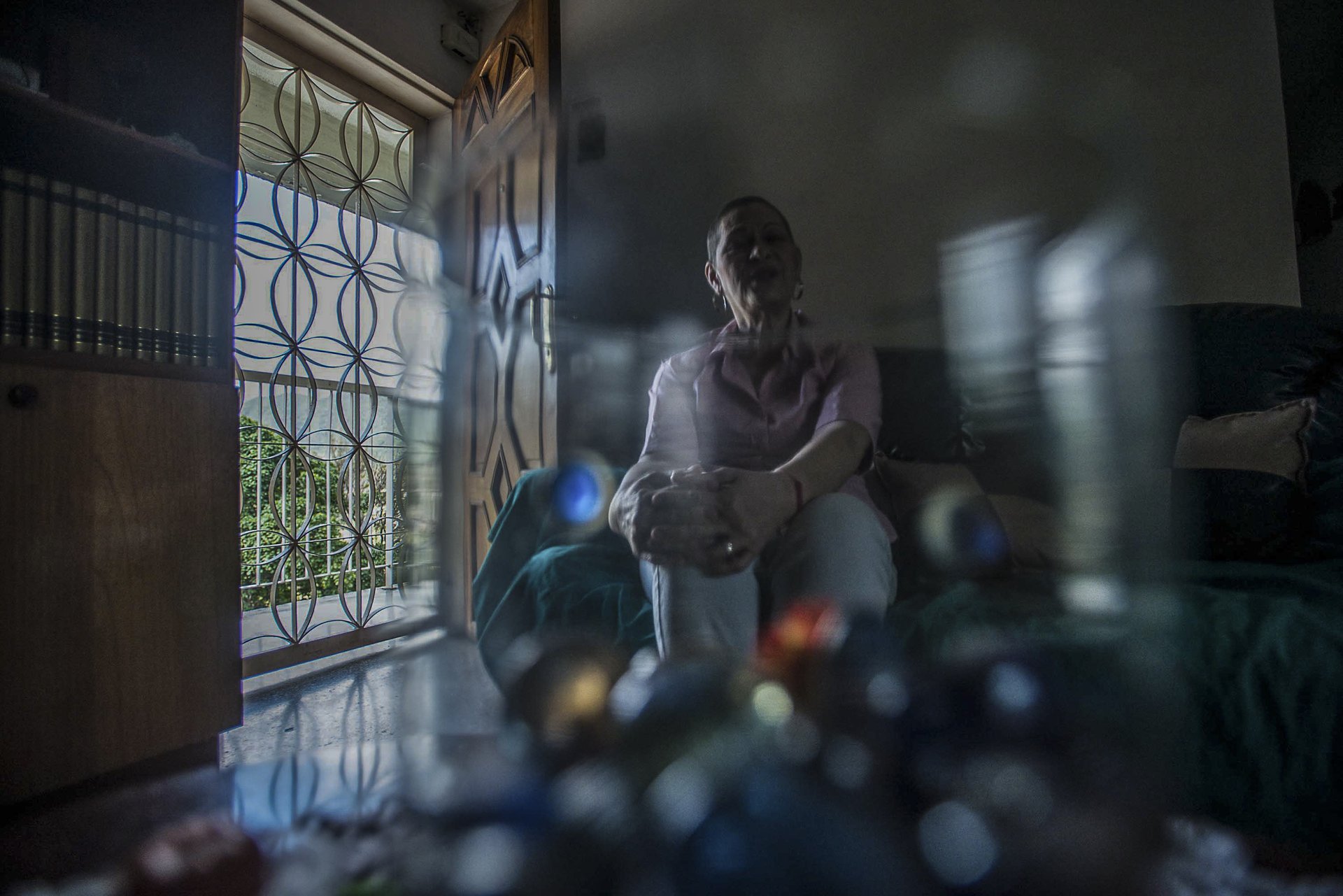El celular de Maggela Lingstuyt no paraba de sonar. Amigos y familiares la llamaban o le enviaban mensajes de WhatsApp y notas de voz felicitándola. Amanecía el primero de mayo de 2019. Cumplía 54 años de edad, pero ella no tenía ánimos porque acababa de pasar una mala noche: el dolor de huesos había sido intenso. Ignoró el teléfono y se quedó en cama tratando de descansar.
A Maggela le entusiasmaba cumplir años. Como la fecha coincide con el Día Internacional del Trabajador, que en Venezuela es feriado, siempre aprovechaba para festejar. Era una pausa que atesoraba, un alto en la rutina para brindar. Durante su juventud, organizaba fiestas apoteósicas o se iba de viaje con amistades. Con el paso del tiempo, las celebraciones se tornaron más íntimas y especiales. Sobre todo, desde que le diagnosticaron cáncer de mama: ahora piensa que sumar un año de vida es una victoria pequeña —tal vez no tan pequeña— que hay que agradecer y celebrar.
Fue un día de 2008. Mientras se duchaba palpó en su seno derecho una pelota diminuta, dura, del tamaño de una semilla de durazno. «Esto no debe ser algo bueno», pensó. Salió del baño angustiada, se vistió y llamó por teléfono a una de sus hijas que entonces trabajaba en el área de administración de una clínica.
—Vente de una vez, para que te hagan un eco mamario —le dijo la joven apenas Maggela le contó.
Un par de horas después de llegar, una doctora le hizo un examen. La especialista tuvo muy claro que Maggela tenía cáncer, pero le dijo que no se alarmara. Había que hacerle una biopsia para estar seguros.
Cuatro días después, el estudio confirmó la enfermedad. Maggela, serena pero preocupada, fue al Hospital Luis Razetti, uno de los dos oncológicos que hay en la ciudad, ubicado en el centro norte de Caracas. Allí la atendió un médico que le indicó el paso a paso que debía seguir: una operación para extirparle la parte afectada de la mama derecha, seis ciclos de quimioterapia y 35 sesiones de radioterapia. Un proceso largo e invasivo que la dejaría sin pelo, le quemaría la piel y la confinaría a un malestar perenne, pero que podía disipar el cáncer de su cuerpo.
En aquel entonces, Maggela contaba con un seguro médico que cubrió los costos de la cirugía en una clínica. En el Luis Razetti le aplicaron las quimioterapias, y como la sala de radioterapia de allí no estaba operativa, pudo pagar sus sesiones en un sitio privado. El 23 de diciembre de 2008 fue la última. Maggela estaba calva, demacrada, con la piel irritada y el estómago vuelto un torbellino. Eran consecuencias de la quimio y de tanta radiación.
Sus cuatro hijas, sus cinco nietos, su madre y su esposo pasaron la Navidad y recibieron el Año Nuevo con ella: cenaron juntos, sin estridencias, pero contentos. Tenían la esperanza de que el cáncer había quedado definitivamente atrás. El 2009 —brindaron por eso— sería un mejor año.
Y lo fue. Ese y los siguientes fueron años buenos. Maggela seguía rigurosamente las indicaciones de su médico. Cada seis meses iba al hospital con exámenes especiales —gammagramas óseos, tomografías, mamografías, ecos mamarios, rayos x de tórax— cuyos resultados arrojaban siempre buenas noticias: no había rastro alguno de la enfermedad.
Maggela retomó su vida. Licenciada en finanzas públicas, se dedicaba a gerenciar el autolavado de unos amigos. A veces le dolían los huesos, pero lo atribuía al cansancio, al ajetreo del día a día. «¿O será la edad? ¿Será que necesito calcio? ¿Será osteoporosis?», se preguntó un día de 2017, cuando pensó que podía ser otra cosa. Le dolían la columna, el fémur y el coxis. Todo a la vez. En una de las consultas de control le informó a su oncólogo, pero él no le prestó mayor atención a esos síntomas.
Meses después, las molestias se trasladaron al pecho. Sentía el tórax oprimido. Una presión entre el pecho y la espalda. Le costaba respirar. Tenía la sensación de que se asfixiaba. Tosía y jadeaba. Maggela fue al médico de emergencia y le ordenaron una tomografía, que evidenció un derrame pleural: sobreacumulación de líquido en el espacio que hay entre los pulmones y la pared torácica. Le hicieron un drenaje. Como en el hospital no había anestesia, el procedimiento fue a carne viva.
Gritó.