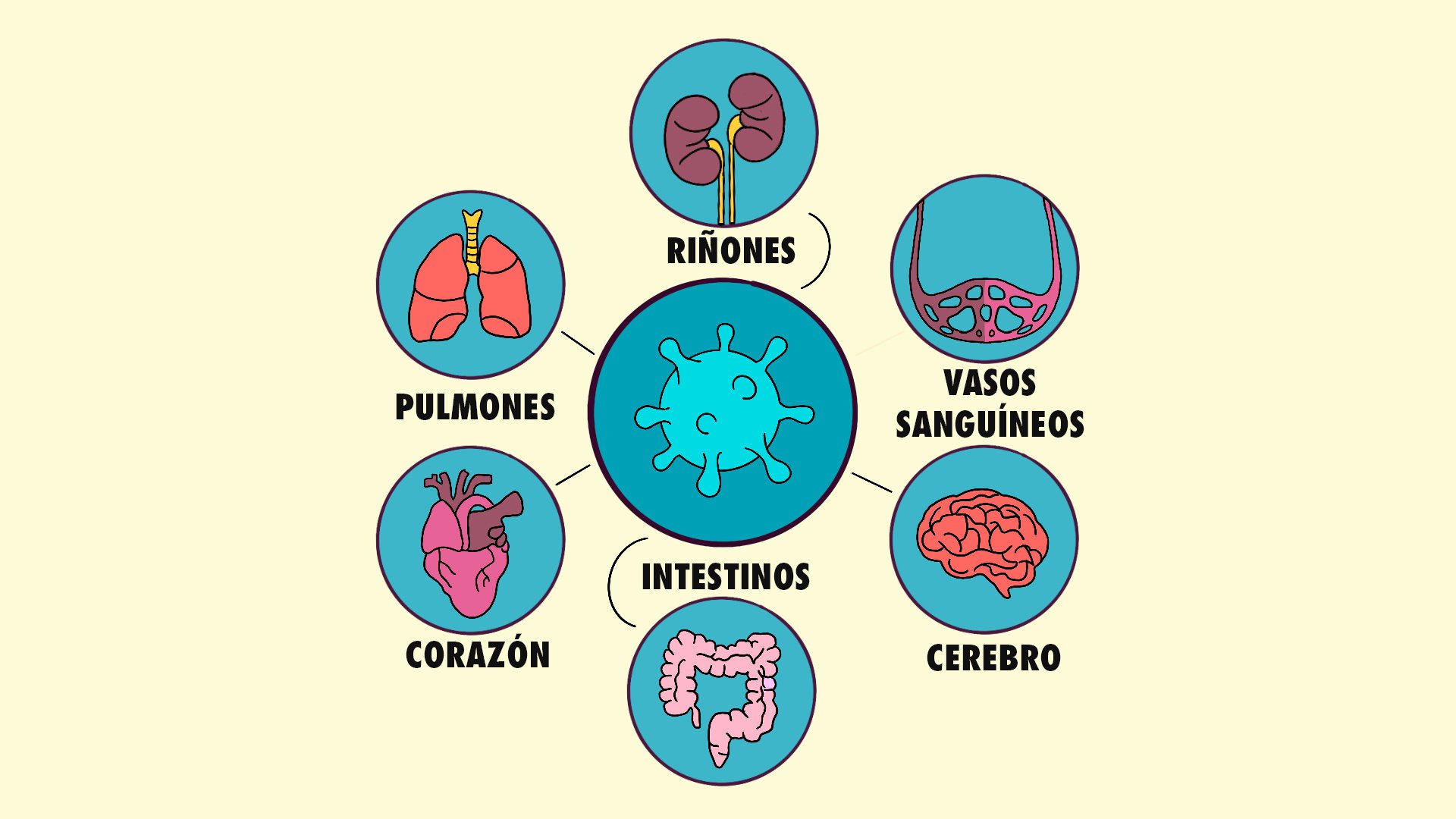
Han pasado cinco meses desde que el nuevo coronavirus infectó a las primeras personas en la ciudad de Wuhan. Conforme aumentan los números de casos, el SARS-CoV-2 deja cada vez más claro que lo subestimamos. La enfermedad que causa COVID-19 no es una simple afección respiratoria. También ataca al corazón, los vasos sanguíneos, los riñones, los intestinos, el cerebro y otras partes del cuerpo, como ningún otro patógeno al que nos hayamos enfrentado. Esto es lo que sabemos hasta ahora sobre su comportamiento en nuestro cuerpo.
Más allá de los pulmones: ¿cómo se comporta
el coronavirus en
nuestro cuerpo?
Al comienzo se pensó que la COVID-19 solo afectaba a los pulmones, pero ahora sabemos que embiste también contra otros órganos. Mientras más descubra la ciencia sobre el comportamiento de esta enfermedad, más opción tendrá de contenerla.
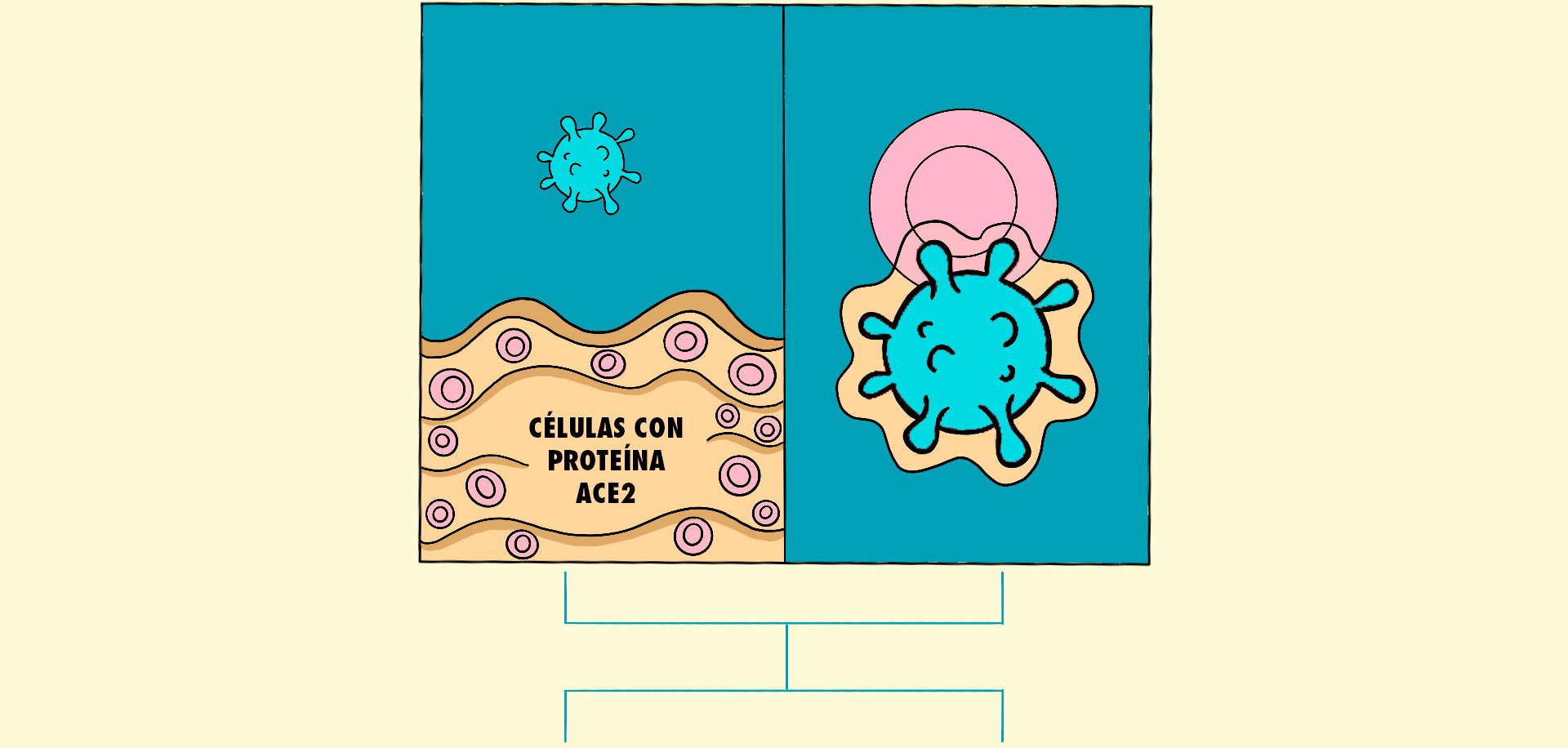
El virus inicia su viaje en la nariz o la garganta. Ahí, en las mucosas que las protegen, encuentra la bienvenida ideal. Las células de esta región están cubiertas de una proteína llamada ACE2 que el SARS-CoV-2 reconoce y utiliza para fusionarse con ellas e introducir su material genético. Una vez dentro, les ordena detener sus funciones normales y obliga a crear más y más virus en el interior de estas células. Antes de morir, fabricarán millones de copias del coronavirus que después infectarán a células vecinas o saldrán del cuerpo para invadir a otra persona.
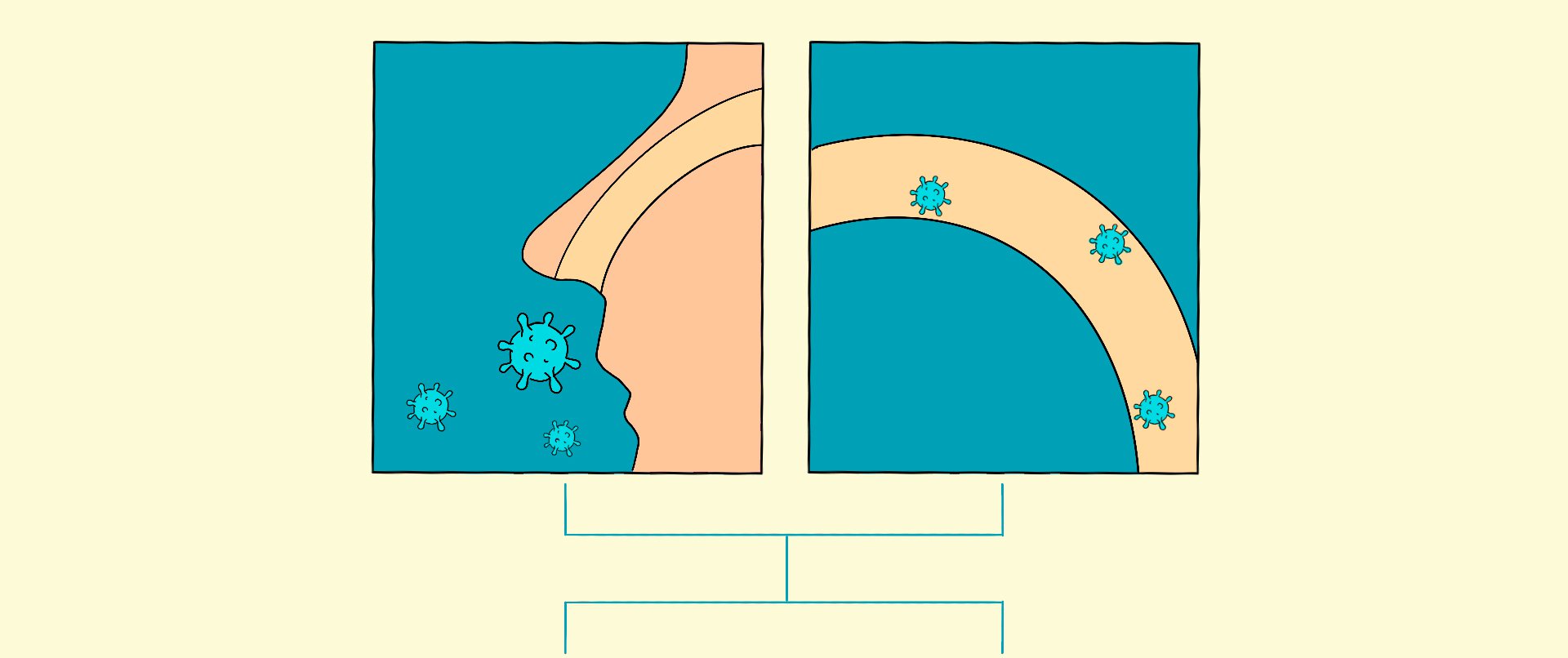
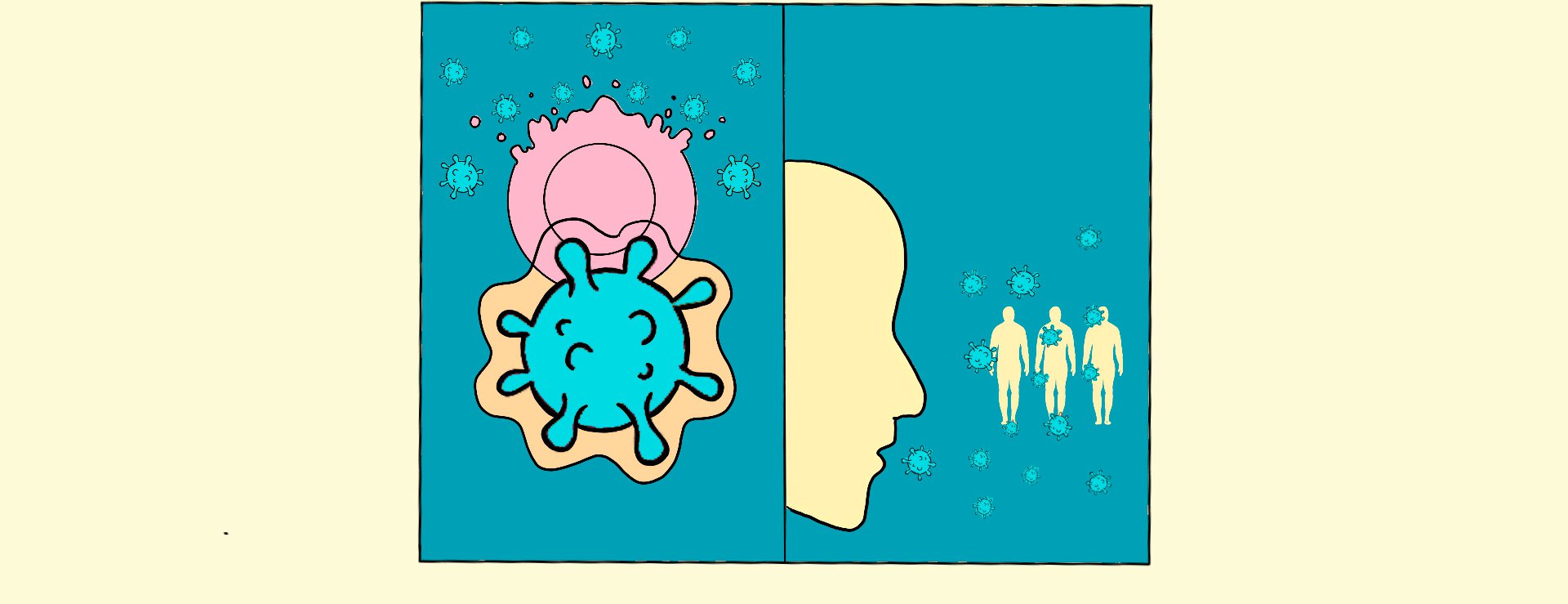
En los siguientes días, el coronavirus se sigue propagando y migra hacia la faringe y la laringe. Para la gran mayoría de pacientes (algunos estiman que el 80%), la enfermedad será leve. Por ahora es difícil saber qué significa eso. Hay quienes ni siquiera se enterarán de que enfermaron. Para otros, la infección será más fuerte que cualquier resfriado común que hayan tenido antes. Pero su sistema inmune terminará por domarla. Un 20% de pacientes seguirá empeorando.

El coronavirus continúa descendiendo y llega a los pulmones. Este es el momento que los médicos temen. Si el SARS-CoV-2 infecta a las células que rodean los alveolos, inicia una batalla muchas veces mortal entre el virus y el sistema inmune. Las defensas del cuerpo atacan al coronavirus y a las células infectadas, dañando también a los pulmones a su paso.
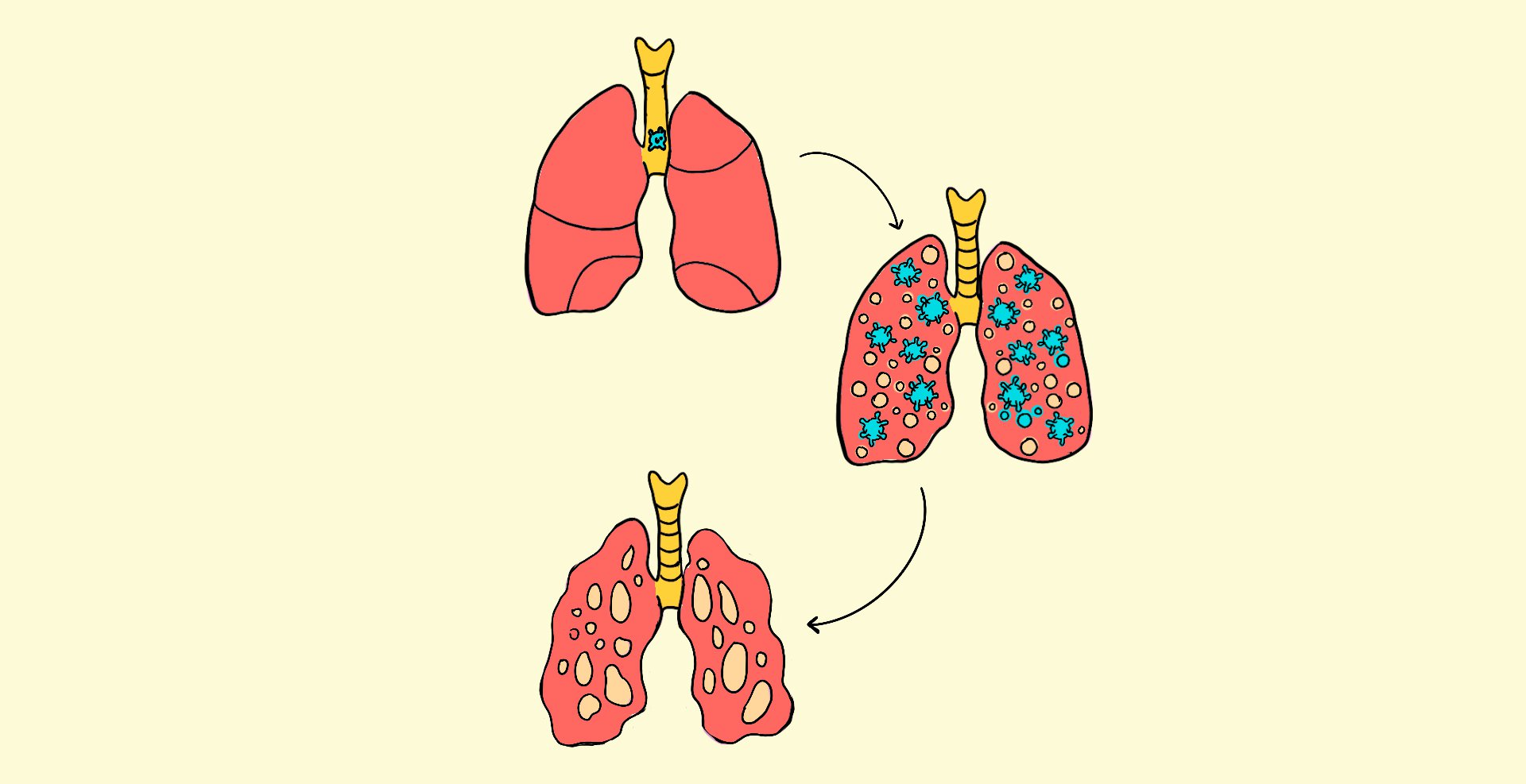
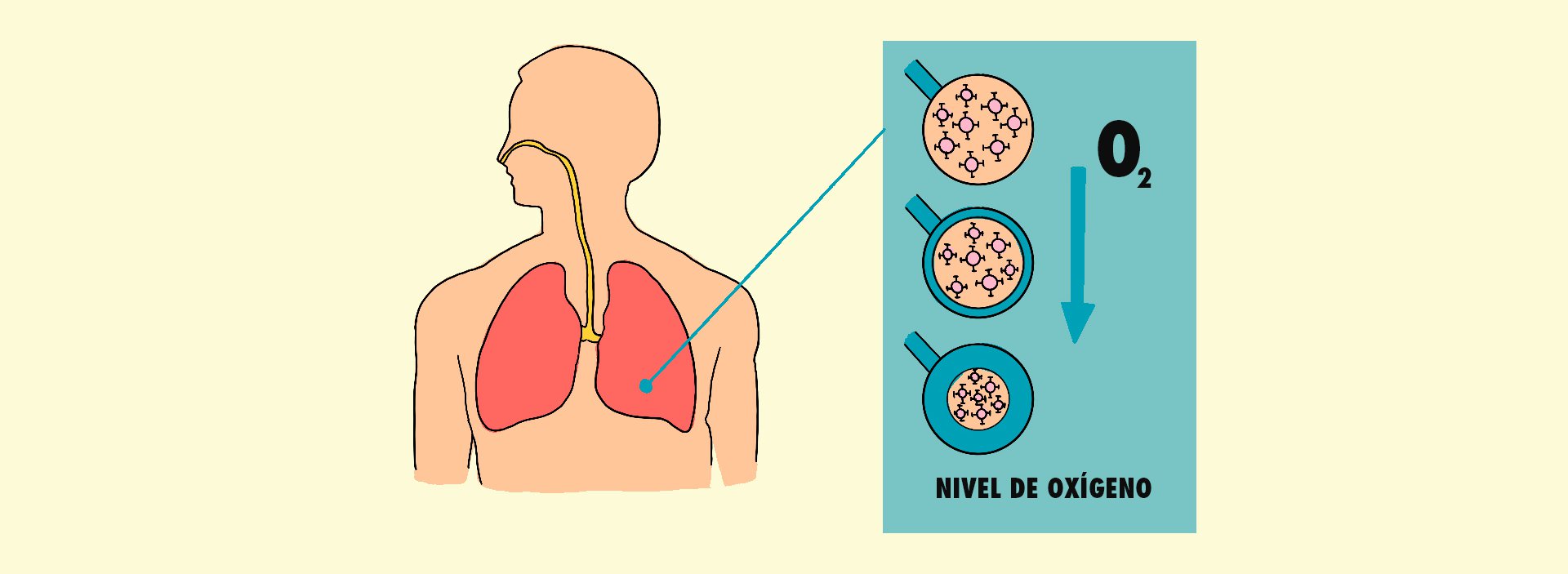
Los tejidos del pulmón se inflaman tanto que dificultan la labor de los alveolos, las diminutas bolsas de aire encargadas de introducir oxígeno al torrente sanguíneo para que sea después distribuido a todos los demás órganos. Si la infección progresa, esos niveles de oxígeno disminuyen. Nos cuesta trabajo respirar. Tosemos, nos da fiebre.
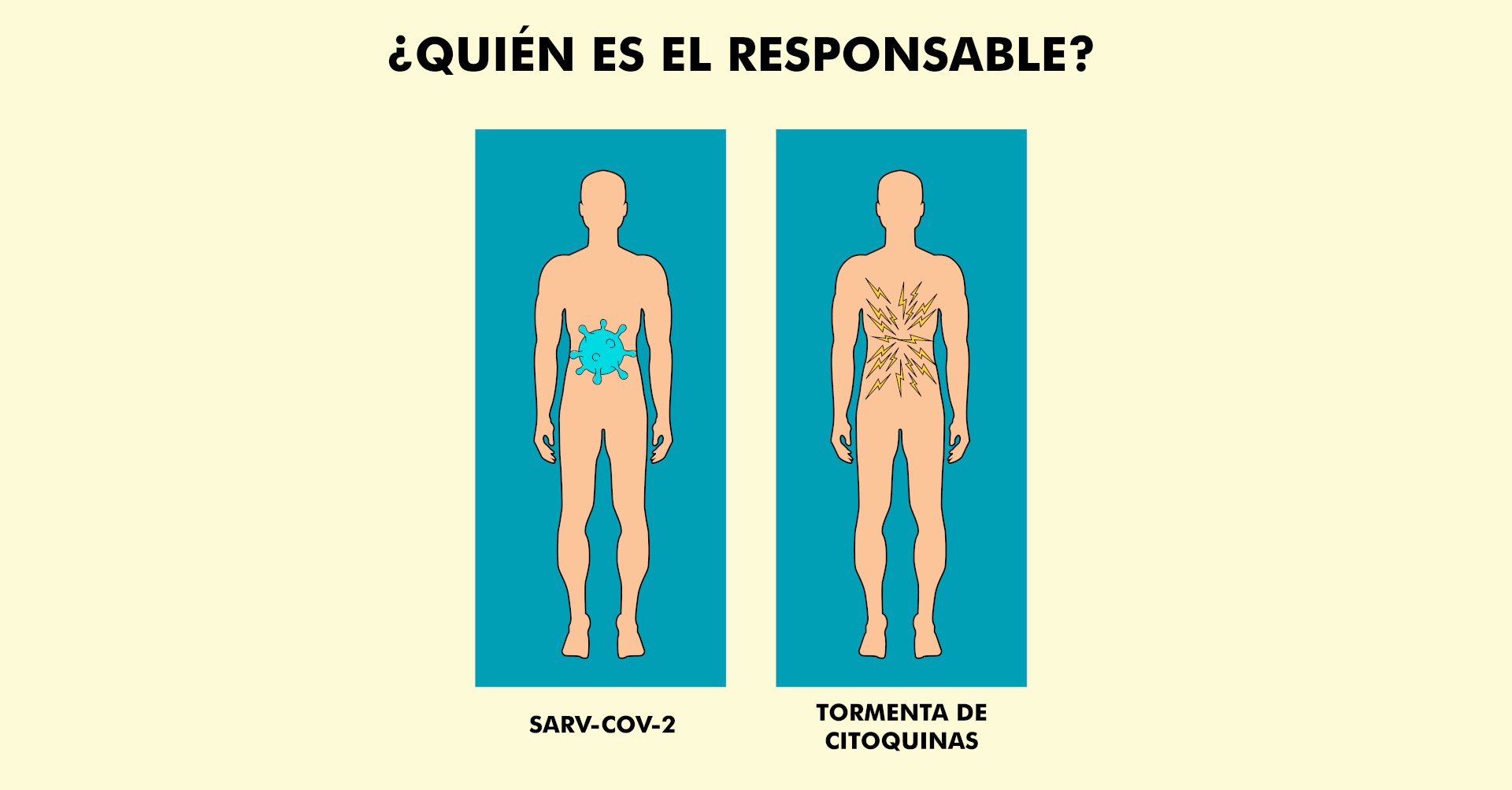
Algunas personas logran recuperarse de todo esto mientras que otros empeoran. Ciertos estudios sugieren que no es tanto el virus, sino el mismo cuerpo, el que causa el peor daño. En su intento por combatir la infección, nuestro sistema de defensas reacciona de forma desproporcionada. Las citoquinas, las moléculas que avisan al sistema inmune sobre la presencia de un invasor para eliminarlo, se acumulan como un enjambre que atrae la atención de más y más células inmunes. No sólo atacan células infectadas, sino también tejidos sanos. Varios órganos empiezan a fallar. El proceso se llama “tormenta de citoquinas” y sabemos que otros virus, como el de la influenza H5N1, también provocan este tipo de respuesta.
Pero como todo lo relacionado a la COVID-19, todavía no tenemos respuestas certeras. Es posible que esa inflamación extrema no sea la única explicación del deterioro de la salud.
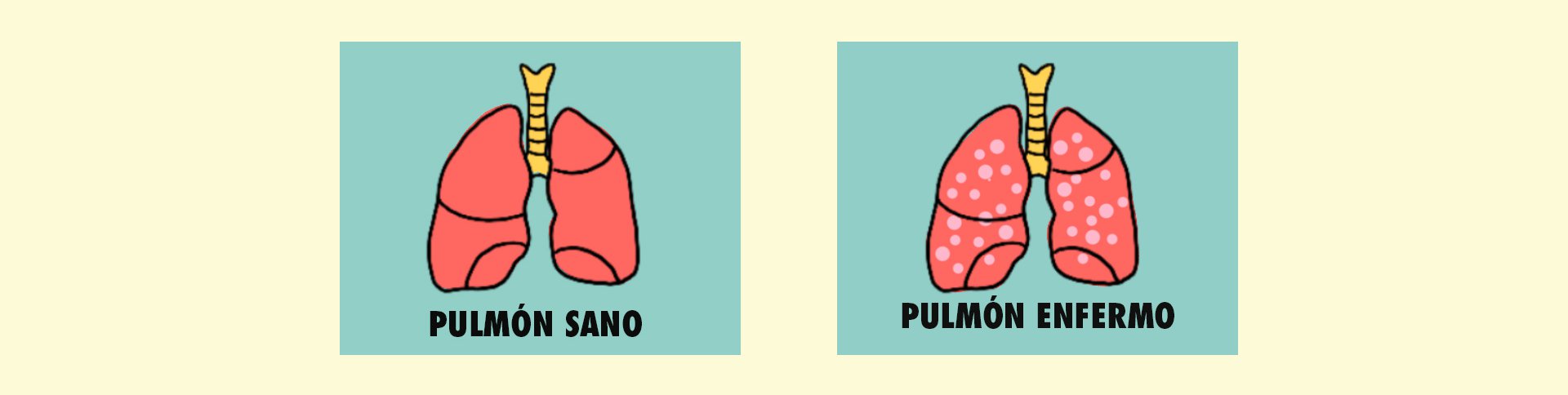
Debido a la inflamación, los pulmones ya no funcionan bien. Se endurecen. Sus alveolos se llenan de pus: moco, células muertas, líquido y células del sistema inmune. En radiografías, aparecen manchas blancas donde debería haber espacios negros, indicando aire. En este punto de la enfermedad, la gente se asfixia y tiene que ser entubada a un ventilador mecánico. Los casos más severos de COVID-19 son, por fortuna, pocos. Pero representan cientos de miles de personas.
En estos últimos meses, la pandemia ha dejado algo claro. La infección del SARS-CoV-2 no se limita a los pulmones. Los científicos sospechan que también ataca a otros órganos cuyas células expresan ACE2, la puerta de entrada del coronavirus. Aunque quizá sea la reacción del mismo cuerpo al virus lo que provoca el fallo sistémico que los médicos observan. Sea lo que sea, sabemos que el daño es extenso. Desde la cabeza hasta los pies.
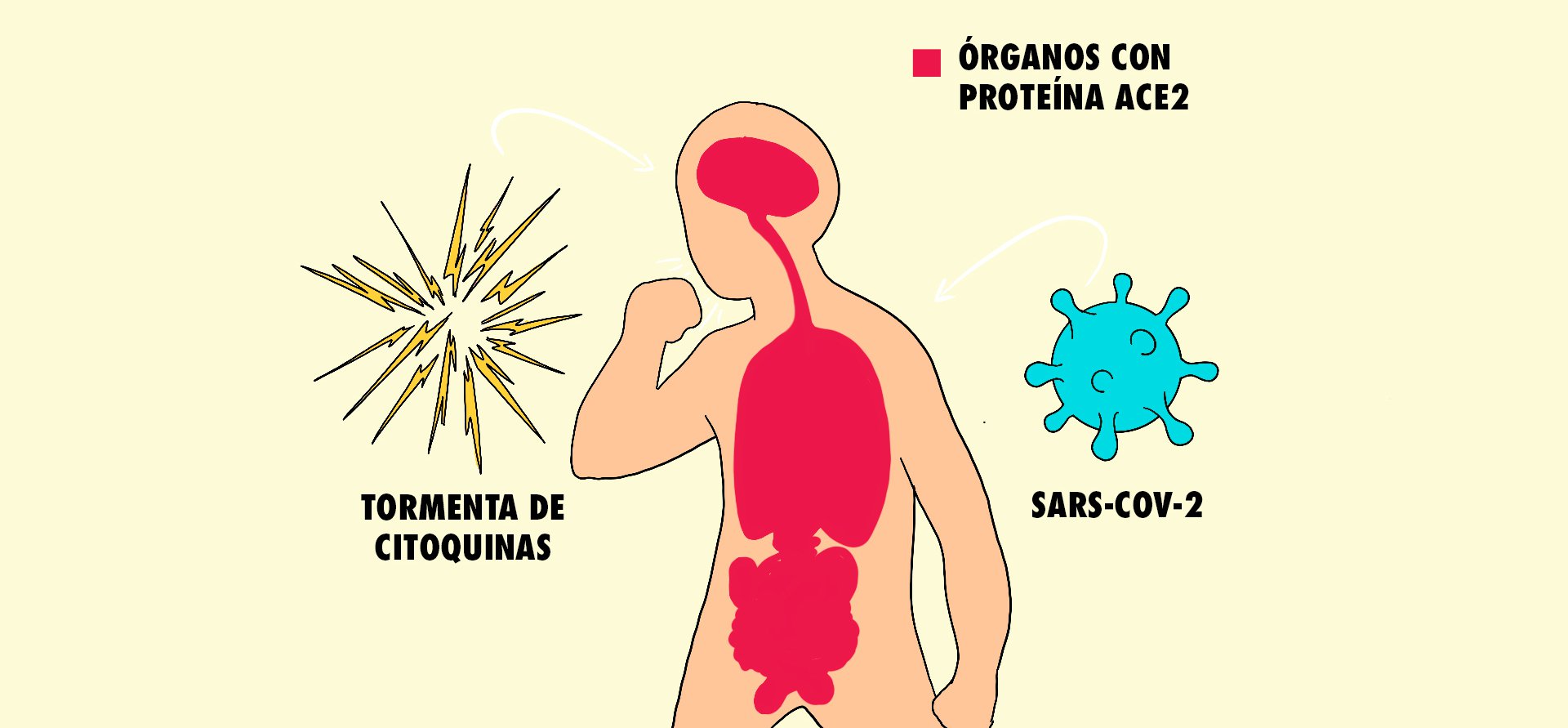
Desde el inicio del brote, en Wuhan, varios pacientes han acudido a las salas de emergencia con dolor de cabeza, mareos y desorientación. Algunos llegan además con convulsiones e inflamación en el cerebro o el tejido que lo rodea. Incluso también con el síndrome de Guillain Barré, en el cual el sistema inmune ataca a los nervios. Otros sufren de derrames cerebrales.
Sin embargo, no queda claro si el SARS-CoV-2 es el culpable de todos estos síntomas o si, en cambio, son consecuencia de una tormenta de citoquinas. En el líquido cefalorraquídeo de un solo paciente de Japón se encontraron rastros del coronavirus. Pero en ciencia un reporte no es suficiente para afirmar nada.
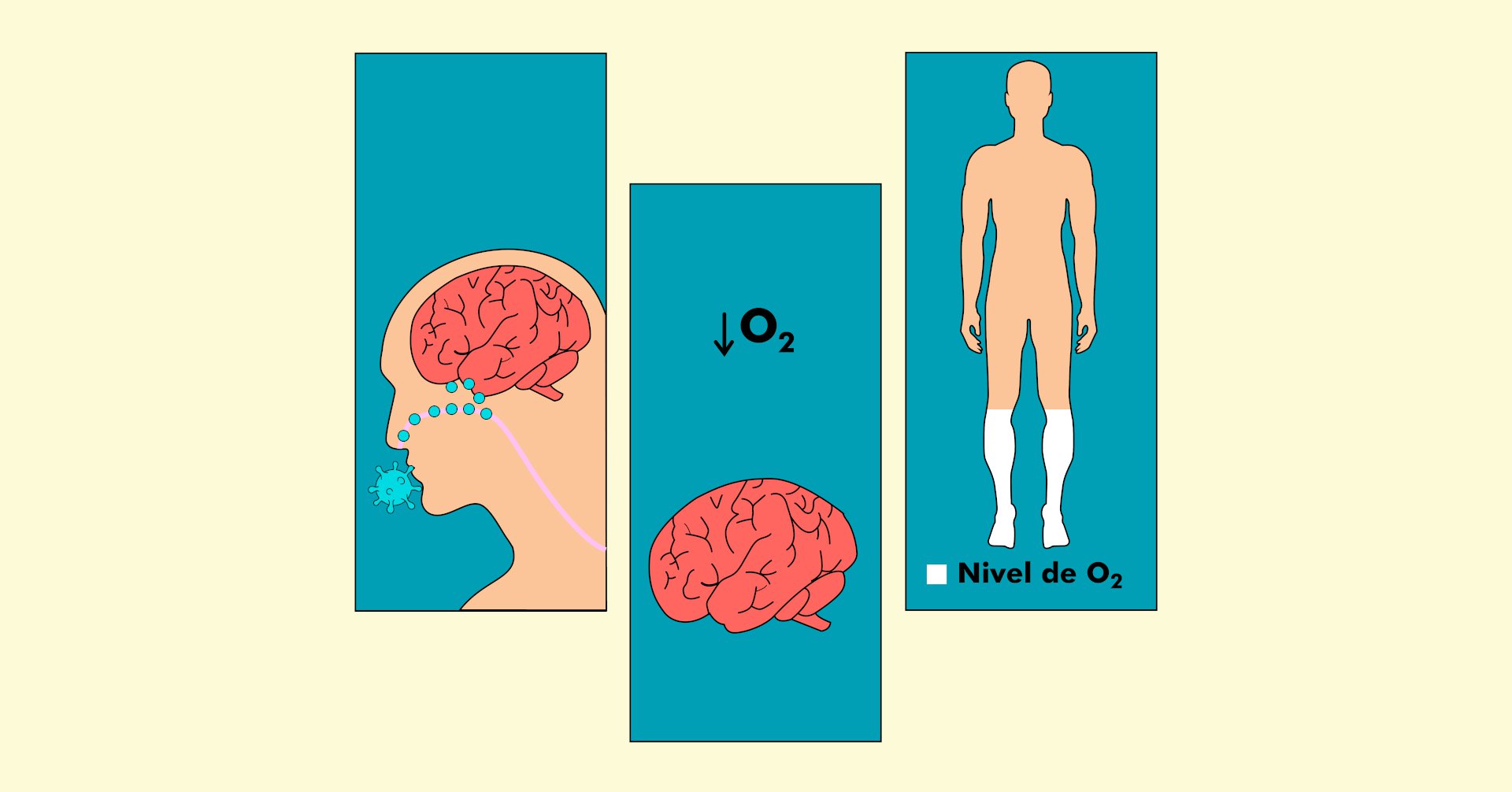
Todavía no existen respuestas a la pregunta de cómo se abre paso el SARS-CoV-2 hacia el sistema nervioso. Los científicos tienen algunas ideas. Una de las rutas de entrada podría ser a través de la nariz, subiendo por los nervios olfatorios que conectan al cerebro. Esto explicaría la desaparición del olfato, que muchos estudios indican como un síntoma de COVID-19.
La cantidad de pacientes que llega con niveles bajísimos de oxígeno en la sangre pero sin asfixia también ha dejado perplejos al personal de salud. Una hipótesis de la comunidad científica es que el coronavirus podría infectar las regiones del cerebro que detectan qué tanto oxígeno tiene el cuerpo, desactivándolas. Pero no se ha probado.
Cuando los médicos empezaron a ver que las piernas de algunos pacientes con COVID-19 se hinchaban y ponían azules, supieron que algo extraño estaba pasando. Los catéteres y las máquinas de diálisis, que filtran la sangre cuando los riñones fallan, comenzaron a atascarse con frecuencia. En las autopsias, los cuerpos de los fallecidos exhibían pequeños coágulos por todas partes.
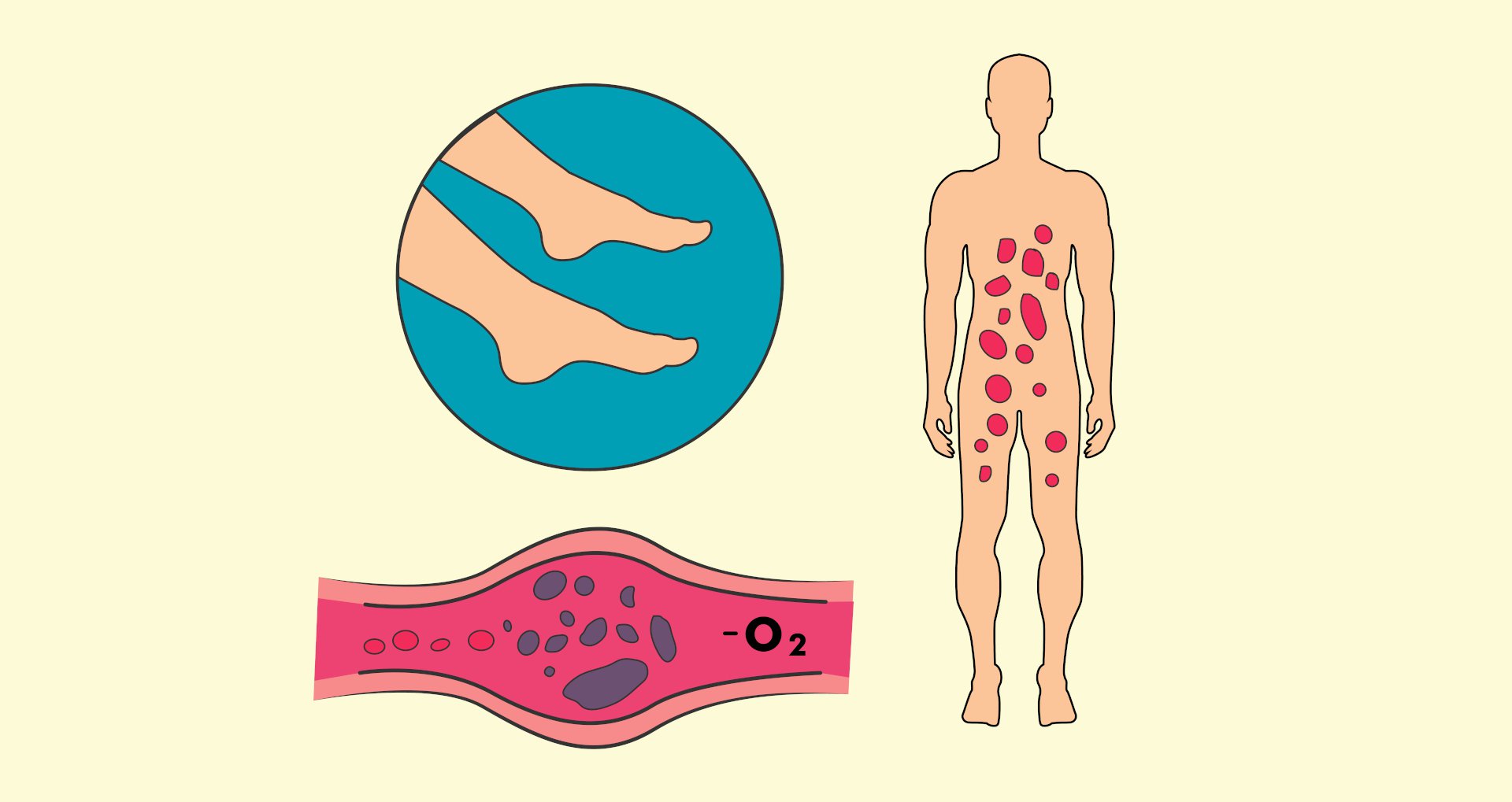
Pronto, distintos estudios encontraron un aumento en los niveles de proteínas relacionadas a la presencia de coágulos. Estos pueden bloquear arterias importantes del pulmón o incluso alojarse en el cerebro, causando estragos. La coagulación excesiva puede ser resultado de una respuesta inflamatoria en todo el cuerpo.
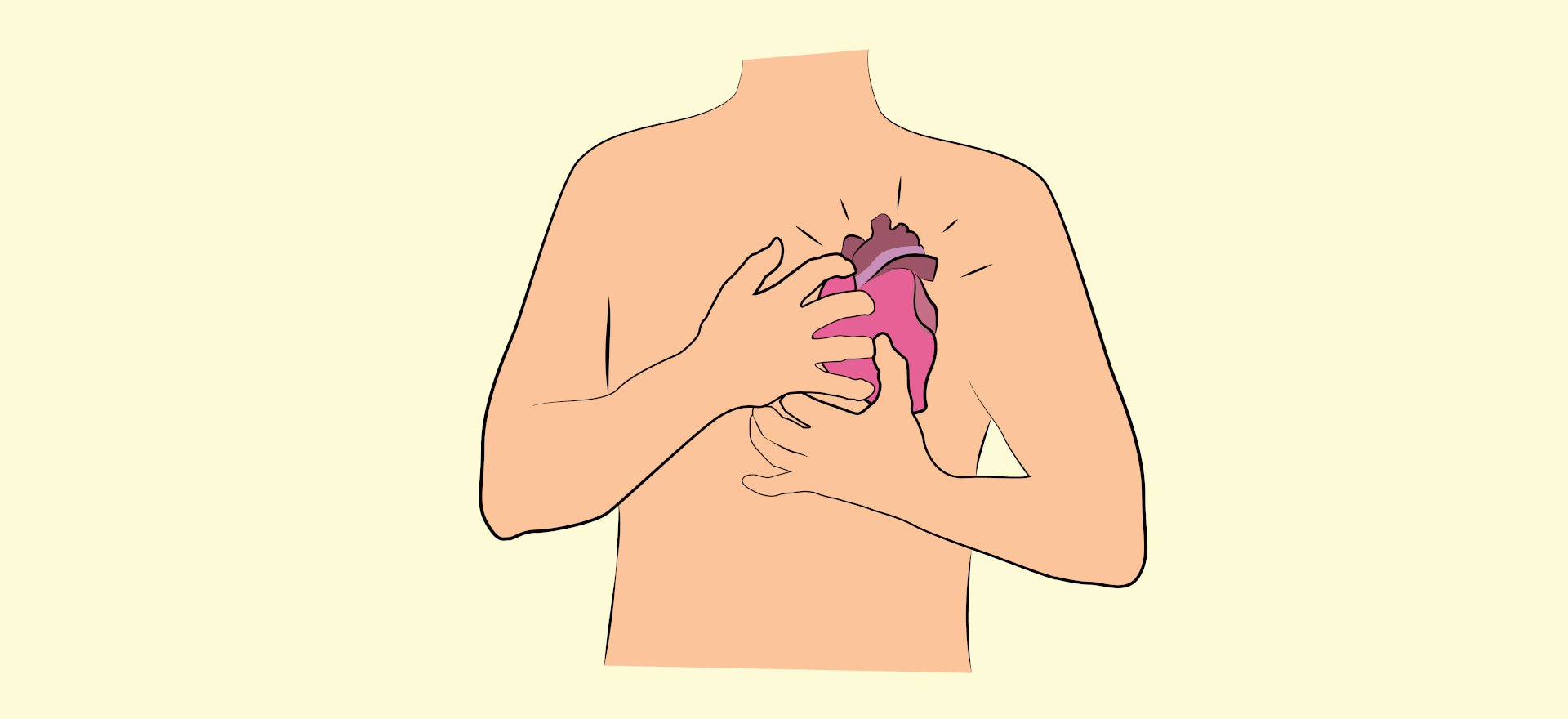
Pero los efectos no se limitan a la sangre. Los receptores ACE2 son comunes a lo largo del sistema cardiovascular, incluyendo el corazón y los vasos sanguíneos. El daño cardiaco y la presencia de arritmias se han registrado desde los primeros casos en Wuhan. Además, los vasos sanguíneos en algunos pacientes están tan constreñidos que no dejan pasar suficiente oxígeno. Esto podría explicar por qué las personas con enfermedades cardiacas o vasculares están en mayor riesgo de complicarse si caen enfermos.
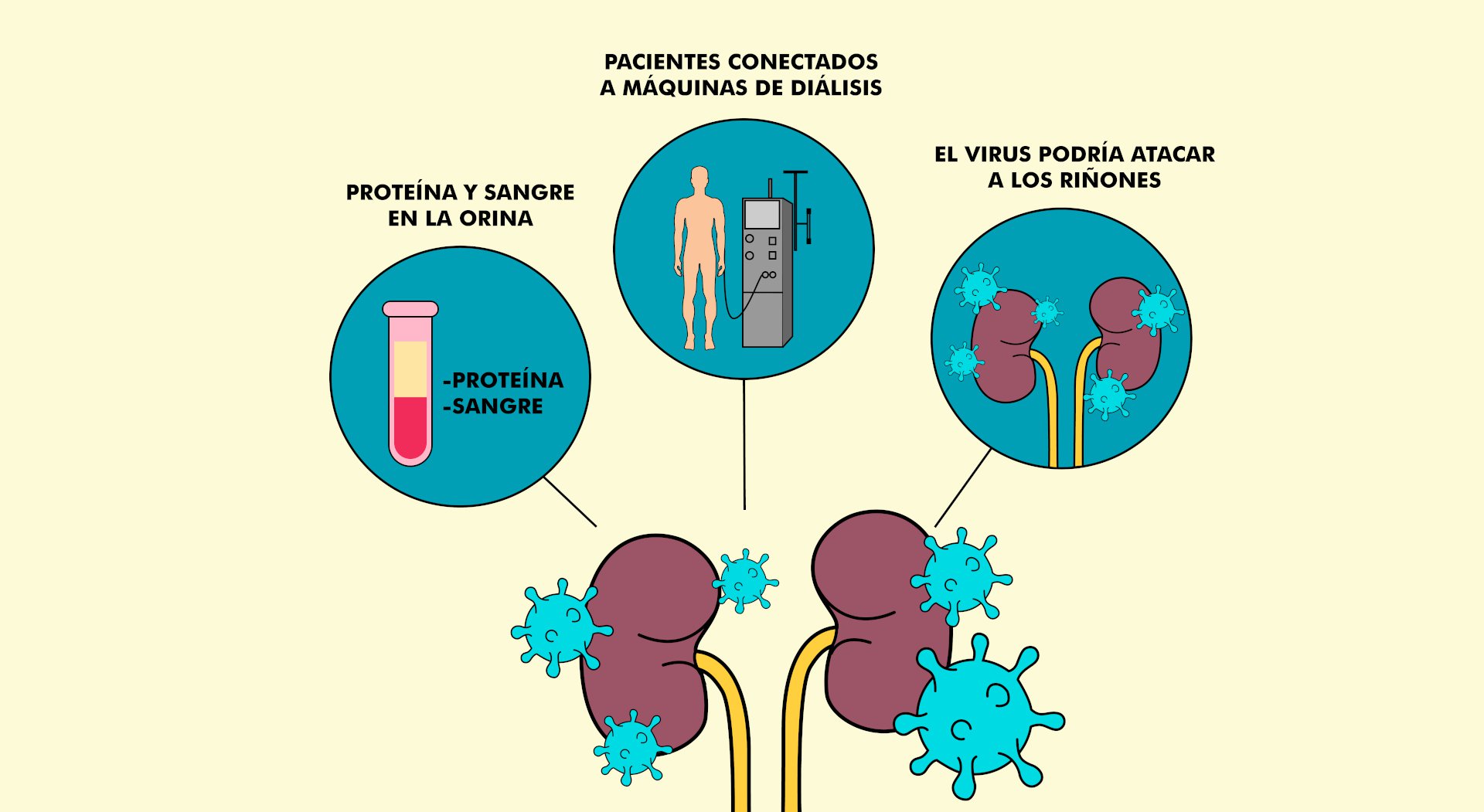
No es raro que los médicos detecten sangre o proteínas en la orina de sus pacientes con COVID-19. Es una señal de que los riñones no están trabajando bien, y al menos la mitad de personas hospitalizadas podrían mostrar este síntoma. Por eso muchas deben ser conectadas a máquinas de diálisis. El coronavirus podría estar atacando directamente a los riñones. Pero el daño renal también podría ser colateral. Entubar a la gente a ventiladores mecánicos, un sistema inmune descontrolado u otras enfermedades como la diabetes aumentan el riesgo a los riñones.
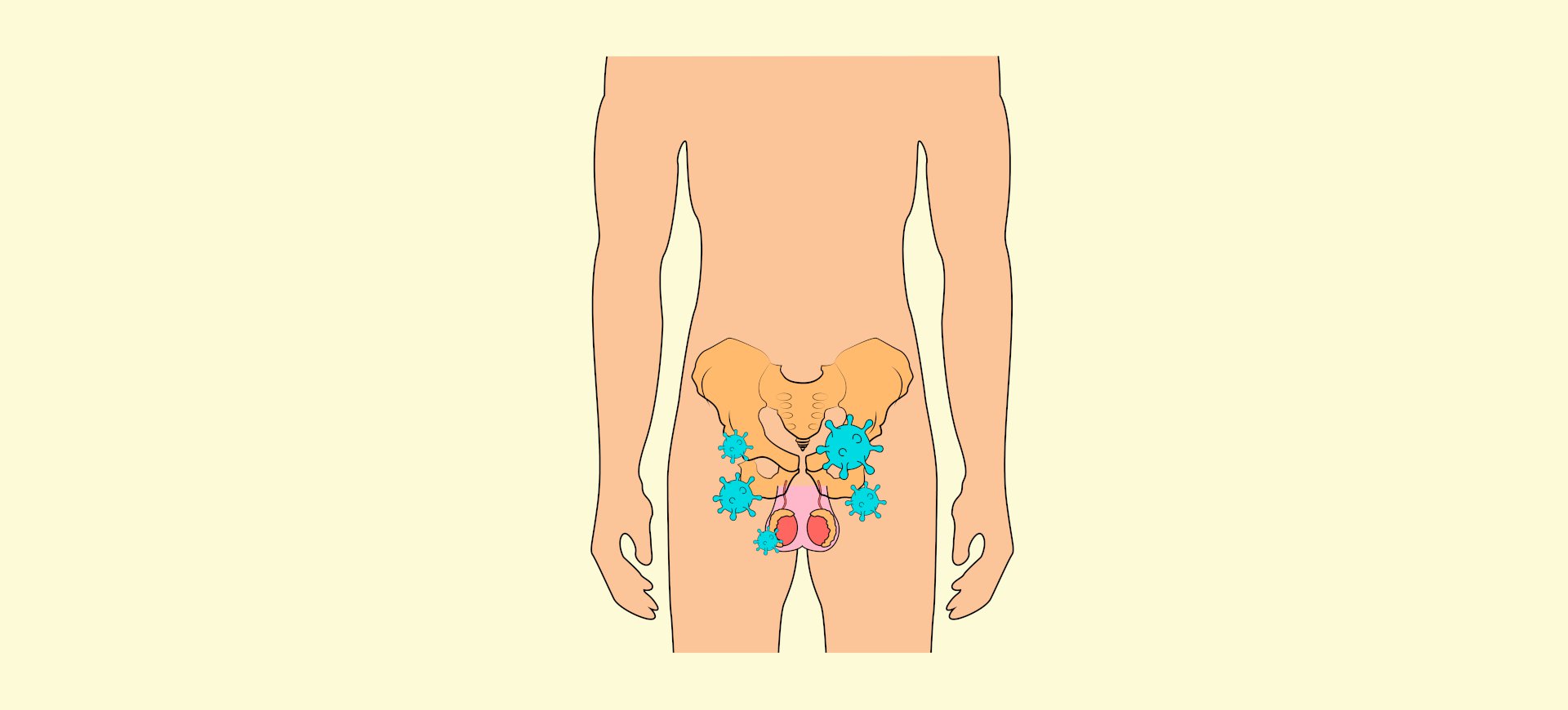
También se piensa que el virus afecta a los testículos, donde abunda la proteína ACE2. Aunque aún no tenemos evidencia certera, algunos estudios preliminares han encontrado un desbalance de hormonas masculinas en 81 hombres con COVID-19. También descubrieron material genético del SARS-CoV-2 en el semen de 15 pacientes. El virus incluso podría afectar el proceso que genera nuevos espermatozoides, lo cual en teoría podría traducirse en problemas de fertilidad. Pero los datos todavía son muy escasos como para afirmarlo.
Durante las epidemias del SARS y del MERS, ambas causadas por coronavirus distintos, varios pacientes tuvieron malestares gastrointestinales, como diarrea, vómito, náuseas y dolor abdominal. En el caso de COVID-19, estos síntomas también son frecuentes y sugieren que el SARS-CoV-2 invade a los intestinos, donde la proteína ACE2 ofrece una vía de entrada a las células.
Cada vez más estudios encuentran pistas de que el nuevo coronavirus se encuentra en los intestinos, recto y duodeno de pacientes. También han hallado virus activos—es decir, que pueden seguir infectando células—, en las heces de pacientes hospitalizados y gravemente enfermos. No queda claro si esto también ocurre en personas que se recuperaron de la enfermedad. Tampoco tenemos idea sobre si existe riesgo de contagio por tener contacto con materia fecal. Incluso si fuera un modo de transmisión del virus, no sabemos qué tan importante sea.
Las personas con afectaciones cutáneas han sido tan dispares entre países que resulta complicado asociarlas directamente a la COVID-19. Lo que más se ha observado son una variedad de sarpullidos en la piel y parches rojizos o violáceos en los dedos de los pies. Estos bien podrían ser una señal de que la sangre no está circulando como debería.
La COVID-19 no se parece a ninguna otra enfermedad conocida. Quizás sea su brutal complejidad lo que más confunde y asusta. Pero también motiva a seguir desmarañando sus misterios. Sólo así podremos entenderla a fondo y encontrar un tratamiento adecuado. Mientras eso no ocurra, seguiremos teniendo sólo una imagen incompleta del nuevo coronavirus.
Ilustraciones: Kipu Visual
Desarrollo: Jason Martínez
de Salud con lupa