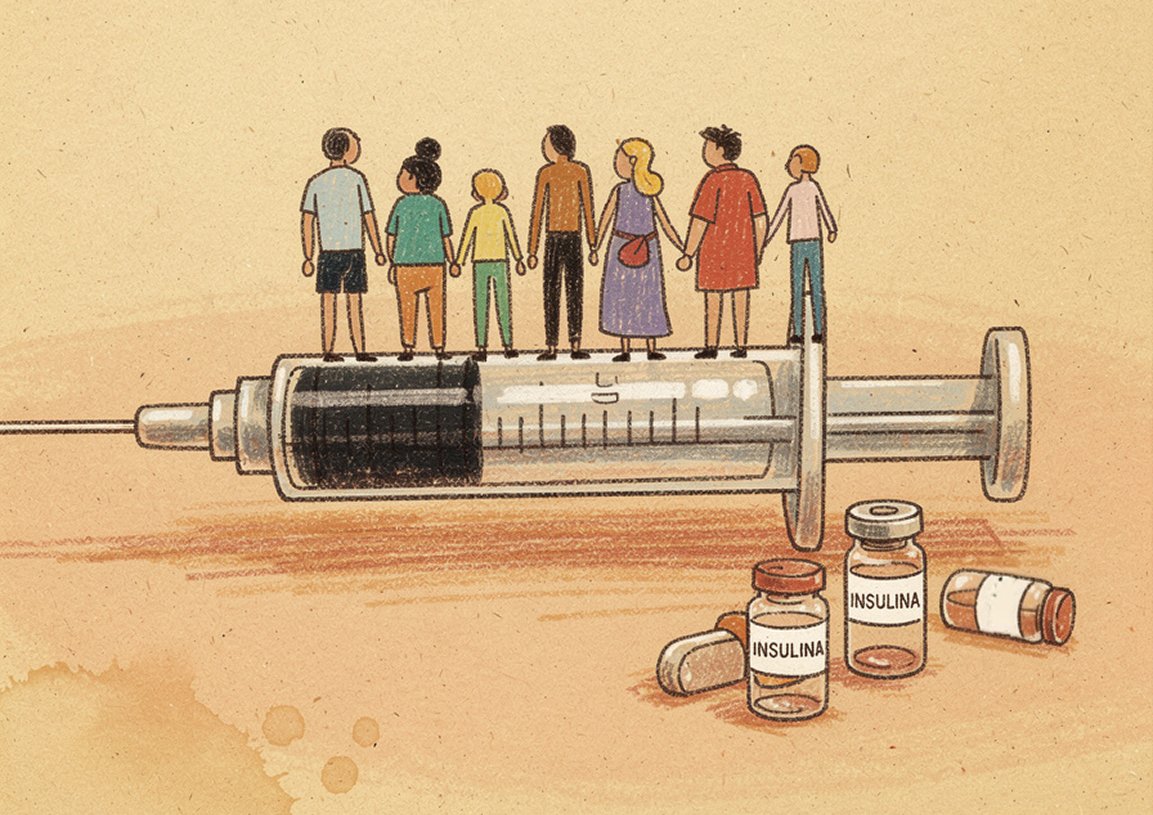
Cuando una persona con diabetes depende de la insulina, su vida está marcada por números. La dosis que necesita su cuerpo, los niveles de glucosa y los días que queda medicamento en casa hasta que pueda volver al hospital por su siguiente frasco.
Si la insulina falta en el servicio de salud donde se atiende, las familias ajustan su economía para comprarla en farmacias privadas o los pacientes reducen sus dosis para que el frasco dure más días. Pero usar menos medicamento o suspender el tratamiento no es una opción segura. Puede provocar descompensaciones, mareos, daño en los nervios y afectar la visión o los riñones. Con el tiempo, también aumenta el riesgo de infartos, accidentes cerebrovasculares e incluso amputaciones.
En los últimos años, en Salud con lupa hemos hablado con pacientes que viven con esa incertidumbre. Personas que llegan a su cita médica sin saber si ese día habrá insulina disponible en la farmacia del hospital.
Sabemos que esta situación no ocurre solo en el Perú. En distintos países de América Latina, el acceso a este medicamento sigue siendo frágil. Pero aquí la angustia se ha vuelto recurrente: los episodios de desabastecimiento en el sistema público se repiten y miles de pacientes viven pendientes de si podrán continuar su tratamiento.
La insulina permite que millones de personas con diabetes sigan con vida, pero su acceso sigue siendo profundamente desigual. El mercado mundial está dominado por tres compañías farmacéuticas —Eli Lilly, Novo Nordisk y Sanofi— que concentran cerca del 90% de la producción. Durante décadas, ese control ha mantenido precios elevados y ampliado las brechas para acceder a un tratamiento descubierto hace más de cien años.
En muchos sistemas públicos de salud de la región, los seguros cubren principalmente insulina humana, la versión más antigua de este medicamento. Los análogos de insulina, versiones más modernas que ofrecen un control más predecible de la glucosa y dispositivos más sencillos de usar, suelen quedar fuera de la cobertura o se entregan solo a pacientes con condiciones específicas. La razón es simple: pueden costar entre diez y quince veces más.
En el Perú ocurre algo similar. El sistema público ha priorizado casi exclusivamente la compra de insulina humana, sobre todo por limitaciones presupuestales.
Las insulinas análogas recién comenzaron a incorporarse de manera oficial en 2024, pero con criterios restrictivos: principalmente para niños o pacientes que han sufrido episodios graves de hipoglucemia. Aun así, para muchas familias peruanas siguen siendo inaccesibles.
Mientras tanto, el sistema público apenas logra garantizar la insulina humana. O al menos eso intentaba. Desde inicios de 2026, el país enfrenta un nuevo episodio de desabastecimiento que ha llevado a pacientes y familiares a protestar frente al Ministerio de Salud.
La crisis tiene su origen en el principal proveedor de insulina del Estado peruano: el laboratorio indio Wockhardt Limited.
En septiembre de 2025, inspectores de la Dirección General de Medicamentos (Digemid) detectaron fallas críticas en su planta de fabricación en India, entre ellas problemas en el registro de lotes, alteraciones en los procesos productivos y deficiencias en la gestión de riesgos de calidad.
Tras esa inspección, Digemid denegó el certificado de Buenas Prácticas de Manufactura y suspendió el registro sanitario de tres tipos de insulina que el laboratorio comercializaba en el país.
La consecuencia fue inmediata: miles de unidades que ya estaban en hospitales no pudieron usarse. Al 8 de marzo, 64,461 unidades permanecían inmovilizadas, pese a que habían sido compradas con recursos del Estado.
Wockhardt Limited era un proveedor clave. Solo en 2025, el Perú importó más de 600 mil unidades fabricadas por este laboratorio. Cuando sus registros sanitarios quedaron suspendidos, el sistema público de salud se enfrentó a un vacío difícil de cubrir con los recursos que tiene.
El gobierno ha anunciado medidas para enfrentar el desabastecimiento: una compra urgente de 47 mil unidades de insulina NPH para atender a 33 mil pacientes, adquisiciones de análogos para personas con diabetes tipo 1 del SIS y acciones excepcionales para facilitar el ingreso de productos de otros laboratorios al país. También ha señalado que impulsará una compra corporativa centralizada, en coordinación con Cenares y EsSalud, para asegurar el abastecimiento durante 2026.
Pero nada de esto resuelve la angustia inmediata de quienes dependen de este tratamiento para vivir. Mientras el sistema reacciona, muchos pacientes esperan o reducen sus dosis para que el frasco dure más días.
Un estudio de la Universidad Peruana Cayetano Heredia encontró que al menos el 14% de personas con diabetes en el país ha tenido que racionar su tratamiento, ya sea por falta de dinero o por escasez en las farmacias del Estado.
La diabetes ya es una de las principales causas de pérdida de años de vida saludable en el Perú y está detrás de miles de amputaciones cada año. Sin una terapia continua, el riesgo de complicaciones graves aumenta rápidamente.
Y, sin embargo, el país sigue enfrentando este problema como si fuera una emergencia pasajera.
La crisis actual revela algo más profundo. Durante años, el sistema de salud ha intentado sostener el tratamiento de una enfermedad crónica con presupuestos insuficientes, dependiendo de proveedores que ofrecen los precios más bajos, pero sin una supervisión rigurosa de la calidad ni una estrategia clara para negociar el costo de las insulinas análogas frente al oligopolio que domina el mercado.
Incluso las exoneraciones tributarias aprobadas para abaratar estos medicamentos siguen vigentes, pero no han logrado reducir de manera significativa sus precios. En esta ecuación, los laboratorios siguen ganando. Los pacientes, no.
Para miles de personas con diabetes, todo esto no es una discusión técnica ni un problema administrativo. Es algo mucho más simple: la posibilidad de recibir el medicamento que necesitan para vivir.
Cada martes envío un newsletter donde comparto estas historias, hallazgos y reflexiones antes de que salgan en la web de Salud con lupa. Si quieres recibirlo en tu correo, puedes suscribirte aquí: