Todavía tengo muy presentes los dibujos que hicieron unos niños en un centro de salud mental de Huamanga, en Ayacucho. Los vi en una pared. No mostraban la guerra de forma directa. Pero estaba ahí: en las casas donde falta alguien, en las personas lejos unas de otras, en los niños solos. Había mascotas hechas con mucho cariño. También aparecían la muerte y el mal, como los imaginaban. Y la oscuridad. En algunos asomaba el deseo de que no los castiguen, de estar bien, de ser felices.
Muchos de esos niños eran hijos y nietos de personas que vivieron la violencia de Sendero Luminoso y de las fuerzas del Estado. En Ayacucho, ese periodo no quedó atrás cuando terminó. Se cuela en la forma de criar, en los silencios, en la vida cotidiana de las familias. Durante años, el sistema de salud no tuvo cómo responder a eso.
En 2023 recorrí distintas zonas de Ayacucho. Esa historia aparecía una y otra vez. Cuando llegué a Chungui, estaba en todas partes. Es uno de los distritos más golpeados, donde la violencia arrasó con casi la mitad de su población. Ese año, el centro de salud tenía un solo psicólogo, un joven que había llegado por el Servicio Rural y Urbano Marginal de Salud (SERUMS) y que estaría ahí apenas un año.

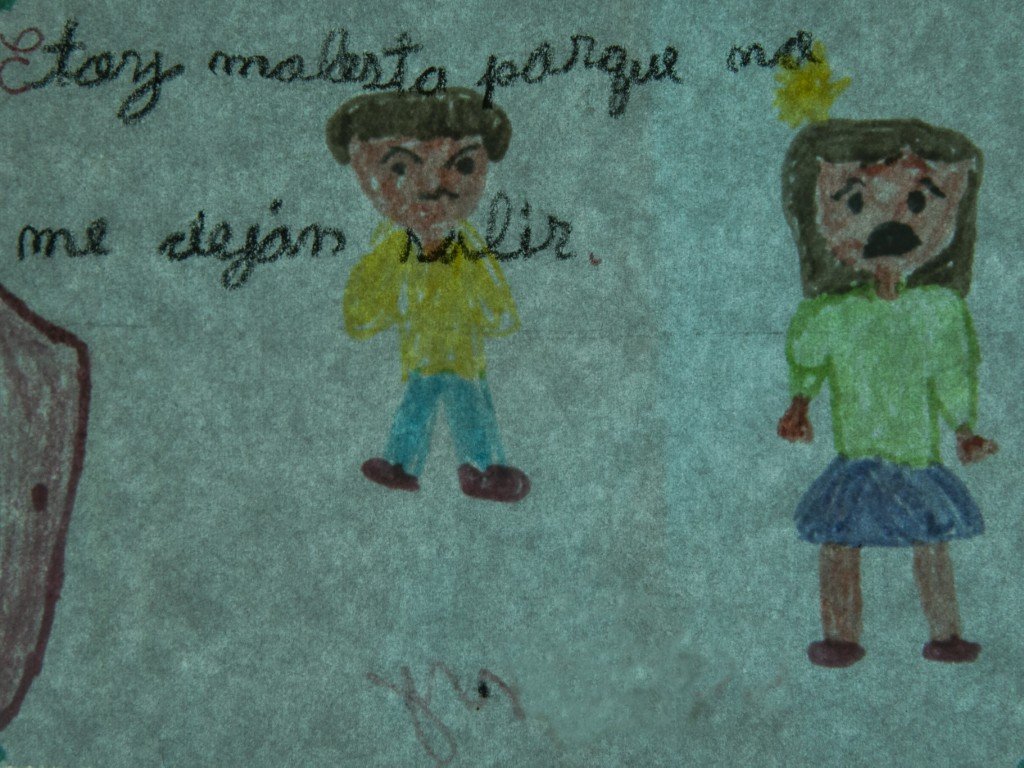

Esa era, en muchos casos, la única opción. Y no solo en Chungui. Así funcionó el sistema en gran parte del país durante años. La atención especializada estaba concentrada en tres hospitales psiquiátricos en Lima y, fuera de la capital, el acceso era mínimo. Buscar ayuda implicaba viajar o no atenderse. Muy pocos lo lograban.
Cambiar ese modelo tomó tiempo. La reforma hacia un modelo de salud mental comunitario empezó hace más de una década y siguió adelante en medio de grandes dificultades, incluso una pandemia. He seguido ese camino de cerca. Cuando empezaron a funcionar los centros de salud mental comunitarios en regiones como Ayacucho, estuve en algunos de ellos. Por primera vez, había un lugar cercano y permanente donde las personas podían acudir.
Hoy tenemos 305 centros de salud mental comunitarios en todo el país, distribuidos en las 25 regiones. En Ayacucho hay ocho. El más reciente se inauguró hace unos meses en la provincia de La Mar y acerca por primera vez un servicio especializado a distritos como Chungui.
A esa red nacional se suman servicios de hospitalización en salud mental en hospitales generales, 94 hogares protegidos para personas con trastornos graves y la incorporación de atención psicológica en algunos centros de atención primaria del país.
En 2017, solo 2 de cada 100 personas accedían a estos servicios. En 2025, esa cifra subió a 34 de cada 100. Ese logro responde a un cambio clave: en una década la inversión en salud mental aumentó más de siete veces, según el Ministerio de Salud en su reciente informe Se hace camino al andar.
Aun así, ese avance sigue siendo insuficiente. En muchos centros, el personal de salud trabaja con lo justo. Hay pocos psiquiatras; quienes llegan a las regiones suelen atender solo algunas horas. Los equipos son pequeños, con psicólogos, trabajadores sociales y otros profesionales que cambian con frecuencia. Y en Ayacucho, la atención en quechua —la lengua en la que muchas personas pueden contar lo que sienten— no siempre está garantizada.
Además, la mayoría de centros de salud mental funciona en locales prestados o alquilados, con limitaciones para atender como quisieran.

Cuando el Ministerio de Salud empezó a implementar el modelo de atención de salud mental comunitaria, proyectó que bastaba un centro por cada 100 mil habitantes. Pero pronto quedó claro que no era suficiente. La necesidad era mayor de lo previsto y hubo que acercar más los servicios: pasar a uno por cada 50 mil personas.
Sin embargo, más que abrir nuevos locales, el mayor desafío hoy es sostenerlos. No existe una Dirección General de Salud Mental dentro del Minsa que lidere, ordene y acompañe todo el sistema, y esa ausencia se siente. Si al próximo gobierno realmente le importa fortalecer la salud mental en el país, no debería seguir siendo una deuda pendiente.
En Ayacucho, esto se traduce en que los profesionales que trabajan en estos centros no siempre tienen condiciones para quedarse. Faltan incentivos, estabilidad y reconocimiento.
El modelo de atención de salud mental comunitaria tampoco se limita al consultorio. Muchas veces, lo que afecta a una persona está en su entorno y en sus condiciones de vida. Trabajar así implica salir, coordinar, acompañar en el tiempo y construir confianza de la comunidad.
Porque, si eso no ocurre, el acceso a la salud mental seguirá siendo frágil. Y demasiadas personas quedarán sin atención cuando más la necesiten.
Vuelvo a los dibujos de los niños de Huamanga. No eran solo trazos infantiles. Eran una forma de decir lo que el país aún no ha sabido escuchar. Si el Estado no logra sostener lo que ha empezado, esas historias seguirán ahí, repitiéndose de generación en generación.
Cada martes envío un newsletter donde comparto estas historias, hallazgos y reflexiones antes de que salgan en la web de Salud con lupa. Si quieres recibirlo en tu correo, puedes suscribirte aquí: