El mundo celebró con gran entusiasmo cuando Pfizer-Biontech anunció la semana pasada, a través de un comunicado de prensa, que su vacuna contra el Covid-19 era 90 % efectiva. Era una buena noticia porque el tipo de tecnología que utiliza nunca se ha usado antes. El Instituto Gamaleya de Rusia sintió que no podía quedarse atrás con su vacuna Sputnik —que utiliza otra plataforma tecnológica y sobre la cual han existido mayores reservas porque todavía no se conocen muchos detalles de sus estudios clínicos— y dijo a los pocos días que la suya era eficaz en un 92 %. La cifra fue superada por Moderna a principios de esta semana, cuando anunció que la suya era 94.5 % exitosa. Y para remontar, Pfizer volvió a decir que, con más información disponible, la suya también alcanzaba el 95 %. Así va la carrera, nada disimulada, de números y porcentajes.
Lo más probable es que en los próximos días y semanas vengan más anuncios de este estilo por parte de cualquiera de las 10 vacunas que están en la etapa de pruebas avanzadas y que, independientemente de la tecnología que empleen, atacan la proteína espiga del virus. Todas continúan en ensayos clínicos que consisten en darle una dosis (o dos, según la vacuna) a un gran número de personas, monitorear su respuesta a lo largo de varias semanas y compararlos con otro grupo que, en vez de la vacuna, recibió un placebo. Solo así se sabe si la vacuna funciona o no. Los anuncios de los últimos días son preliminares y están basados en muestras de diferente tamaño: Pfizer 162 voluntarios, Moderna 94, la Sputnik en 20.
Por eso conviene esperar a que todos los laboratorios terminen de evaluar un mayor número de casos y que publiquen los resultados completos en revistas científicas. Estos serán evaluados por comités de expertos que las empresas han contratado, por pares externos y también por agencias regulatorias de los países en donde se fabrican las vacunas y en donde se quieren comercializar.
La vacuna Sputnik, a diferencia de las otras, ya ha sido suministrada a miles de personas en ciertas zonas del país porque fue aprobada por la agencia regulatoria rusa, que no ha seguido los mismos estándares que la FDA en los Estados Unidos (tanto Moderna como Pfizer van a solicitarle aprobación de emergencia) y la europea EMA. Ambas agencias son claves porque muchos países más pequeños se guían por lo que determinen ellas y también la Organización Mundial de la Salud, que debe precalificar cada vacuna antes de aceptarla en su fondo rotatorio o en el mecanismo Covax, en el cual participan casi todos los países de América Latina.
Más allá de que se compruebe que la vacuna es efectiva científicamente, hay otros aspectos que se tendrán en cuenta y conviene analizar a continuación: ¿Qué tipo de inmunidad ofrece? ¿Requiere una o más dosis? ¿Qué clase de efectos secundarios produce? ¿Cuántas se pueden producir? ¿Qué tan costosa es? ¿Qué condiciones exige para poder transportarla, almacenarla y suministrarla? Cada una de las respuestas a estas preguntas —entre otras— serán determinantes para que millones de personas en países, con condiciones distintas y desiguales, puedan vacunarse contra el Covid-19.
¿Qué tipo de inmunidad ofrece?
Hasta el momento no se sabe cuánto durará la inmunidad de ninguna vacuna. Si solo dura doce meses (y habría que vacunarse recurrentemente, como con la gripe) o cinco años o para siempre. Para saberlo, tendremos que esperar que pasen los años y poder evaluar los efectos. También hay que tener en cuenta si la vacuna funciona igual para todo tipo de personas: niños, adultos mayores, de diferentes razas o con comorbilidades.
Los resultados iniciales de la vacuna de Pfizer indicaban que había menos producción de anticuerpos en las personas de más edad, pero con mayores casos evaluados encontraron que ofrecía una protección de 94% a los mayores. La información preliminar de la de Moderna es que ofrece protección igual a los mayores, pues entre los participantes en su ensayo clínico hay 7.000 personas mayores de 65.
También hay que determinar si las vacunas evitarían o solo mitigarían los síntomas del Covid-19, y si previene que el virus sea transmitido a otras personas, por ejemplo. Conviene recordar que los virus van mutando, entonces es posible que una vacuna sea efectiva por un tiempo y luego ya no.
¿Requiere una o más dosis?
La mayoría de vacunas que están en fase III de pruebas, incluidas las de Pfizer, Moderna y la rusa Sputnik, requieren más de una dosis. Esto es así porque tras recibir la primera, el cuerpo va desarrollando y aprendiendo cómo combatir el virus. Es un proceso que debe reforzarse (tres o cuatro semanas después en este caso) con una segunda aplicación.
Una segunda dosis tiene mayores complicaciones desde el punto de vista de almacenamiento, suministro, comunicación y seguimiento. Los gobiernos y sus ministerios o institutos de salud tendrán que hacer un mayor esfuerzo de monitoreo y rastreo para asegurarse que quienes ya recibieron la primera dosis, sean inoculados con la segunda, de lo contrario no será efectiva la vacuna y es posible que no se alcance la inmunidad de rebaño necesaria para acorralar el virus.
¿Qué efectos secundarios puede tener?
Todas las vacunas generan efectos secundarios. Los que se consideran típicos y aceptables suelen ser: fiebre, dolores musculares o en las articulaciones, dolor de cabeza y la irritación cutánea en la zona donde se recibe la inyección, pero suelen ser pasajeros. Moderna confirmó que su vacuna generaba ese tipo de malestar, menos la fiebre. Pfizer dijo que la suya producía algún tipo de dolor en la zona del pinchazo y sensación de fatiga.
Para saber si existen efectos secundarios más complejos, hay que continuar monitoreando a los participantes del ensayo clínico durante varios meses o incluso algunos años. Pfizer continuaría evaluando, durante dos años, a los participantes de sus ensayos, tras recibir la segunda dosis. Moderna también. Y los gobiernos de los países y la OMS que decidan adquirir una u otra vacuna también tendrán que montar esquemas de monitoreo para saber cómo reacciona la población.
¿Cuántas vacunas se pueden producir?
La mayoría de las vacunas que están en la recta final ya han comenzado a manufacturarlas, apostándole a que van a resultar efectivas, ante la demanda gigantesca y la premura que hay alrededor del mundo.
Pfizer ha dicho que antes de finalizar el año tendría 50 millones de dosis y espera producir hasta 1300 millones de dosis en el 2021. Esa cifra es un porcentaje muy pequeño, si se tiene en cuenta una demanda global para 7500 millones de habitantes y los acuerdos de pre compra que ya existen con varios países: Estados Unidos, Japón, Reino Unido, y la Unión Europea. El resultado de estos acuerdos es que los países más ricos ya compraron hasta el 80 % de las dosis proyectadas de esta vacuna.
Moderna es un laboratorio más pequeño y no tiene la capacidad de producción de Pfizer. Ha estimado que logrará tener listas unas 20 millones de dosis para distribuir en los Estados Unidos antes del fin de año. Y espera producir entre 500 millones y 1000 millones el año entrante. La empresa ha hecho una alianza con los laboratorios farmacéuticos Rovi, en Madrid, para tener dos cadenas de suministro distintas. La Comisión Europea ya ha firmado un preacuerdo para tener 80 millones de dosis, una vez se compruebe su eficacia.
¿Qué tan costosa es?
Las vacunas de Pfizer y Moderna son de las más costosas, por el tipo de tecnología de ARN mensajero que utilizan. La de Pfizer fue vendida en Estados Unidos por un valor de $40 por ambas dosis. La de Moderna a un precio de entre $25 y $32, cada inyección.
Son cifras demasiado elevadas para muchos países del tercer mundo, que ante la imposibilidad de comprar directamente a las farmacéuticas y negociar un mejor precio, participan en el mecanismo de compra colectiva de Covax. Este mecanismo busca justamente que los países más pobres no se queden sin poder acceder a la vacuna y a ella se han vinculado casi todos los países de América Latina.
La vacuna de Moderna ha recibido más de 2.000 millones de dólares por parte del gobierno estadounidense, así que su prioridad será para los ciudadanos de ese país. No obstante, la de Moderna es una de las dos vacunas norteamericanas que haría parte del mecanismo Covax.
La de Pfizer no está en Covax, y según el doctor Marcos Espinel de la OPS, la empresa ha llegado a acuerdos bilaterales con varios países de la región, entre ellos: Argentina, Chile, México, Brasil, y hay negociaciones en curso con otros como Perú y Colombia. No hay mucha información sobre el precio que la compañía está ofreciendo en Latinoamérica, porque las negociaciones bilaterales han sido confidenciales.
Mientras tanto, los rusos han prometido vender 50 millones de su vacuna a Brasil, 32 millones a México y tanto Venezuela como Nicaragua han dicho que estarían interesados en ella.
¿Qué condiciones exige cada vacuna para poder transportarla, almacenarla y suministrarla?
Las vacunas necesitan permanecer a distintas temperaturas, según sus componentes y el tipo de tecnología que utilizan. Las vacunas chinas y la rusa Sputnik, por ejemplo, utilizan la tecnología más convencional y deben permanecer en una temperatura de entre 2 y 8 grados celsius. Otras con tecnologías más nuevas, como la de Moderna, debe estar a -20 grados y la de Pfizer-Bioentech necesita una temperatura aún más baja: -70 grados centígrados.
Esto tiene implicaciones para el tipo de viales que se utilizan, pues no todos los vidrios aguantan tanto frío y pueden romperse, y también para transportarse. Se debe hacer manteniendo “la cadena de frío”: garantizando que no varíe la temperatura, desde que sale de la fábrica, hasta que llega al centro de salud o punto donde se va a vacunar las personas. Si en algún momento se rompe esta cadena se pueden dañar, igual que cualquier producto congelado que comemos. Las pérdidas en términos de costos, esfuerzo y tiempo serían multimillonarias si eso llegara a suceder.
“El problema será en los almacenes centrales y en el transporte, por eso se va a requerir inversión en todo el mundo”, dice el doctor Jarbas Barbosa, subdirector de la OPS. En este sentido, es clave que los camiones y los aviones, principalmente, cuenten con las condiciones adecuadas para transportar refrigeradores que permitan un estricto control de estas temperaturas ultracongeladas. Las grandes empresas de envíos como DHL, Fedex, UPS, ya están invirtiendo grandes cantidades de dinero para acondicionar su flota y también sus bodegas, “granjas” o almacenes con refrigeradores especiales y producción propia de hielo seco. Sin embargo, este informe elaborado por DHL y la consultora McKinsey, habla de la complejidad de este tipo de operaciones en distintos lugares del mundo, principalmente en donde hay condiciones muy desiguales, lo que podría dejar a millones de personas del tercer mundo sin poder vacunarse si no se cuenta con soluciones ingeniosas.
La dificultad logística de transportar las vacunas
a distintos países del mundo
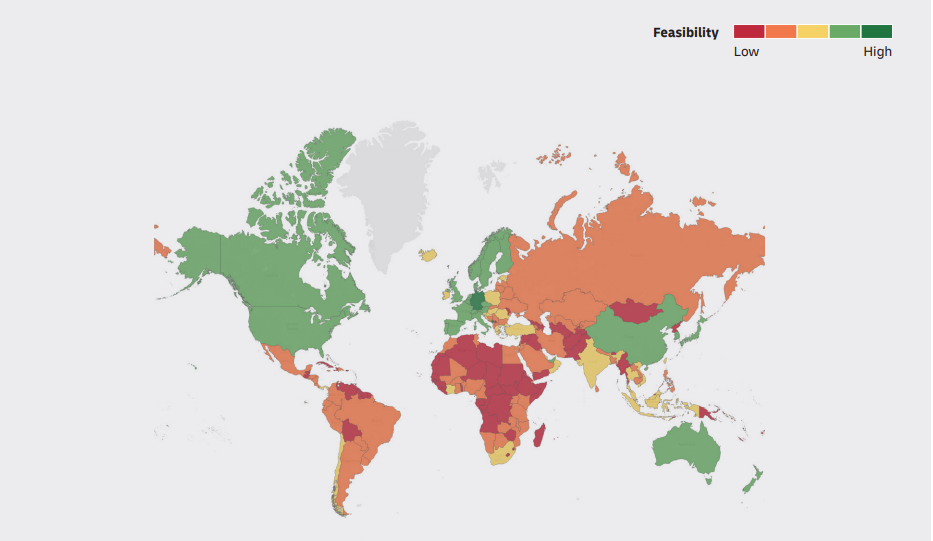
Ningún país, ni los Estados Unidos, ni cualquier país europeo, cuenta con las condiciones ideales para administrar vacunas ultracongeladas, según el doctor Barbosa. “Estamos en proceso de diálogo con instituciones financieras para fortalecer las capacidades de refrigeración en varios países”, dice. Esto es especialmente crítico en lugares en donde también suele haber problemas de energía, lo que es fundamental para mantener encendidas las neveras y refrigeradores. Será un reto enorme de logística poder suministrar este tipo de vacunas a las poblaciones que estén en regiones apartadas como la Amazonía o en ciertas regiones apartadas de algunos litorales tanto en el Pacífico como en el Caribe, o en parajes montañosos a lo largo de América Latina.
Teniendo en cuenta todas las implicaciones y gastos adicionales de logística y adecuación, es posible que los países más pobres, entre ellos varios de la región, decidan no comprar una vacuna como la de Pfizer o Moderna, y esperar que las otras, que no requieren tanta adaptación e inversión adicional, funcionen.
Sin embargo, Moderna ha dicho que su vacuna puede permanecer hasta 30 días en una nevera y también existe la posibilidad de que, incluso la de Pfizer, pueda refrigerarse durante un periodo de tiempo limitado en neveras convencionales a temperaturas un poco más altas y aún permanezca estable. Los laboratorios continúan evaluando alternativas para que este no sea un obstáculo para sus vacunas.
Según el ministro de Salud de Colombia, Fernando Ruiz: “El mecanismo que está utilizando Pfizer para estas vacunas incluye la entrega ultracongelada hasta el punto de aplicación de la vacuna”. Explicó que lo haría a través de unas neveras o cajas portátiles, con hielo seco, que la misma Pfizer ha diseñado. Estas cajas que tienen GPS y le pueden indicar a la compañía donde están y qué temperatura tienen podrían guardar 5.000 dosis hasta por 10 días.
Más allá de las alternativas que se encuentren para transportar y conservar una u otra vacuna, le corresponde a las instituciones de salud de cada país diseñar y definir cuáles serán las prioridades de distribución y de aplicación entre la gente, y diseñar las campañas de información y comunicación apropiadas para que acudan a vacunarse, ya que una encuesta realizada a mediados de año indicaba que tres de cada diez personas en distintos lugares del mundo tenía dudas sobre si debía hacerlo o no. Ese será el próximo gran reto.