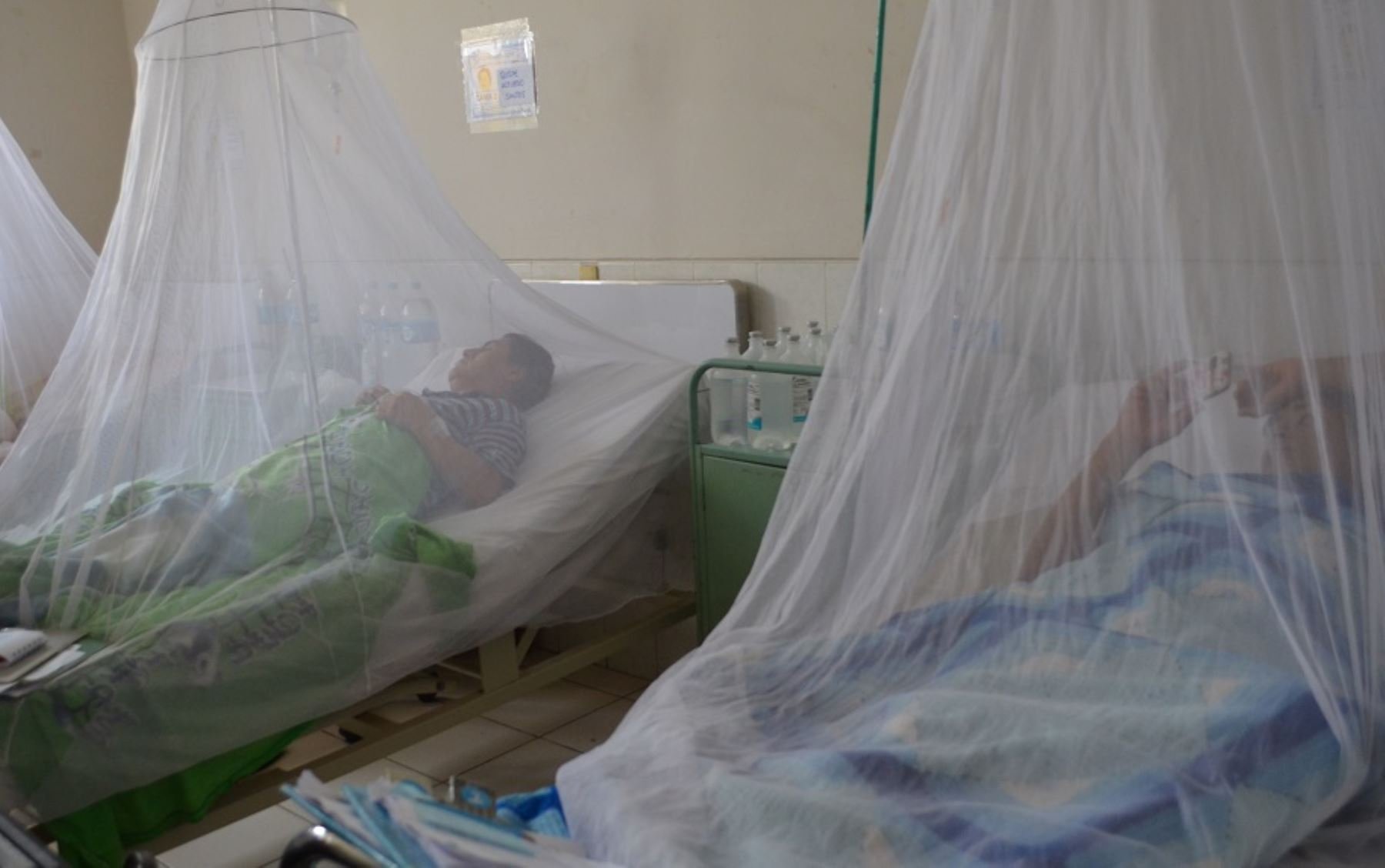
Perú vive el mayor brote de dengue de la última década, con 72 mil 163 casos a nivel nacional y 79 fallecidos. Los hospitales del norte del país están saturados y hay pocas pruebas de diagnóstico para rastrear los casos que ya se reportan en 22 regiones del país. Las cifras de la actual epidemia que ha difundido el Ministerio de Salud ya superaron a las del 2017, año en que las intensas lluvias favorecieron la expansión del mosquito transmisor Aedes aegypti en varias regiones.
En marzo pasado, el ciclón Yaku repitió estas condiciones, con lluvias extremas y temperaturas más altas, pero las alertas emitidas por el Instituto Nacional de Defensa Civil (Indeci) todavía son desfavorables: 23 regiones pueden ser afectadas por inundaciones y huaicos, como consecuencia de un altamente probable fenómeno de El Niño.
El dengue es una enfermedad endémica en zonas de la costa norte y la Amazonía peruana. Juan Celis Salinas, jefe del departamento de Infectología del Hospital Regional de Loreto y presidente de la Sociedad Peruana de Enfermedades Infecciosas y Tropicales, señala que las condiciones climáticas y la falta de acceso a agua potable han permitido la reproducción del mosquito transmisor en estas zonas del país.
Recientemente, el Ministerio de Salud creó un grupo de expertos que los asesorará en el manejo de la epidemia de dengue. El Minsa ha anunciado también que asignará S/34 millones a los gobiernos regionales para contratar a profesionales de salud y crear Unidades de Vigilancia Clínica (Uviclin) en los hospitales para que puedan atender los casos de dengue con signos de alarma y dengue grave.
Sin embargo, el doctor Celis advierte que cada unidad debe tener al menos 20 trabajadores de salud capacitados en el manejo clínico del dengue y otras enfermedades infecciones para reemplazar la falta de médicos especialistas que hay en nuestro país. “Armar estos equipos le toma mucho tiempo a las direcciones de salud de los gobiernos regionales”, señala.
Uno de los factores más complejos es la tardía reacción del Minsa. El dengue requiere actividades de prevención y control, pero la etapa en que se encuentra el país, con 20 regiones declaradas en emergencia sanitaria, está concentrando todos los esfuerzos en los hospitales.
El dengue es una enfermedad endémica en Perú. A partir de la experiencia de Loreto, ¿qué mecanismos de prevención son los más efectivos para disminuir las infecciones por dengue?
Aquí, en Loreto, el vector está en los árboles, cerca a las casas, en huertas, entonces se hace mucho más complicado eliminar o deshacerse del zancudo. Sin embargo, dominamos la epidemiología porque desde hace más de 20 años tenemos brotes de dengue. Para entender lo que está pasando en el resto de regiones se necesita hablar de prevención. El trabajo de prevenir debe estar enfocado en controlar el vector y no en fumigar porque la fumigación solo mata al zancudo adulto. Las larvas, que luego se convierten en zancudos adultos, están en los floreros, en tanques o bidones. En Loreto se solía contratar muchísimo personal para que visiten las casas, revisen los residuos donde se acumula agua y entreguen el abatizador, un veneno para eliminar las larvas. Eso implica bastante dinero. Imagino que muchas regiones deben tener presupuesto, pero cuando están abrumadas por el aumento de casos de dengue, recién se ponen a hacer ese trabajo. El control de vectores se tiene que hacer antes de que ocurran las lluvias.
"Fumigar viviendas es mucho más complicado ahora, que ya se dio el brote. Una fumigación masiva, que se realice tres veces por semana, implica mucho dinero y el efecto de reducir la cantidad de zancudos adultos es de un 20% o 30%."
La ministra de Salud Rosa Gutiérrez anunció que transferirá más de S/30 millones a las regiones que fueron declaradas en emergencia para que puedan hacer más campañas de fumigación…
Fumigar viviendas es mucho más complicado ahora, que ya se dio el brote. Una fumigación masiva, que se realice tres veces por semana, implica mucho dinero y el efecto de reducir la cantidad de zancudos adultos es de un 20% o 30%. En la última semana, han disminuido los casos en Loreto y tenemos camas libres pero en Piura y Lambayeque han colapsado los hospitales. Estas regiones, que están en otro momento de la epidemia, deben enfocarse en salvar la vida de los pacientes.
Las direcciones regionales de salud gastan más dinero del que tienen en su presupuesto para contratar personal que se dedique exclusivamente a las campañas de fumigación…
Además, gastan en las motomochilas y el veneno que se usa para fumigar. La fumigación se hace en zonas focalizadas, donde hay un mayor número de casos de dengue. Pero es una especie de control momentáneo. En el Perú, 20% o 30% de las personas no abren sus puertas o hay casas abandonadas. Eso hace que las medidas de fumigación no sean tan útiles. En este momento de la epidemia, el número de fallecidos y hospitalizados va a aumentar porque no hay suficientes camas, no hay donde atenderlos. En Piura, hay personas que se atienden en sillas de ruedas o en pequeñas carpas. En esos casos, se necesita ya no solo médicos sino enfermeras que puedan estar al pide del paciente, monitoreando su presión, revisando que esté hidratado con suero. Eso es lo que salva vidas. Cuando no hay camas, la gente se puede morir afuera de los hospitales o en su casa.
En estas regiones del norte, los centros de salud no tienen pruebas de diagnóstico para el dengue. ¿Eso demuestra una poca planificación?
Cuando está circulando el dengue en algunas regiones, al inicio sí necesito que una prueba me confirme que es un caso de dengue. Para eso están las vigilancias centinelas que hace el Instituto Nacional de Salud, aplicando pruebas a 10 o 30 pacientes. Pero si se acaban los reactivos, y ya no se puede tener el diagnóstico de todos los pacientes, todos los que tengan el mismo cuadro clínico, por ejemplo, fiebre, dolor abdominal, tienen que ser manejados como casos de dengue. Si el paciente tiene dengue con signos de alarma, requiere hospitalización, que le coloquen suero fisiológico y monitoreen su presión, nivel de orina y funciones vitales. No hay un medicamento caro para el dengue, pero sí se necesita un técnico de enfermería para monitorear la presión, una enfermera que coloque el suero a los pacientes y un médico, para que pase visita a todos los hospitalizados. A las direcciones regionales de salud les cuesta armar ese grupo de profesionales.
Los hospitales necesitan abrir Unidades de Vigilancia Clínica (Uviclin) donde, por cada 10 camas, haya 5 enfermeros, 10 técnicos y 5 médicos. Es todo un equipo que se necesita tener durante las 24 horas. Con el presupuesto que ha asignado el Ministerio de Salud, me temo que las direcciones regionales de salud se van a tardar en armar estos equipos. En Piura ya no dan más, los pacientes están viendo cómo atenderse, y como sucedió al inicio de la pandemia del covid-19, algunos contratan enfermeras para que los atiendan a domicilio.
La Sociedad Peruana de Enfermedades Infecciosas y Tropicales envió un oficio, el 5 de abril, solicitando al ministerio que se instalen estas unidades.
Sí, porque sabemos cuánto se demoran en hacerlo. Puede pasar un mes para que el dinero transferido a las regiones se convierta en contratación de personal. Un detalle del que nadie habla es la modalidad en la que se asigna el presupuesto. Por ejemplo, se podría pagar los días libres de un médico para que siga trabajando en un mismo establecimiento de salud. Pero si el presupuesto no ha sido asignado para el pago de horas complementarias, no se puede hacer eso. Las direcciones regionales de salud, en muchos casos, reciben dinero para contratar personal nuevo. Lo que está pasando ahora en regiones como Piura es que han lanzado convocatorias pero no hay personal de salud disponible. De 20 vacantes para contratar enfermeras, solo se presentaron cuatro, por ejemplo. Hay médicos de EsSalud que tienen días libres pero no los pueden contratar porque la ley de doble remuneración (para los médicos especialistas o asistenciales) no está implementada. Esos detalles no se resuelven asignando S/35 millones a las regiones. Tienen que dar facilidades a los directores regionales de salud para contratar personal. La respuesta del Ministerio de Salud, a todas luces, es tardía. Se han hecho esfuerzos habilitando Unidades de Vigilancia Clínica con poco presupuesto pero la epidemia sigue avanzando.
Una ley que no se implementa
El 25 de febrero del 2022, se promulgó la Ley N° 31427 para que los médicos especialistas y asistenciales desempeñen más de un empleo en el sector público, en el contexto de una emergencia sanitaria. Este cambio en la Constitución Peruana surgió un año antes como una alternativa para cubrir la falta de médicos intensivistas que hubo al inicio de la pandemia del covid-19. De esa forma, los profesionales podían ser contratados en dos entidades públicas, como EsSalud y Minsa.
De acuerdo a la norma, esta excepción solo se puede aplicar bajo las siguientes circunstancias:
- Que se produzca una declaratoria de emergencia sanitaria conforme a las normas emitidas por el Ministerio de Salud.
- El decreto supremo que declara la emergencia sanitaria establece la autorización para el doble empleo remunerado, debiendo regular el ámbito geográfico (regiones) y la especialidad o puesto asistencial habilitados, así como la duración de la medida.
- Los contratos se extinguen automáticamente después de que se culmina la emergencia sanitaria.
Si no hay suficientes médicos especialistas, ¿se podría entrenar al resto de profesionales de salud sobre el manejo clínico del dengue? ¿Toma mucho tiempo capacitarlos?
En el hospital de Loreto, tenemos 60 profesionales, entre médicos y enfermeras. Cuando hay un brote de dengue, nuestras 20 camas colapsan. Como ya tenemos experiencia, se asigna un pabellón con 20 camas más y armamos un equipo con ese personal, durante sus horas libres. Pero si la epidemia se agudiza, necesitamos traer a profesionales de otras áreas del hospital y entrenarlos. Este esquema podría servir para que profesionales de los hospitales de Lima consulten a sus colegas de otras regiones que ya tienen experiencia en el manejo de casos de dengue. Otra opción es contratar a médicos infectólogos para que entrenen, de forma presencial, al personal de salud. Esta capacitación no se puede dar a un ritmo lento porque los hospitales y su personal ya están abrumados por el número de casos. El entrenamiento tiene que ser rápido y eficaz.
Hace unos días, la ministra de Salud remarcó que si los casos aumentan en Lima, sería difícil manejar la epidemia. ¿Por qué es preocupante la situación de Lima?
Es por la cantidad de personas que está concentrada en la capital. Loreto tiene un millón de habitantes. En Iquitos hay medio millón de habitantes y es muy dispersa la población. Si piensas en un distrito como San Juan de Lurigancho, podrían colapsar los servicios de salud con el nivel de transmisión que hay en otras regiones. Hace poco, se llenaron las 15 camas del hospital de San Juan de Lurigancho, ahora están usando el área de Emergencias. En Piura, también usan otras áreas, desplazando a pacientes ginecológicos para atender casos de dengue, lo mismo que pasó en la pandemia del covid-19. El Hospital Rebagliati, que es un hospital de referencia a nivel nacional, no tenía más de un paciente con dengue y ahora han habilitado 12 camas.
En Lima, que es una ciudad donde no llueve, no habría razones para no poder controlar el dengue. Entonces, ¿por qué han aumentado los casos? Porque hay demasiados criaderos de zancudos. Además, las familias más pobres tienen que acumular agua en bidones. El Minsa tendría que informar que muchas personas en Lima están criando el zancudo en sus casas, en los floreros, envases. También falta investigar, se necesitan datos. Durante el covid-19, pedíamos información sobre la ocupación de camas UCI, que es un buen indicador. Las preguntas ahora deberían ser ¿cuántas camas libres hay para los pacientes con dengue? ¿Cuántos equipos se necesita ahora para las Uviclin? ¿Cuál es el índice aédico en los distritos de Lima?
¿Cómo se calcula el índice aédico?
Cuando se hacen campañas de fumigación, los biólogos o el personal sanitario toman como muestra las viviendas dentro de una manzana y ahí se buscan criaderos de zancudos. Si encuentran 100 criaderos, por ejemplo, se revisa en cuántos de ellos hay larvas. Si de cada 100 criaderos, 10 tienen larvas, el índice aédico es del 10%. Cuando el índice pasa el 10%, se produce una epidemia de dengue. Actualmente, no sabemos cual es el índice aédico en Lima o en las regiones del norte. El Minsa debería dar esos números. Lo que pasa es que si lo hacen, van a tener que reconocer que no han hecho un control de vectores.
La Sociedad Peruana de Enfermedades Infecciones y Tropicales tiene un observatorio para saber la situación en las regiones y ha detectado brotes mixtos de leptospirosis, dengue, e influenza A(H1N1). ¿Qué implica eso para el sistema de salud?
Eso agrava muchísimo la situación. Cuando tenemos el brote de una sola enfermedad, es decir, solamente casos de dengue, es más fácil organizar los servicios de salud. Los médicos, enfermeras, están preparados para el manejo clínico. Pero ahora, los infectólogos nos reportan que hay casos de influenza y dengue, de leptospirosis y dengue, sobre todo en Lambayeque, Piura y Tumbes. Eso hace más urgente la necesidad de tener camas libres para atender a los pacientes. Si un paciente está hospitalizado por dengue y tiene neumonía por influenza, el manejo se hace complejo. Se requiere más especialistas, médicos infectólogos, neumólogos, intensivistas pero son muy pocos a nivel nacional. Por eso insisto en que se debe hablar de brotes mixtos pero el Minsa no está dando esas cifras. En los reportes deberían indicar cuántos casos son de dengue y leptospirosis.
Nuestro país tiene una desventaja frente a la llegada del fenómeno El Niño porque la infraestructura de salud todavía no se recupera de las lluvias ocurridas a inicios de año…
El sistema de salud ya estaba en malas condiciones antes del covid-19. La pandemia ayudó a tener módulos de atención, pero como eran temporales, se armaron para dos años y ahora ya no sirven, están abandonados porque no recibieron mantenimiento. El hospital Santa Rosa, de Piura, es muy pequeño y ahora mismo está colapsado por la falta de espacio. Algunos proponen que se retomen los módulos pero construirlos toma más de 3 meses y hasta que ese momento llegue, la epidemia ya habrá pasado. Los brotes de dengue son así, los tres o cuatro primeros meses son más críticos y luego la curva de casos cae.
Los aspectos claves para tratar el dengue
Es importante que el Ministerio de Salud garantice que los hospitales cuenten con los medicamentos esenciales para tratar los síntomas del dengue. Como explica el médico Juan Celis, los casos de dengue se caracterizan por tener una misma secuencia: después de tres días de fiebre, este síntoma desaparece y el paciente puede sufrir dolor abdominal u otro signo de alarma. En la primera etapa, cuando solo existe fiebre, se necesita administrar paracetamol o metamizol, hidratarlo con suero oral y evaluar su presión arterial.
Si el paciente muestra signos de alarma, como dolor abdominal, vómitos persistentes, sangrado, o irritabilidad (este último síntoma en el caso de los niños), se debe administrar suero fisiológico, una solución que contiene cloruro de sodio al 0.9%, y realizar un monitoreo frecuente sobre la presión arterial, diuresis (cantidad de orina que excreta) y nivel de plaquetas mientras continúe hospitalizado.