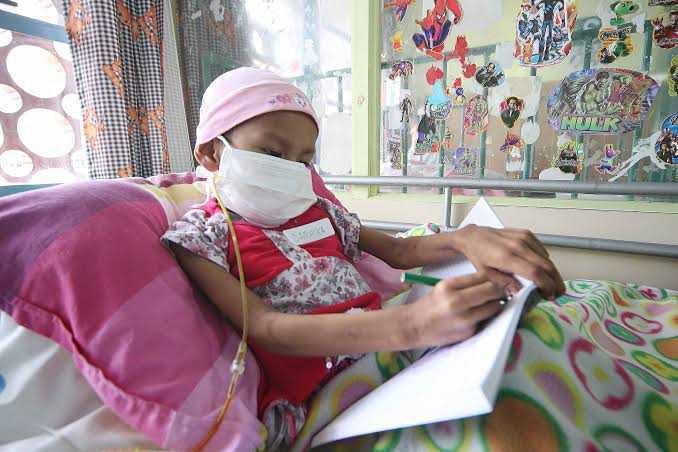
En Perú, cada año se reportan 1800 nuevos casos de niños y adolescentes con cáncer, según una estimación de la Organización Panamericana de la Salud (OPS). Para esta población, nuestro país cuenta solo con 27 oncólogos pediátricos. En otras palabras, cada uno de estos especialistas debería atender a un promedio de 66 niños para satisfacer la demanda. A nivel internacional, los reportes indican que uno de estos especialistas debería atender máximo a 10 pacientes. En México, por ejemplo, un oncopediatra atiende a 30 menores con enfermedades oncológicas.
La preocupación aumenta al saber que estos 27 oncopediatras no se encuentran distribuidos en todo el país, sino solo en tres regiones. Más del 90%, es decir 25 de ellos, trabajan en Lima; los otros dos, en Trujillo y Arequipa. ¿Qué ocurre, entonces, con los menores con enfermedades neoplásicas que viven en otras regiones? Unos deben viajar hasta la capital, con toda la inversión física y económica que implica este traslado; algunos abandonan el tratamiento y otros fallecen sin saber que padecían un tipo de cáncer.
Para Juan García, jefe del Departamento de Oncología Pediátrica del Instituto Nacional de Enfermedades Neoplásicas (INEN), la falta de especialistas es uno de los principales problemas para brindar una cobertura adecuada a los menores de 18 años con cáncer. Sobre todo, porque sin ellos no se podrá diagnosticar a tiempo si un niño y adolescente padece de esta enfermedad. “En el cáncer infantil, nosotros no hablamos de prevención, sino de detección temprana”, explica el oncólogo pediatra. De acuerdo con la OPS, el 80% de niños cuyo cáncer es detectado a tiempo puede salvarse. En Perú, las posibilidades de curación de los menores con cáncer apenas superan el 50%.
La preocupación de los padres
Con más de ocho meses de retraso, el reglamento de la Ley N° 31041, más conocida como Ley de Cáncer Infantil, fue aprobado el pasado 27 de julio. Esta norma fue muy esperada por las asociaciones de padres de niños con cáncer porque pensaron que sería un gran avance para dar solución a las principales limitaciones en la cobertura del tratamiento y recuperación de sus niños; entre ellas, la falta de especialistas. Sin embargo, el resultado no fue como esperaban.
En el reglamento se menciona que especialistas en diversas áreas, como pediatras, oncólogos de adultos o enfermeras, que acrediten una experiencia mínima de cuatro años en el manejo clínico de neoplasias de menores podrán ser considerados “profesionales de la salud con competencias en oncología pediátrica o hematología pediátrica”, pese a no haber estudiado estas especialidades.
“Esta era una modificación que pedimos desde el colectivo cuando nos presentaron el prerreglamento porque pueden ocurrir negligencias y nadie se hará responsable; sin embargo, no nos han tomado en cuenta”, dice Karina Pujai, integrante del colectivo Ley de Cáncer Infantil Perú y madre de una menor de tres años con leucemia linfática aguda (LLA), la neoplasia que más afecta a los menores.
En Perú, tener una especialización en oncología pediátrica puede tardar varios años, porque se trata de una subespecialización, luego de culminar la de Pediatría. Este sería un motivo por el que solo las tres regiones mencionadas líneas arriba poseen oncólogos pediátricos. Mientras, otras tres regiones —Junín, Cusco y Lambayeque, que también cuentan con hospitales con áreas específicas para diagnosticar y tratar el cáncer infantil— no son atendidas por estos especialistas. Por ejemplo, en el Instituto Regional de Especialidades Neoplásicas (IREN) Centro, se ha inaugurado hace un mes el área de Oncología Pediátrica, pero la especialista que aborda estos casos no posee esta especialidad, sino solo la de pediatría, según lo indicado en el CMP.
“Nos mantenemos alertas a los pedidos de los padres, quienes están preocupados porque el diagnóstico ya no lo brindaría un oncopediatra, lo que sería una causa del diagnóstico errado. Un médico general no va a determinar las señales de un paciente con cáncer. Y en el cáncer el tiempo es decisivo”, dice Mery Anccas, comisionada de la Adjuntía para la Niñez y Adolescentes de la Defensoría del Pueblo. En efecto, de acuerdo con la OPS, un 20% de niños con cáncer son afectados con un diagnóstico errado en nuestro país.
El nuevo reglamento establece que los profesionales de salud del primer nivel de atención deben estar atentos a signos y síntomas para detectar de manera oportuna el cáncer en niños, niñas y adolescentes. El motivo es claro: de los 1800 nuevos casos estimados que se registran anualmente, solo 1350 reciben un diagnóstico de cáncer, según cifras del Minsa y EsSalud. Los demás pueden fallecer sin conocer la enfermedad que padecían. Al no detectarse a tiempo, el cáncer avanza y los niños llegan a tratarse cuando ya se encuentran en un estado tardío. En Perú, el 69% de casos se detectan en un estadío tardío, cerca de cuatro veces más que en países desarrollados, alerta la OPS.
Un diagnóstico tardío, además, genera un aumento de mortalidad. Nuestro país es el segundo con más muertes por cáncer infantil, solo superado por Bolivia en América Latina. En tanto, el 18.4% muere por abandonar su tratamiento, cifra demasiado alta incluso para un país considerado pobre. Guatemala y El Salvador, con menos recursos económicos que Perú, tienen actualmente tasas de abandono entre 1 y 2%.
El reglamento plantea algunas medidas para cerrar la brecha de preparación en la atención del cáncer en niños y adolescentes. Exige que las universidades incluyan, desde pregrado, contenidos orientados a formar en la detección oportuna de neoplasias en menores. Los estudios de posgrado en las especialidades de hematología, pediatría, cirugía pediátrica y oncología deben incluir contenidos con ese mismo propósito. Asimismo, la norma contempla la rotación obligatoria en servicios de oncohematología pediátrica durante la formación en las mencionadas especialidades.
Juan García, jefe del Departamento de Oncología Pediátrica del INEN, considera importante la rotación de los profesionales de la salud en las áreas de oncología, como ya ocurre en el INEN, pero insiste en que se necesita un mayor número de especialistas en oncología pediátrica. Esa misma preocupación manifiestan el colectivo Ley de Cáncer Infantil Perú y la Defensoría del Pueblo. Para ellos, el Ministerio de Salud debe brindar beneficios y oportunidades para que los oncopediatras trabajen en diversas regiones.
La falta de especialistas no solo se presenta en la atención a los menores con cáncer, sino también en los pacientes adultos oncológicos. En Perú hay 752 especialistas vinculados al tratamiento del cáncer, entre cirujanos oncológicos, oncólogos pediatras, especialistas en radioterapia o patología. Si se consideran 31 millones de peruanos, habría solo dos oncólogos por cada 100 mil habitantes, cifra que no alcanza para cubrir las necesidades de los pacientes, según el portal del CMP. El 70% de estos especialistas, además, permanecen en Lima y Callao.
Otra omisión del reglamento tiene que ver con la creación de un Programa Nacional de Cáncer en Niños y Adolescentes, que sí fue contemplado en la Ley de Cáncer Infantil. “El programa es fundamental para avanzar respecto al diagnóstico, tratamiento oportuno y recuperación. Sería el primer ente en el Minsa que estaría a cargo de todos estos aspectos, pero no sabemos por qué no ha sido mencionado”, indica Mery Anccas, de la Defensoría del Pueblo.
Sin subsidio para la mayoría de padres
“Hubo niños que murieron esperando la aprobación del reglamento, para que ahora que se aprobó nos hayan dado la espalda”, dice Luz Arisaca, madre de un menor con diagnóstico de leucemia que es atendido desde hace tres años en el IREN Sur, en Arequipa. Arisaca, como otros padres, participó en las reuniones en las que especialistas y autoridades discutieron un subsidio para todos los cuidadores de niños con cáncer en el marco del reglamento de la Ley de Cáncer Infantil.
Sin embargo, en el reglamento no se especifica quién y cómo entregará ese bono, previsto en la ley; en cambio, otorga un plazo de 30 días para que el nuevo gobierno defina los detalles relacionados a ese asunto. En la Ley de Cáncer Infantil, se plantea que el trabajador con un hijo menor de edad con cáncer (un trabajador por familia) recibirá dos remuneraciones mínimas vitales durante el tiempo que dure el tratamiento. Pero se ignora que el 70% de padres no tiene un empleo formal, alerta Luz Arisaca, también presidenta de la asociación Valientes Leoncitos Oncológicos del Sur. Estas personas han sido ignoradas.
En otra parte de la ley también se menciona que se otorgará licencia con goce de haber hasta un máximo de 30 días a los trabajadores con hijos diagnosticados con cáncer. Sin embargo, en el reglamento ya no se menciona este beneficio.
“Tratar el cáncer no solo es seguir un tratamiento, esto abarca un cambio de vida, sobre todo de quienes vienen de provincia. Es necesaria la descentralización”, dice el doctor García, del INEN, quien recuerda que, durante la pandemia de la covid-19, otro problema para recibir a pacientes con cáncer de otras regiones fue que no todos los pacientes, ni sus padres contaban con pruebas de diagnóstico de covid-19.
Según el informe “Problemática en la atención de niñas, niños y adolescentes con cáncer antes y durante el estado de emergencia sanitaria por covid-19”, de la Defensoría del Pueblo, presentado en setiembre de 2020, de un total de 114 padres, casi el 80% de padres que trasladaron a sus menores desde alguna región hacia Lima tuvo problemas. Entre ellos figuran el estrés que sufrió el menor por el viaje, lo que deterioró su salud, el robo de sus pertenencias y gastos económicos.
Para solucionar este problema, el reglamento ordena a las Direcciones Regionales de Salud (Diresas) y Direcciones de Redes Integradas de Salud (Diris) de Lima implementar albergues para pacientes con cáncer. En Lima solo existen dos de estos centros.
“El reglamento representa un avance, pero no refleja la problemática real. En las regiones se carece de especialistas y de equipos para continuar un tratamiento. Y si vienen a Lima, son postergados en sus citas a tal punto que muchos abandonan sus tratamientos por falta de medios económicos”, alerta Mery Anccas, de la Defensoría del Pueblo.

La creación de un registro y presupuesto único
Entre los avances que contempla el reglamento se encuentra la creación del primer Registro Nacional de Cáncer de Niños y Adolescentes, en un plazo no menor a 180 días, por parte del Ministerio de Salud. Para esto, en un plazo máximo de 120 días, el Centro Nacional de Epidemiología del Minsa deberá poner en funcionamiento una plataforma informática donde los establecimientos de salud que brindan tratamiento a menores con cáncer registrarán información clínica de diagnóstico, evolución, condición de alta, tipo de cáncer, sexo, edad y procedencia.
También se menciona la afiliación al Seguro Integral de Salud (SIS) de todos los menores de 18 años. Dicho seguro cubrirá el tratamiento del paciente incluso cuando haya cumplido la mayoría de edad si es que aún lo necesita. Sobre este punto, el colectivo Ley de Cáncer Infantil Perú pide que los tratamientos brindados por Minsa y EsSalud sean uniformes para que los niños no se vean perjudicados.
Finalmente, el reglamento detalla que en un máximo de tres meses, el Minsa y el INEN enviarán una propuesta de modificación al programa presupuestal “Prevención y control del cáncer”. Ello permitirá que, por primera vez, se incluya un monto destinado únicamente a la lucha contra el cáncer infantil.