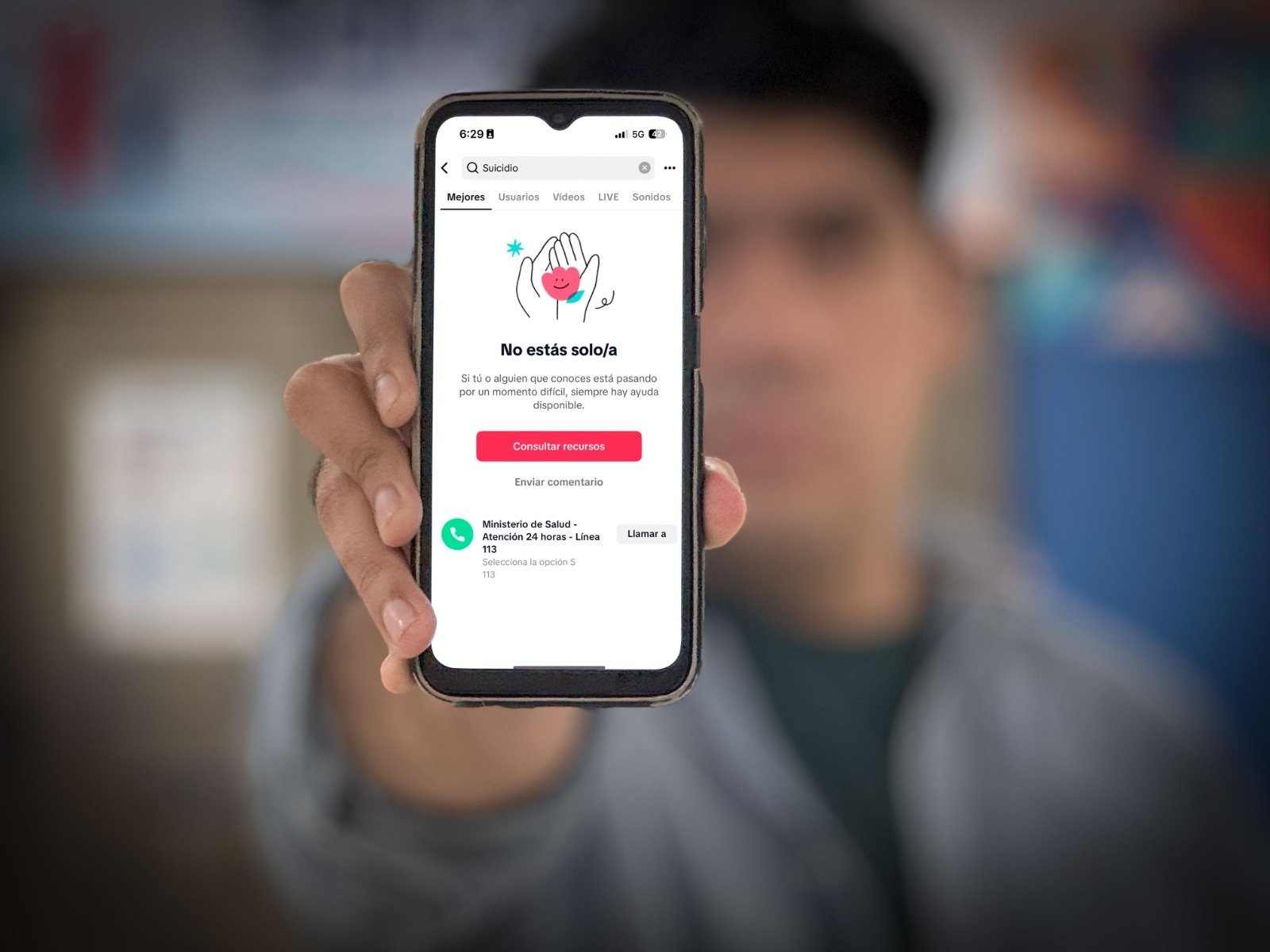
Si hoy escribes “suicidio” en TikTok desde Perú, no solo te aparecerán videos. Ahora verás un mensaje que dice “No estás solo/a” y un botón que te conecta, con un solo clic, a la Línea 113 del Ministerio de Salud. Al otro lado del teléfono, hay un psicólogo disponible las 24 horas, todos los días. Es una alianza útil entre una de las plataformas más usadas por jóvenes y el Estado peruano. Una forma rápida de tender la mano en medio de una crisis emocional.
Y eso, sin duda, puede marcar la diferencia. Pero también nos deja con una pregunta urgente: ¿qué pasa después de esa llamada? ¿A dónde va esa persona si necesita más ayuda? ¿Quién la acompaña cuando el dolor no se resuelve en una conversación de diez minutos? Está bien que el Estado llegue donde están los jóvenes. Pero si no hay una red que los sostenga después, el esfuerzo se queda a mitad de camino.
Actualmente, el Perú cuenta con 291 Centros de Salud Mental Comunitaria, y el gobierno ha anunciado que se llegará a 307 en 2026. Suena bien. Pero en la práctica, muchos de estos centros funcionan en locales alquilados o prestados, sin estabilidad, y con recursos mínimos. En distritos como La Victoria o Carmen de la Legua, hay riesgo de desalojo. Otros funcionan en espacios adaptados, sin privacidad ni condiciones dignas.
A esto se suma la escasez de personal especializado.
El Perú cuenta con apenas 3 psiquiatras por cada 100 mil habitantes, y aunque hay más de 60 mil psicólogos colegiados, se estima que solo alrededor de 10 por cada 100 mil trabajan en el sistema público y están formados en psicología clínica. La mayoría de estos profesionales se concentra en Lima, mientras regiones como Huancavelica, Loreto o Apurímac luchan con un déficit crónico. En muchos centros, los psiquiatras solo acuden una vez por semana —o por mes—, y no todos los equipos tienen farmacéuticos o trabajadoras sociales.
Por si fuera poco, los medicamentos esenciales escasean. Entre 2020 y 2023, el 75 % de los centros reportó desabastecimiento de psicofármacos como fluoxetina, sertralina o clonazepam. En plena pandemia, en plena emergencia emocional.
La Línea 113 ha recibido en el primer semestre del año casi 1900 llamadas por ideación suicida. Diez casos al día. Casi la mitad de quienes llaman son jóvenes entre 18 y 29 años. Y sin embargo, la atención estatal que debería sostenerlos después de esa llamada no da abasto, no llega o no existe.
Está bien aplaudir cuando el Estado innova. Está bien que se asocie con plataformas como TikTok para responder a quienes gritan en silencio. Pero también hay que mirar lo que no se ve: la ausencia de un sistema sólido, público y sostenido de atención en salud mental.
Una alerta en una app puede salvar una vida. Pero para salvar muchas más, se necesita algo más que clics y líneas telefónicas. Se necesitan centros propios, personal suficiente, medicamentos disponibles, continuidad terapéutica. Se necesita presencia. Porque nadie se recupera del dolor profundo en soledad ni en una llamada de diez minutos. La salud mental se construye en comunidad, con atención real y constante. Y eso todavía es deuda pendiente.