Al mismo tiempo en que los primeros países empezaron a vacunar a su población contra el Covid-19, los científicos alertaron sobre tres variantes del Sars-Cov-2 que parecían haber disparado la transmisión del virus en el Reino Unido, Sudáfrica y en el estado Amazonas de Brasil. Ante la aparición de estas variantes, volvieron las cuarentenas, los toques de queda, la prohibición de los vuelos provenientes de estos lugares y los cierres de fronteras para tratar de contener su expansión.
Desde entonces, autoridades, analistas y periodistas han hablado mucho de mutaciones, variantes, linajes y cepas, como si fueran sinónimos, generando confusión entre la gente. También han circulado distintas noticias y versiones sobre el nivel de transmisión y virulencia de estas variantes, las reinfecciones que pueden causar en personas que ya se habían enfermado de Covid-19 y la posibilidad de que escapen a la inmunidad de las vacunas. Ante tanto ruido y temor, consultamos a expertos y fuentes confiables, y revisamos la evidencia que existe hasta el momento sobre el tema.
¿Qué son las mutaciones, las variantes, los linajes y las cepas?
Para empezar, hay que aclarar que los virus, así como las bacterias, las plantas, los animales y las personas cambian constantemente y de manera natural. No hay nada de raro ni extraordinario en este proceso. Ahora bien, una de las particularidades de los virus es que necesitan invadir las células de otros organismos para reproducirse. Al replicarse de célula en célula, copian su genoma. Es como un manual de instrucciones interno —compuesto por unas 30.000 letras de ARN— que le dice a la célula qué tipo de proteínas necesita poner a su servicio para que pueda existir.
En ese proceso de copia, con frecuencia se producen errores aleatorios que provocan variaciones genéticas, o en términos científicos, una mutación. La tasa de mutación del SARS-COV-2 es lenta, de una o dos cada mes, comparada con la de otros virus, como la influenza. Algunas mutaciones no hacen nada, otras pueden ser perjudiciales para el mismo virus, haciendo que muera más rápido y otras resultan más ventajosas, porque cambian el aminoácido y estas a su vez las proteínas, haciendo que se transmita con mayor rapidez, por ejemplo.
Se habla de variante cuando se produce una combinación única de mutaciones en los aminoácidos y sus proteínas —sirve pensar en ellas como las fichas de un rompecabezas que le dan su forma y funciones. Además de las tres variantes preocupantes, alrededor del mundo se han detectado otras, en el estado de California, Estados Unidos o en Dinamarca, por mencionar algunas que son distintas de la versión original que apareció hace un año en China.
Todas las variantes que se desprenden de una misma mutación hacen parte de un grupo o rama y conforman un linaje, como si fueran parientes de una misma familia. Cuando un grupo de variantes ya ha mutado tanto que adquiere unas propiedades totalmente diferentes, se le llama cepa. Por ejemplo, el SARS-Cov-2 es una cepa de coronavirus, pero hay otras, como el SARS-COV-1 o el MERS.
¿Qué características tienen las variantes actuales?
Son tres variantes distintas, incluso pertenecen a linajes o a ramas diferentes. Oficialmente tienen nombres que son una compleja combinación de números y letras: la que apareció en el Reino Unido (B1117), la que se detectó en Sudáfrica (501yv2, que se desprende del linaje B1351 y a veces se le denomina así) y la descubierta en Brasil (P1, que desciende de B1128). Hay toda una discusión técnica alrededor de la nomenclatura utilizada por distintos científicos, que ha generado confusión. Por otro lado, la OMS ha insistido en que se utilicen los nombres, aunque sean complejos, y no se hable de “la variante brasileña o de Manaos”, la “sudafricana” o la “inglesa” para no estigmatizar a los países o ciudades donde aparecieron, como sucedió con Wuhan, al principio de la pandemia.
Independientemente de sus nombres, lo que ha sido llamativo es que estas tres variantes, detectadas en lugares distintos y distantes, presentan mutaciones similares. A esto se le llama “evolución convergente”, ya que por caminos diferentes el virus cambia de manera parecida. Los científicos tienen dos hipótesis sobre por qué sucede esto: en cada uno de estos lugares, el virus tuvo la oportunidad de encontrar y alojarse por más tiempo —así tuvo más chance de cambiar— en los cuerpos de personas que ya tenían otras enfermedades y virus, los cuales debilitaban sus sistemas de defensas; o también puede ser el resultado del descontrol simultáneo de infecciones en una primera ola que hubo en ciudades como Londres, East Cape o Manaos, en donde mucha gente fue infectada y eso generó una mayor presión evolutiva sobre el virus.
La respuesta del Sars-Cov-2 fue adaptarse y mutar la forma de la espiga, que es la parte del virus que se adhiere a nuestras células y la que le da su aspecto de corona, desarrollando una mayor capacidad de agarre, que es lo que posiblemente incide en el aumento de contagios.
Las tres variantes que aparecieron en Reino Unido, Sudáfrica y Brasil presentan cambios en el aminoácido 501 de la espiga, identificado con letra N (asparagina) que fue reemplazado por la Y (tirosina), y que la haría más contagiosa. A esta mutación se le conoce como N501Y, o también Nelly. En los últimos días se descubrió que una mutación que sólo compartían las variantes sudafricanas y brasileñas, también está ocurriendo en la inglesa. Es una alteración en un aminoácido identificado con el número 484 que pasó de E a K, y que la evidencia preliminar indica que puede hacer que los anticuerpos no la detecten tan fácil. Estas, entre otras mutaciones que cada una de las variantes presenta en distintas proteínas, podrían convertirlas en las versiones más dominantes del virus en los lugares donde han sido detectadas.
No es fácil determinar si las variantes son más contagiosas, virulentas y se escapan a la respuesta inmune generada tanto por las defensas de personas que ya tuvieron el virus, como por las vacunas. Para eso es necesario hacer varios tipos de pruebas: in vitro (en tubos de ensayo dentro del laboratorio para observar cambios a nivel biomolecular de las proteínas del virus), in vivo (con animales) y ensayos clínicos controlados (con cientos o miles de personas voluntarias infectadas de manera natural con las variantes). De momento, esta es la evidencia científica que los primeros experimentos y ensayos han arrojado sobre las tres variantes (B117, 501yv2, P1) que preocupan:
1. Mayor transmisibilidad
Científicos y autoridades sanitarias del Reino Unido y de Sudáfrica sugieren que las variantes detectadas en ambos lugares son más contagiosas que la anterior. En Inglaterra los doctores y el NHS (Sistema Nacional de Salud) estiman que la variante detectada en Kent y luego en Londres es entre 50 y 70 por ciento más infecciosa. Y el doctor Dr. Salim Abdool Karim, considerado el “Anthony Fauci” de Sudáfrica, describió los picos de infecciones que veían en modelos y gráficos producidos por la nueva variante en su país como pasar “del monte Kilimanjaro al Everest”.
Todavía no existe información concluyente sobre la variante detectada en Manaos, pero dado que comparte el mismo tipo de modificaciones con las otras dos, es probable que este sea el caso también. Algunos científicos creen que esto se debe a la mutación N501Y o Nelly. Pero Nelly está presente en variantes que no son tan contagiosas, así que no se sabe si es que necesita el apoyo de “malas compañías” para tener este efecto.
Una mayor transmisibilidad o contagio tiene un impacto tremendo en los sistemas de atención en salud, que en muchos lugares han estado saturados durante meses. En Manaos, por ejemplo, se acabó el oxígeno y muchos médicos y enfermeros también se han contagiado. Ante la falta de personal adecuado, de medicinas y recursos, y de camas en los hospitales, los pacientes más graves no pueden ser atendidos y tienen mayores probabilidades de morir. Los cálculos indican que una variante que es más transmisible en un 50 por ciento puede causar la muerte de más personas que una variante que sea más letal o virulenta.
2. Virulencia o letalidad
Un estudio preliminar del sistema de salud en el Reino Unido dio pie para que el primer ministro Boris Johnson anunciara que la variante detectada en este país (B1117) podría aumentar la fatalidad en un 30 por ciento. Es necesario precisar que las estimaciones se hicieron comparando la variante anterior, en la que de mil pacientes mayores de 60, 10 podrían morir, mientras que con la nueva variante el número ascendía a 13. Varios científicos han insistido en que es necesario hacer más pruebas antes de afirmar tajantemente que esta variante es más letal.
Sobre la variante encontrada en Sudáfrica: “Se está transmitiendo más rápido pero no es más severo, según los datos recolectados,” aseguró el doctor Abdool Karim en un foro virtual reciente. Tampoco existen datos confiables todavía sobre este aspecto para la variante que está circulando en la Amazonía brasileña.
3. Detección, inmunidad y reinfecciones
Entre más anticuerpos existan para combatir el virus, mejor, pero no se sabe cuántos son necesarios para derrotarlo. Estos pueden ser desarrollados tanto por infecciones previas al mismo virus o inducidos por las vacunas (este aspecto lo abordamos en el siguiente punto).
Los científicos pensaban que la primera ola del virus en Manaos había sido tan contagiosa —calculaban que un poco más del 70 por ciento de la población se había infectado—, que ya podría haber alcanzado la inmunidad de rebaño. Pero a finales de diciembre y principios de enero los médicos empezaron a reportar muchos más casos y a sospechar que podrían ser reinfecciones. Es decir, que los que se habían contagiado antes no habían desarrollado suficientes anticuerpos y se estaban volviendo a enfermar, y la ciudad estaba nuevamente en una situación dramática.
Aún es muy pronto para asegurar que esto está sucediendo. Un estudio preliminar, sin revisión, documentó el caso de una paciente en Brasil que había sufrido una reinfección. Otro estudio del virólogo Nuno Farías del Imperial College y sus colegas sugiere que la variante P1 logra eludir la respuesta inmune desarrollada meses atrás por la anterior variante.
En Sudáfrica también están analizando si las mutaciones en la variante 501yv2 están causando reinfecciones. Detectar esto es difícil, pues se considera que hay que esperar 90 días después de que una persona ha dado positivo para el virus, antes de hacer una nueva prueba para ver si se ha reinfectado. Y esas pruebas necesitan pasar por un proceso adicional para saber qué tipo de variante es.
Dos estudios preliminares de laboratorio (uno de la universidad de KwaZulu-Natal en Durban, y otro del Instituto Nacional de Enfermedades Infecciosas de Sudáfrica junto con la Universidad de Witwatersranden en Johannesburgo), no son muy alentadores. Ambos hicieron pruebas con el plasma de pacientes que habían dado positivo para Covid-19 previamente —y por eso se supone que tendrían anticuerpos para responder al virus—, pero en ambos casos encontraron que había una respuesta inmune reducida hacia la variante 501yv2.
A pesar de estos hallazgos, no todo está perdido, como lo explica el virólogo brasileño, Anderson F. Brito: “Los anticuerpos no son la única arma que nuestros cuerpos utilizan para defenderse: la respuesta celular también juega un papel importante.” Esto se debe a que las células T, por ejemplo, reconocen distintas partes del virus que los anticuerpos, así que hay más opciones dentro del “arsenal”.
¿Las vacunas desarrolladas funcionan contra las variantes?
Una de las mayores preocupaciones es que las vacunas que ya han sido desarrolladas no funcionen contra estas variantes, porque justamente fueron diseñadas para atacar la espiga del virus, que es la que ha mutado. Sin embargo, la evidencia preliminar sugiere que todavía pueden ser efectivas, aunque en distintos grados.
Pfizer-Biontech anunció que su vacuna continuaba siendo efectiva contra la mutación N501Y o Nelly que se encuentra en las variantes del Reino Unido y de Sudáfrica. El estudio, valga aclarar, aún no ha sido revisado por pares y se realizó en el laboratorio, con muestras de sangre de pacientes que ya recibieron esta vacuna. Luego hicieron otro análisis, evaluaron algunas muestras de personas contagiadas con la variante sudafricana y encontraron que la efectividad se reducía un tercio.
En días pasados Moderna también publicó resultados de las pruebas de su vacuna para las variantes detectadas en el Reino Unido y Sudáfrica. Este estudio también se hizo in vitro y con dos primates, y aunque encontró que seguía siendo efectiva para la variante inglesa, no producía anticuerpos tan potentes contra la variante de Sudáfrica. Como resultado de estos hallazgos preliminares, la compañía anunció que continuaría haciendo más ensayos y que de manera preventiva está trabajando ya en una dosis de refuerzo para la variante sudafricana y otras que puedan aparecer con mutaciones similares.
Otro estudio preliminar, que aún se encuentra en evaluación, del virólogo David Ho de la Universidad de Columbia, encontró algo parecido: la respuesta inmune de personas que habían recibido las vacunas de Moderna y de Pfizer no era igual de fuerte ante la variante sudafricana.
La buena noticia es que ambas vacunas, que utilizan una tecnología novedosa basada en el ARN, tienen los más altos índices de efectividad (alrededor de 90%), así que aun si se disminuye un poco su efectividad igual ofrecerían cierta protección contra el virus. Ambos laboratorios aseguran que también pueden hacer modificaciones a sus vacunas con relativa facilidad, en un periodo de seis semanas. Valga recordar que las vacunas contra la influenza, por ejemplo, se actualizan cada año, porque este virus va mutando. Esto, sin embargo, tiene implicaciones a nivel de regulación, producción, logística y aplicación, que apenas están siendo analizadas.
Las vacunas que han sido desarrolladas con otra tecnología más convencional, como Novavax y Johnson & Johnson, también publicaron resultados positivos sobre su efectividad en días pasados. A diferencia de las otras pruebas que se han hecho in vitro, las dos compañías hicieron ensayos de fase 3 de sus vacunas con miles de voluntarios en países donde ya circulaban las variantes que preocupan, como la de Sudáfrica.
Mientras que la vacuna de Novavax resultó 90 por ciento eficaz en el Reino Unido, el porcentaje descendió a 50 por ciento en Sudáfrica, donde fue probada con 4,400 personas. Un tercio de las personas que participaron en este ensayo ya se habían contagiado de una variante anterior de Covid-19, y se encontró que eso no los protegía de infectarse de la nueva variante. Los ensayos de fase 3 de Johnson & Johnson también encontraron que la vacuna tenía diferentes grados de efectividad, en distintos países y regiones: 72% en los Estados Unidos, 66% en América Latina y 57% en Sudáfrica.
¿Cómo se detectan las variantes?
Con vigilancia genómica y con una cooperación estrecha entres los sistemas e instituciones de salud y los científicos que hacen esta labor. Tanto en el Reino Unido como en Sudáfrica los médicos alertaron que estaban viendo un aumento inusitado de casos, lo que generó sospechas que podría tratarse de una nueva variante.
Para encontrarlas, las pruebas de casos positivos detectadas con PCR, por ejemplo, son llevadas a laboratorios, donde personas entrenadas las preparan para que puedan ser leídas por unas máquinas secuenciadoras del ADN. “La prueba no te dice la mutación, debes hacer pasos adicionales para amplificar todo el genoma, con unas 30.000 posiciones, para que pueda ser leído por la máquina. Es un trabajo laborioso”, explica el doctor Pablo Tsukayama, quien coordina uno de los grupos que hace esta labor en el Perú, desde la Universidad Cayetano de Heredia.
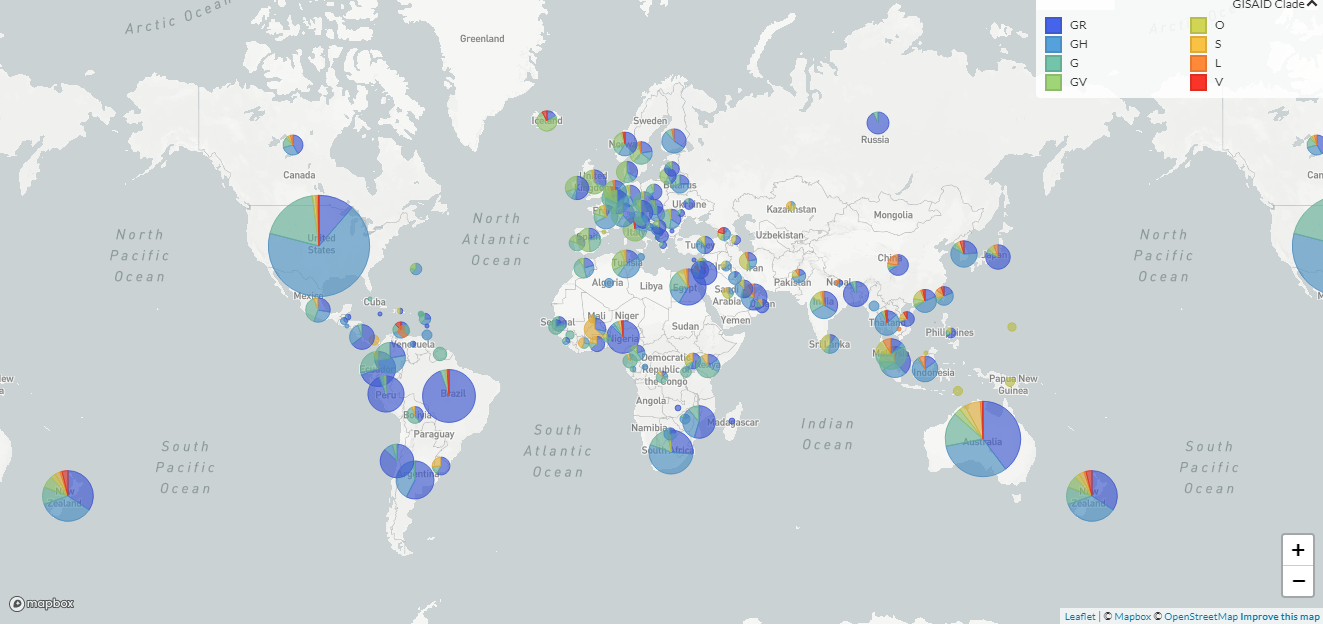
¿Qué tanta vigilancia genómica se hace en América Latina?
Muy poca en comparación con otros lugares del mundo. El Reino Unido es el país que más hace análisis de este tipo y ya han procesado casi unas 200.000 muestras, que equivale a un 5%. Dinamarca, Nueva Zelanda y Australia también hacen mucha vigilancia genómica. En Sudáfrica procesan el 1% de los casos, pero eso es superior a la tasa de los Estados Unidos, un país en donde las pruebas detectan 200.000 casos a la semana, pero se están secuenciando apenas 3.000 muestras, lo que equivaldría a un 0.3% de los casos, mucho menos que lo que hacen países con menos recursos como Gambia, Latvia o Senegal.
En América Latina la proporción de casos secuenciados es mínima. Según Juan David Ramírez, profesor de la Universidad del Rosario y presidente de la Asociación Colombiana de Parasitología y Medicina Tropical, en todo Sudamérica solo se han secuenciado unas 3.576 pruebas.
Brasil, que es el país que más experiencia y capacidad tiene para hacer esta labor, solo está analizando el 0.025% de los casos. “Ni Brasil ni otros países de América Latina han podido hacer una vigilancia a un nivel adecuado”, dice Anderson F. Brito, virólogo y experto brasileño en epidemiología genómica.
Según el doctor Tsukayama, en Perú se han hecho apenas 500 análisis desde que comenzó la pandemia. Es una fracción muy pequeña, si se tiene en cuenta que hay más de un millón de casos confirmados y al menos 20 o 30 linajes circulando en el territorio peruano. La situación es similar en varios países de la región.
Parte del problema es que muchos de los países más pobres y hasta de medianos ingresos en la región no tienen laboratorios, personal capacitado ni equipos adecuados para secuenciar el virus. Las máquinas son costosas y los computadores necesitan procesadores muy poderosos. Incluso los reactivos que se tienen que importar resultan muy caros. Por este motivo, falta de fondos para importar lo necesario, es que el grupo de trabajo del doctor Tsukayama en Lima está en graves problemas. “Seguimos recibiendo muestras pero calculo que estaremos en paro dos meses, como mínimo”. Para reactivar sus investigaciones necesitaría unos 800 mil soles, que equivale a unos 220.000 dólares.
Para tratar de mejorar la situación, el año pasado se creó la Red Regional de Vigilancia Genómica Covid-19, que según el doctor Sylvain Aldigieri, gerente de incidentes de la OPS, viene trabajando desde marzo del 2020. A esta red pertenecen 32 países de Latinoamérica, pero la mayoría, como puede verse en el mapa, envía sus muestras a dos laboratorios en la región que se encargan de procesar sus muestras: la Fundación Oswaldo Cruz (Fiocruz) en Brasil y el Instituto de Salud Pública de Chile. La CDC de los Estados Unidos también ha ayudado en algunos casos.
El Reino Unido también ofreció asistencia técnica a otros países, pues son ellos los que tienen los mejores equipos y servidores, e incluso fondos. Este país ya tiene establecido un proyecto de colaboración con Brasil, que se llama el Centro CADDE, y que involucra a instituciones académicas y públicas en ambos países y quizás podría servir como modelo para implementar algo así en otros lugares.
Además de esto, hay iniciativas privadas diseñando pruebas que permitan identificar la variante de manera más rápida, mientras que otros están haciendo ensayos para ver si pueden utilizar las pruebas en aguas residuales para hacer este trabajo de manera más eficiente. Pero todos los esfuerzos son insuficientes ante un virus que está descontrolado y mutando en distintas partes del planeta.
¿Qué pasa si no se hace vigilancia y seguimiento adecuado a las variantes en una pandemia?
“Entre más se transmita el virus e infecte a más personas, más mutaciones van a aparecer,” dice el doctor Brito. En América Latina, el Sars-Cov-2 ha tenido amplias posibilidades de mutar porque en ningún país de la región —con excepción de Uruguay, tal vez— se ha logrado controlar el contagio del virus. Por eso Brito, Tsukayama y otros científicos asumen que en el continente podrían estar circulando otras variantes, aún no detectadas, que podrían ser más contagiosas, virulentas o que podrían escapar la inmunidad de anticuerpos desarrollados por una previa infección o por las vacunas.
Además, alguna de las dos variantes que aparecieron en el Reino Unido y en Sudáfrica ya están presentes en, al menos, 14 de los países de Latinoamérica, según Aldhigieri. Al parecer no se ha generado transmisión comunitaria, los casos se limitan a unos pocos viajeros provenientes de Reino Unido o Sudáfrica, o a sus contactos, pero es importante que en todos estos países continúen monitoreando la situación.
La variante de Manaos sí parece tener una mayor transmisión local, pero aún no es posible determinar si está cambiando la dinámica de infecciones en el continente. Esto es algo que preocupa al doctor Tsukayama, ya que esta variante podría llegar a Iquitos, y de allí extenderse a otras zonas del Perú. Por eso la necesidad de continuar haciendo pruebas de la mayor cantidad de casos positivos. Y aunque se cierren las fronteras o se prohíban los vuelos y viajes de ciertos lugares a otros, el virus viaja muy fácilmente de un lugar a otro. La variante de Manaos ya ha sido detectada hasta en Japón.
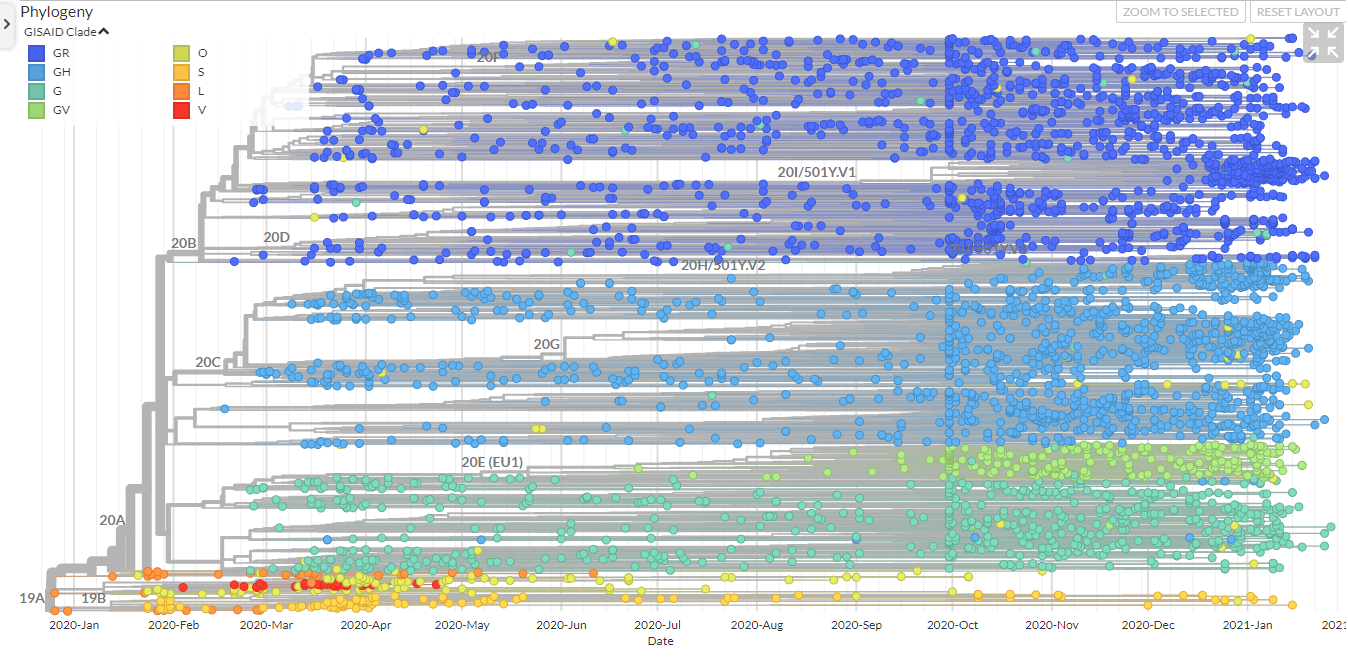
Nunca antes ha sido tan importante compartir información y alertar a otros países, casi que en tiempo real, pues rápidamente puede tener impacto en otros lugares. Para eso han surgido plataformas como Nextstrain o GISAID que son consultadas por investigadores en todo el mundo. Fue en GISAID que los médicos chinos colgaron la información genética del Sars-Cov-2 el 10 de enero de 2020, una vez lo detectaron en Wuhan. Esto permitió que laboratorios en distintos lugares del planeta empezaran a desarrollar vacunas, pruebas y tratamientos en simultáneo. Y es allí también donde se han ido compilando todos los linajes y variantes del virus reportados, que se pueden ver por mapas o diagramas de ramas.
La imagen de puntitos que van apareciendo en todo el planeta son un recordatorio para las autoridades que no pueden bajar la guardia y que deben redoblar sus esfuerzos de vigilancia, como lo recomendó la OMS luego de una reunión de emergencia de expertos para analizar la situación. “Hasta el momento una impresionante cantidad de 350.000 secuencias han sido compartidas, pero la mayoría proviene de unos pocos países (en América Latina suman en total un poco más de 7.000). Mejorar la cobertura geográfica de la secuenciación es fundamental para que el mundo pueda tener ojos y oídos en todas partes, ante los cambios del virus”, dijo la doctora Maria Van Kerkhove, jefe técnica de la OMS para el Covid-19.
El Sars-Cov-2 ha sido declarado por la OMS como el enemigo público número uno del mundo, y permanentemente los líderes de los países utilizan metáforas de guerra para hablar de las medidas necesarias para combatirlo. El virus y sus variantes no pueden ser derrotadas solo a punta de vacunas, se necesita mucha más información y vigilancia, algo que todos los epidemiólogos repiten, pero que también es una máxima del mayor maestro de la guerra, Sun Tzu: “Conoce a tu enemigo”.