Para las niñas de la provincia de Condorcanqui, una de las regiones con mayor población indígena de la región Amazonas, las escuelas se han convertido en lugares inseguros. Más de cuatrocientos profesores están envueltos en violaciones y hostigamiento sexual, pero permanecen en sus cargos o solo rotan de colegios, mientras ellas viven con miedo y sin la protección que deben recibir las víctimas por parte del Estado. Este desamparo que se evidencia, por ejemplo, en la falta de acceso a los kits de emergencia en casos de violaciones: solo entre 2019 y 2024 se reportaron 2,249 casos de abuso sexual en esta región, según el Ministerio de la Mujer y Poblaciones Vulnerables, pero se entregaron apenas 109 kits a las víctimas.
Las personas que sufren un abuso sexual, sin distinción de edad, deben recibir en las primeras 72 horas un kit de emergencia que contiene pruebas rápidas y medicamentos para prevenir infecciones de transmisión sexual y el anticonceptivo oral de emergencia para evitar un embarazo. Pero a la mayoría de niñas, adolescentes y mujeres afectadas en Amazonas se les priva de este derecho para proteger su salud. Por eso, el Consejo de Mujeres de las Etnias Awajún y Wampis ha denunciado que decenas de estudiantes violadas han quedado embarazadas, infectadas con VIH y con otras infecciones de transmisión sexual. Un problema que denunciaron este año, pero que no movilizó lo suficiente a las autoridades.
Solo entre enero y agosto de 2024, en Amazonas, Ucayali y Loreto hubo 1,985 mujeres que denunciaron violencia sexual, pero solo 95 de ellas recibieron el kit de emergencia, es decir apenas el 5% de las víctimas, según datos del Ministerio de Salud revisados por Salud con lupa. A nivel nacional, las regiones amazónicas registran las tasas más bajas de acceso al kit de emergencia, pero se ha hecho muy poco para revertir esta situación.
Entre las barreras que impiden a las mujeres obtener el kit están los prejuicios de los trabajadores de salud y su falta de coordinación con los Centros de Emergencia Mujer (CEM) para guiar a las víctimas luego de que presentan su denuncia. Hay un protocolo de actuación conjunta, pero no siempre se cumple y las mujeres suelen ser revictimizadas en diferentes instancias antes de recibir atención médica.
Si bien la directiva sanitaria para el uso del kit durante la atención de casos de violencia sexual fue aprobada en marzo de 2019, su proceso de implementación ha sido lento.
Según una investigación de la plataforma legal Justicia verde, uno de los problemas del acceso al kit es la falta de una ruta específica para las personas que lo necesitan y una correcta difusión para su acceso. Esta organización ha recibido denuncias de víctimas de abuso sexual que señalan que los servicios de salud les piden que saquen una cita para atención ambulatoria y no las atienden por emergencia, a pesar del poco tiempo que tienen para acceder al kit. La abogada Brenda Álvarez, integrante de Justicia Verde, señala que ha atendido casos de mujeres que recibieron respuestas negativas cuando solicitaron el kit de emergencia y que, recién cuando llamaron a Susalud, el personal del centro de salud cumplió con entregárselo.
¿Qué pasa cuando un trabajador o un servicio de salud se niega a entregar el kit de emergencia?
Nada.
Desde el 2022, el Congreso posterga la aprobación de un proyecto de ley para sancionar con prisión a los trabajadores de salud que omitan, retarden o se rehúsen a la entrega del kit de emergencia a víctimas de abuso sexual. El 4 de diciembre pasado, esta propuesta legislativa no fue debatida porque la bancada de Fuerza Popular solicitó que antes sea revisada por la Comisión de Salud. Una postura que no tomó en cuenta que el Ministerio de Salud reconoce el kit de emergencia como un derecho, de acuerdo a la guia para el Cuidado Integral a Mujeres e Integrantes del Grupo Familiar Afectados por Violencia Sexual.
En teoría, la entrega del kit forma parte de un conjunto de directrices para la atención de urgencia y emergencia, así como recuperación de la salud física y mental de las víctimas de violencia sexual.
Regiones con menos kits de emergencia
Entre enero y agosto de este año, el Ministerio de Salud distribuyó 2,827 kits de emergencia a nivel nacional. La cifra es bajísima si se compara con los 26,811 casos de abuso sexual reportados por los Centros de Emergencia Mujer en ese período. Loreto tiene una de las tasas más bajas: sólo el 3% de las víctimas de abuso sexual en esta región accedió al kit. Algo similar ocurrió en Amazonas, donde se entregaron 20 kits de emergencia en los primeros seis meses del 2024.
La Dirección Regional de Salud de Amazonas informó a Salud con lupa que para noviembre ya había entregado 46 kits en los servicios de salud, pero se trata de todas formas de una cantidad pequeña para los más de 650 casos de abuso sexual denunciados en esta región. La mitad de las víctimas que recibieron el kit pertenece a las etnias Awajún y Wampis, pueblos indígenas donde hay mayor incidencia de casos de VIH.
A pesar de que las autoridades sanitarias de Amazonas aseguran que no son responsables de que las víctimas de abuso sexual no reciban el kit de emergencia, la ley señala lo contrario: cuando una mujer acude a un establecimiento de salud debido a una violación sexual, el personal debe informarle sobre el kit de emergencia y entregarlo sin objeciones. Si la víctima recurre primero a una comisaría o un Centro de Emergencia Mujer, estas instituciones también están obligadas a contactar al centro de salud u hospital más cercano para que reciba dicha asistencia médica.
El problema es que en la práctica no existe esta coordinación y hay muchas desigualdades en el acceso a los servicios de salud y justicia que complican la atención de las víctimas. Por ejemplo, el distrito de Masisea, en la región Ucayali, no cuenta con un Centro de Emergencia Mujer, sino con el Servicio de Atención Rural -un programa del Ministerio de la Mujer para zonas rurales-, que debería comunicarse con el centro de salud si recibe un caso de violencia sexual. Sin embargo, en esta región, apenas el 7% de mujeres que denunció abuso sexual -entre enero y octubre de este año- recibió el kit de emergencia. Otro ejemplo es la provincia de Condorcanqui, en Amazonas, donde el Centro de Emergencia Mujer no cuenta con traductores, lo que impide atender a las mujeres indígenas en su lengua originaria.
Los prejuicios del personal de salud
Cuando una víctima de abuso sexual acude a un hospital o centro de salud, el personal suele exigirle que presente la denuncia policial para que reciba el kit de emergencia. Y muchas veces los casos no son referidos al médico de turno y la atención de los trabajadores suele estar sesgada por estereotipos de género y prejuicios sobre el Anticonceptivo Oral de Emergencia (AOE), un medicamento que forma parte del kit y que es un método eficaz para prevenir el embarazo al retrasar la ovulación en las mujeres. Sin embargo, se le presenta como un abortivo.
Por muchos años, estos argumentos falsos se han usado por grupos antiderechos para cuestionar que el anticonceptivo oral de emergencia se entregue gratuitamente en los servicios de salud. Sin embargo, el Tribunal Constitucional dio un fallo histórico en 2023 e hizo prevalecer el derecho de las mujeres de evitar exponerse a embarazos forzados.
Otro problema importante es el desabastecimiento de kits. Entre los años 2022 y 2023, un monitoreo de la ONG Flora Tristán al Hospital Regional de Pucallpa, el Hospital Amazónico de Yarinacocha y tres centros de salud de los distritos de Callería, Manantay y Yarinacocha, en la región Ucayali, reveló que el 20% no contaba con antirretrovirales y pruebas rápidas de embarazo, de VIH y sífilis, mientras que 10% no tenía ceftriaxona, un antibiótico que previene infecciones bacterianas. Todos estos medicamentos y dispositivos son parte del kit de emergencia.
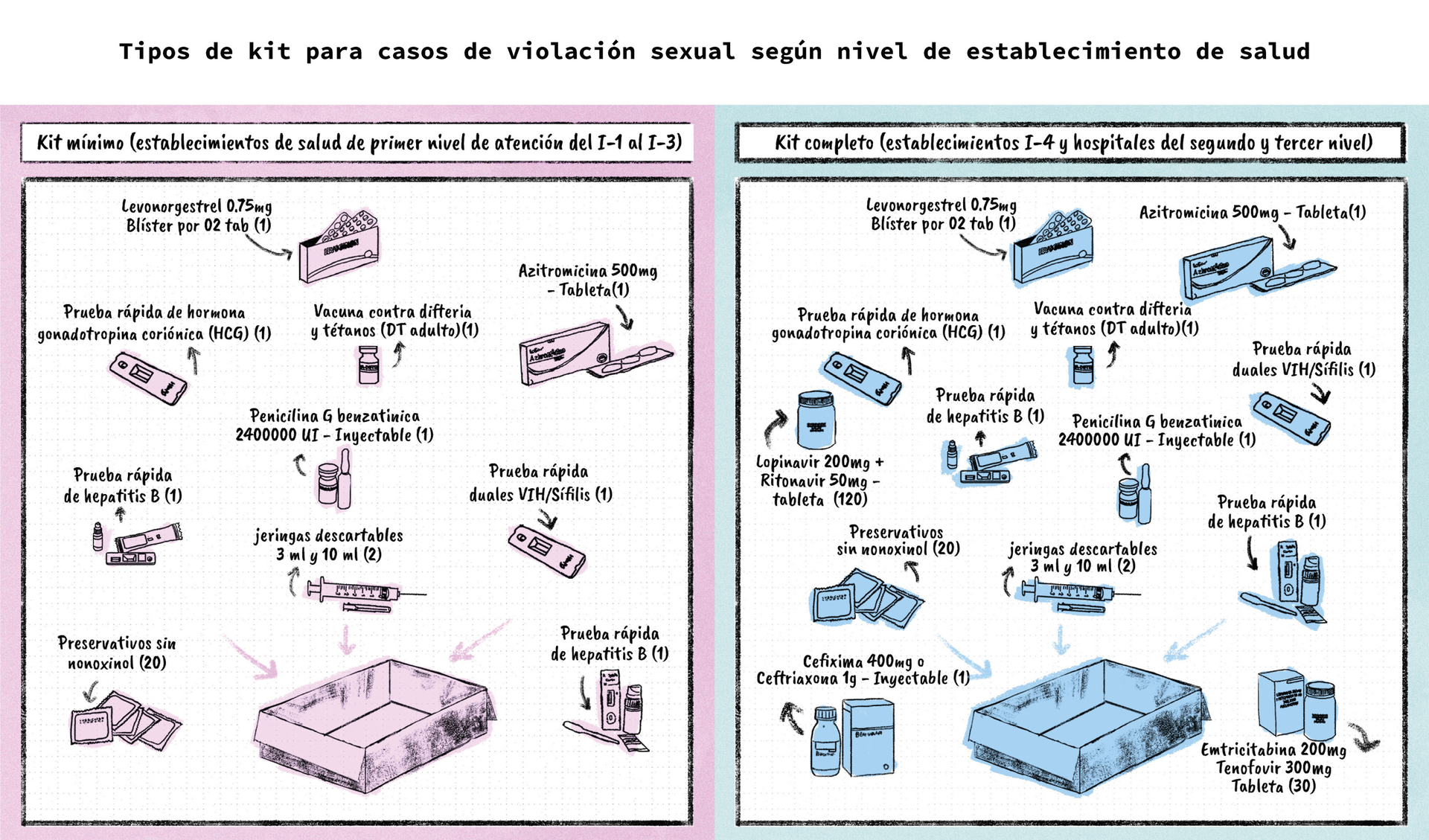
“Si eres una mujer que vive en una zona rural, hay menos probabilidades de que accedas al kit de emergencia completo. Esto es así porque la norma técnica del Ministerio de Salud establece un kit básico para las postas y centros de salud que no contiene antirretrovirales si se compara con el kit de un hospital, lo que significa que las mujeres de zonas rurales están más expuestas a la transmisión del VIH. Este es un error del sistema de salud”, advierte Brenda Álvarez, abogada especializada en derechos sexuales y reproductivos.
Un vacío informativo
Otra dificultad que impide la entrega efectiva del kit de emergencia es la poca difusión correcta sobre el protocolo de su entrega en los servicios de salud. La guía técnica del Minsa señala las pautas para el cuidado integral de las mujeres que sufren una agresión sexual, desde una escucha activa e intervención en situaciones de crisis hasta la referencia con médicos especialistas. Sin embargo, desde el primer contacto con las víctimas, el personal no demuestra estar capacitado sobre el protocolo de atención.
Entre enero y julio de este año, la organización Flora Tristán encontró que el 81% de las usuarias del Centro Materno Infantil de Villa María del Triunfo, un distrito al sur de Lima, no recibió información sobre el kit de emergencia y el 71% no tuvo orientación sobre el aborto terapéutico. Este vacío informativo y de orientación ocurre en un país donde cada día 12 niñas quedan embarazadas como resultado de un abuso sexual y cuatro se convierten en madres a pesar de que esto interrumpe su proyecto de vida e impacta en su salud física y mental.
En el caso de las mujeres adultas, la realidad también es compleja debido a que no todas llegan a denunciar a tiempo cuando son víctimas de abuso sexual por temor a sus agresores y las enomes dificultades que hay en el sistema de justicia. “Esa es otra de las barreras para la entrega del kit de emergencia”, señala la abogada Brenda Álvarez.
La atención en salud mental
Las niñas y adolescentes que son víctimas de violencia sexual presentan cambios en su conducta: suelen abandonar actividades que antes le gustaba, se aíslan y tienen episodios de angustia o temor cuando están cerca de su agresor. Las consecuencias más graves en su salud mental incluyen estrés postraumático, ansiedad, problemas de autoestima y conducta suicida. Si el agresor pertenece al círculo familiar, sienten culpa y prefieren callar por temor a ser castigadas.
“Los niños y niñas no son capaces de lidiar con las emociones generadas por el abuso, no comprenden la situación abusiva, pues se sienten abrumados por sus emociones y pensamiento y tienden a revivir la experiencia traumática de manera reiterativa”, explica la investigadora y psicóloga forense Rosario Girón.
De igual forma, las mujeres adultas pueden desarrollar depresión y otros trastornos de salud mental y tener ideas suicidas. Por esta razón, es importante que la atención que reciben en los servicios de salud no se limite únicamente a la entrega del kit de emergencia.
El protocolo del Ministerio de Salud señala que las mujeres deben pasar por un examen para determinar el grado de afectación psicológica y se les debe ofrecer psicoterapia en un centro de salud mental comunitario o un servicio especializado de hospital. Es necesario también un seguimiento telefónico para verificar que sigan recibiendo los cuidados de un profesional especializado en salud mental, pero nada de esto se cumple. “El personal de salud no planifica visitas y controles médicos posteriores y en el caso de las niñas, tampoco se garantiza que continúen con su educación”, remarca Elena Rodríguez, coordinadora del Programa de Derechos Sexuales de Flora Tristán.
¿Cuál es el procedimiento para acceder al kit de emergencia?
Este es el protocolo según la norma tecnica Nº 164-MINSA-2020 para el Ciudadano Integral a Mujeres e Integrantes del Grupo Familiar Afectados por Violencia Sexual y el protocolo de actuación conjunta entre los Centros Emergencia Mujer (CEM) y los Establecimientos de salud (EESS) para la atención a las víctimas de violencia:
- Una victima de violencia sexual tiene derecho a acudir a un Centro de Emergencia Mujer y presentar su denuncia.
- Después de este paso, el personal debe acompañar a la víctima a un servicio público de salud y garantizar que reciba atención médica.
- Si una víctima de abuso sexual llega primero a un establecimiento de salud, el personal médico debe informar a un Centro de Emergencia Mujer.
- En el caso de que la denunciante sea menor de edad, el Centro de Emergencia Mujer debe garantizar que sea trasladada en compañía de un familiar o tutor al establecimiento de salud.
- En el establecimiento de salud, la entrega del kit de emergencia completo se hará para el caso de las víctimas que llegaron durante las 72 horas posteriores a la agresión.
- Si se cumplieron las 72 horas, la víctima debe recibir un kit con una prueba de descarte de embarazo y pruebas rápidas de VIH, sífilis y hepatitis B. El único medicamento del kit que no podrá recibir es el anticonceptivo oral de emergencia.
Los kits de emergencia deben estar disponibles en las farmacias de los hospitales y centros de salud del primer nivel de atención. El personal de salud no puede negarse a entregarlo ni solicitar que la usuaria muestre su denuncia, el Documento Nacional de Identidad u otro tipo de documento como requisito.