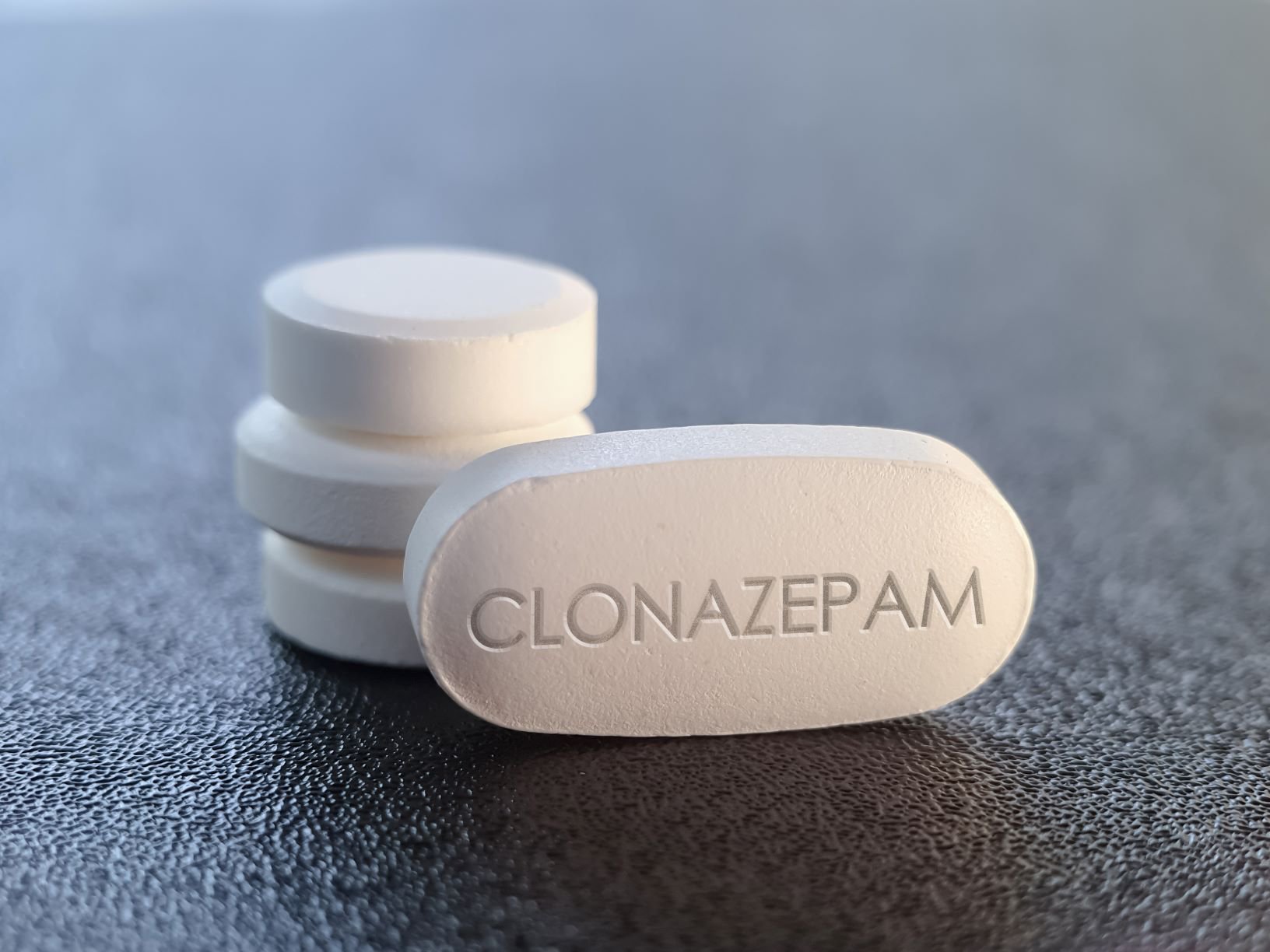
No hay cifras oficiales, pero algunos reportes en medios de comunicación dan cuenta de que en el último año ha habido un aumento significativo en el consumo de ansiolíticos como alprazolam, clonazepam, diazepam o lorazepam, frecuentemente utilizados para tratar ansiedad, insomnio o ataques de pánico.
La razón es que estos padecimientos se han exacerbado durante la pandemia por covid-19. Desde el miedo a enfermarse, el encierro y el cese de actividades sociales hasta el teletrabajo y el perder a un ser querido por el coronavirus han detonado que miles de personas recurran a los ansiolíticos.
En México, por ejemplo, el periódico Excélsior mostró que en mayo de 2020 la Asociación Nacional de Farmacias de México ya había registrado un aumento en la compra de ansiolíticos del 15%, respecto a los inicios de la pandemia, y que para febrero de 2021 el porcentaje había subido al 30%. Algo similar se reportó en Argentina: un aumento del 28% en el consumo de ansiolíticos durante el primer año de pandemia, según el Sindicato Argentino de Farmacéuticos y Bioquímicos.
En España, el periódico El País reportó que entre enero y septiembre de 2020 hubo un aumento del 4% en el consumo de ansiolíticos para tratar ansiedad y problemas de sueño, principalmente. Mientras que una encuesta de la consultora IQVIA reveló un crecimiento del 15% en las ventas de estos medicamentos en Río de Janeiro, Brasil, tan solo en mayo de 2020.
“La covid-19 ha interrumpido nuestras rutinas diarias, ha forzado a millones de personas a un aislamiento que lleva meses, ha devastado nuestras economías y ha causado una pérdida inimaginable de vidas. Esto nos ha sacudido a todos”
Jarbas Barbosa, OPS
Parecería un patrón generalizado cuyas causas han sido identificadas por los organismos de salud más importantes del mundo. “La covid-19 ha interrumpido nuestras rutinas diarias, ha forzado a millones de personas a un aislamiento que lleva meses, ha devastado nuestras economías y ha causado una pérdida inimaginable de vidas. Esto nos ha sacudido a todos”, dijo el subdirector de la Organización Panamericana de la Salud, Jarbas Barbosa, desde noviembre de 2020.
Los ansiolíticos son sustancias psicotrópicas que actúan en el sistema nervioso central con efectos sedantes, relajantes y anticonvulsivantes que, si son tomadas de manera racional y con dosis adecuadas, pueden tener efectos positivos y algunos de ellos son asombrosamente rápidos.
“Son medicamentos buenísimos. Por ejemplo, el alprazolam, que es el Tafil, puede calmar en cinco minutos a una persona que tiene fobia a volar o un ataque de pánico”, dice la médico psiquiatra Sofía Arce Velázquez.
Pero en algunos casos ese efecto tranquilizador tan potente tiene un costo. Los Centros para el Control y Prevención de Enfermedades de los Estados Unidos alertaron que las muertes por sobredosis con benzodiacepinas en Estados Unidos pasaron de 1,000 aproximadamente en 1999 a cerca de 10,000 en 2019.
De acuerdo con un informe de la Universidad de Siracusa, en Estados Unidos, las causas de este aumento dramático se debe a dos razones principales: por un lado, la prescripción y consumo excesivo de estos fármacos y, por otro, el uso de píldoras falsificadas o contaminadas con opioides sintéticos como el fentanilo, que es parecido a la heroína pero con efectos más potentes y mucho más barato, el cual está vinculado a la mayor parte de sobredosis en Estados Unidos.
La raíz de ambas causas está en el poder adictivo de los ansiolíticos, especialmente las benzodiacepinas, que sucede porque al consumirlas, se unen a unas neuronas conocidas como receptores GABA, los cuales inhiben el sistema nervioso central. Este proceso vuelve más lenta la función cerebral hiperactiva y alivia el estrés mental. Por eso, generalmente quienes las consumen pueden experimentar lapsos de euforia seguidos por lapsos de relajación o sedación.
“Aunque dan la sensación de tranquilidad, al final estas sustancias son depresoras del sistema nervioso central, de manera que, si lo combinas con alcohol o con otros medicamentos que también son inmunodepresores, se puede causar una depresión respiratoria. Esa es la complicación más fuerte, y quiere decir que te relaja tanto y deprime tanto tu sistema respiratorio que dejas de respirar”, explica Sofía Arce.
Los dos problemas adicionales a la adicción son la tolerancia y la abstinencia. Por un lado, las personas que llevan usándolas por más de dos meses se vuelven tolerantes porque necesitarán cada vez más dosis para lograr los mismos efectos tranquilizadores y, por otro lado, quienes las dejan de usar de forma abrupta experimentan un síndrome de abstinencia caracterizado por taquicardia, temblores, y ataques parecidos a los que, justamente, propicia la ansiedad.
Entonces ¿cuándo sí es recomendable usar ansiolíticos y por cuánto tiempo?
“Aunque esto varía en cada persona, el desarrollo de dependencia psicológica es un tanto predecible, y es proporcional al total del tiempo expuesto a benzodiacepinas (dosis x duración de tiempo)”, dice Sofía Arce.
Esto quiere decir que entre más se usen, hay más probabilidad de que se genere una adicción. Por eso estas sustancias se recomiendan en los casos en los que no se tienen que consumir de manera frecuente, por ejemplo, para cuando suceden ataques esporádicos de ansiedad o de pánico, estrés post traumático, trastornos convulsivos o de movimientos involuntarios; también se utilizan previo a cirugías y para la desintoxicación de alcohol y otras sustancias.
Dado que muchas veces la ansiedad está acompañada por la depresión, algunas guías médicas recomiendan prescribir ansiolíticos con antidepresivos, de manera que el ansiolítico sirva para calmar los efectos más urgentes y sea retirado dos semanas después, que es cuando los antidepresivos empiezan a actuar, sin causar tanta adicción ni síndrome de abstinencia.
“Hay que pensar en los ansiolíticos como un curita, nos puede servir para disminuir los síntomas de ansiedad severa y de manera inmediata, pero en realidad nos pueden dar tiempo para administrar otra cosa sin que cause dependencia física y psicológica”, explica la médico psiquiatra.
Si se consumen durante mucho tiempo, ¿pueden causar efectos secundarios o a largo plazo?
De acuerdo con Sofía Arce el manejo farmacológico con benzodiacepinas tiene bajo riesgo de toxicidad. “El problema es cuando se usa con medicamentos que también son depresores del sistema nervioso central, tal es el caso de los hipnóticos, antidepresivos sedantes, neurolépticos, anticonvulsivantes, antihistamínicos y alcohol, ya que se potencializa su efecto”.
Entre los efectos secundarios reportados en distintos estudios, los más recurrentes son retardo psicomotor, somnolencia, pobre concentración, incoordinación motora, problemas de memoria, vértigo y en algunas personas causan el efecto contrario a la sedación: la desinhibición.
¿Hay otras alternativas que funcionen para padecimientos similares y que no causen adicción?
La recomendación más generalizada es que antes de acudir a los fármacos, las personas hagan cambios de rutinas que propicien condiciones de vida más sana, eso incluye hacer alguna actividad física, tener una alimentación equilibrada, evitar estimulantes como el alcohol o alucinógenos, así como tener acompañamiento psicológico o psiquiátrico para poder identificar qué sí es ansiedad y qué no, y para poder enfrentar las adversidades de manera más consciente sin poner en peligro su salud.
Para Sofía Arce, además, la responsabilidad debe venir de los ciudadanos, pero también de los médicos. “Hay muchos médicos que, sin querer dañar al paciente, están acostumbrados a prescribir ansiolíticos para cualquier caso de ansiedad sin conocer realmente cómo funcionan”. De manera que una mejor salud mental es resultado de la promoción del autocuidado y también de la responsabilidad de saber cuándo prescribirlos y cuándo no.