En la ciudad de Quetzaltenango, en las montañas de Guatemala, en el segundo piso de la casa de Ada Violeta Chuc, una habitación con paredes color crema, ya desteñidas, alberga un altar dedicado a sus antepasados. Una cruz de madera se yergue en el centro de una mesa cubierta por un mantel estampado con flores de nochebuena rojas. Una docena de pequeñas figuras de deidades indígenas y cristianas, junto con velas, agua, incienso y otras ofrendas, rodean la cruz.
En la pared, detrás de la mesa, cuelgan fotografías de siete familiares ya fallecidos. Cuatro murieron de cáncer.
"La de arriba es mi abuela, la mamá de mi mamá; murió de cáncer de estómago", le dijo Chuc recientemente a una reportera del Consorcio Internacional de Periodistas de Investigación (ICIJ, por sus siglas en inglés). Señalaba los marcos mientras hablaba. "La prima de mi mamá también murió de cáncer de cuello uterino. Y esta es la hermana de mi mamá; murió de cáncer de colon. Tenía solo 23 años."
La fotografía en el centro del altar es la más reciente: la madre de Chuc, Francisca Violeta Sam Colop, quien murió en julio de 2025 tras una larga lucha contra el cáncer de piel.
En la imagen, Sam Colop, educadora maya k’iche’ de las tierras altas de Guatemala, sonríe, sentada y con los brazos cruzados, y viste un huipil —una blusa tradicional tejida a mano— con bordados azules, verdes y morados.
“Siempre está el miedo de que [el cáncer] pueda atacarme, o a alguno de nosotros”, dijo Chuc. “Hay tantas cosas que no puedes controlar.”

Chuc recuerda que una noche de 2012 su madre notó una mancha oscura que no desaparecía en su pie derecho. No le dio importancia y le dijo a su hija que era un lunar. Pero un dermatólogo le diagnosticó melanoma.
Durante los nueve años siguientes, Sam Colop pasó entrando y saliendo de hospitales, sometida a múltiples rondas de quimioterapia y a cirugías. Aun así, los tumores siguieron propagándose.
En 2021, visitó a uno de los oncólogos más destacados del país, quien le recomendó el tratamiento que consideraba más eficaz: pembrolizumab, un fármaco de inmunoterapia intravenosa llamado Keytruda, que comercializa de manera exclusiva la farmacéutica Merck Sharp & Dohme.
Tras su aprobación en 2014 por la FDA, Keytruda comenzó a comercializarse en Estados Unidos, Europa y Japón, aunque con mucha menor disponibilidad en países como Guatemala.
Sam Colop necesitaría infusiones periódicas, y cada una costaba casi 11.000 dólares. “El tratamiento completo cuesta millones de quetzales [cientos de miles de dólares estadounidenses]. Sería imposible costearlo”, recordó su esposo, Juan Chuc Xum, que le dijo un médico.
Ella tuvo que luchar para acceder al medicamento, hasta llevar al sistema público de seguridad social de su país a los tribunales. Para entonces, llevaba más de una década viviendo con cáncer.
“¿Podría [Keytruda] haberle salvado la vida a mi madre?”, se pregunta Chuc. “Creo que sí. Pero también creo que llegó demasiado tarde.”

El caso de Sam Colop refleja la situación de miles de pacientes en todo el mundo —sobre todo en países en desarrollo— que han emprendido agotadoras batallas burocráticas contra aseguradoras públicas y privadas para acceder a Keytruda, cuyo costo va desde unos 29.000 dólares en Indonesia hasta 130.000 en Colombia y 208.000 en Estados Unidos por un año de tratamiento.
En estos países, el medicamento rara vez está incluido en las listas nacionales de medicamentos esenciales, que los gobiernos usan para definir qué cubren los seguros públicos y privados. Por eso, las aseguradoras suelen evitar cubrirlo, salvo que un tribunal o un regulador las obligue.
Algunos pacientes con cáncer han muerto mientras esperaban que los sistemas de salud cumplieran las órdenes judiciales o regulatorias. Otros han pagado miles de dólares de su propio bolsillo antes de que sus aseguradoras acataran esas decisiones.
En Sudáfrica, uno de los pocos países del África subsahariana donde Keytruda está ampliamente disponible, una pequeña empresaria con cáncer de pulmón no logra que su aseguradora privada acate plenamente una resolución histórica del regulador nacional que ordenó su cobertura.
En Guatemala y otros países de América Latina, pacientes como Sam Colop han recurrido a los tribunales para obligar a sus aseguradoras o a los sistemas públicos de salud a cubrir el medicamento. Incluso en países más ricos, los pacientes luchan por acceder a él: en Estados Unidos, el director ejecutivo de una empresa de consultoría médica pasó semanas sin tratamiento mientras intentaba revertir la negativa de su aseguradora.
Muchos medicamentos de alto costo desencadenan batallas judiciales. Pero Keytruda —que ha generado alrededor de 163.000 millones de dólares en ingresos para Merck Sharp & Dohme desde su lanzamiento hace más de una década— es uno de los ejemplos más claros de un sistema global disfuncional que golpea de forma desproporcionada a los países más pobres, con presupuestos sanitarios limitados y escaso poder de negociación frente a la gran industria farmacéutica.

Estos hallazgos forman parte de The Cancer Calculus, una investigación del ICIJ y 47 medios aliados que examina las razones de los precios extremadamente altos de Keytruda y expone sus consecuencias a nivel global.
En respuesta parcial a esas consecuencias, Merck Sharp & Dohme le comunicó al ICIJ: "Operamos en cumplimiento de las leyes y regulaciones aplicables, y no apoyamos, promovemos ni participamos en actividades destinadas a fomentar reclamaciones legales. Si bien las reclamaciones legales son una vía administrativa lícita para que algunos pacientes accedan a medicamentos, creemos que no son un enfoque sostenible, ya que puede constituir un uso ineficiente de los presupuestos gubernamentales y no garantiza un acceso oportuno, predecible y amplio para los pacientes."
La compañía señaló que el desarrollo de Keytruda "es ahora uno de los programas de I+D farmacéutica más grandes y costosos jamás emprendidos."
Merck Sharp & Dohme también declaró: "Tenemos una larga historia de fijación responsable de precios para nuestros medicamentos, que reflejan su valor para los pacientes, los pagadores y la sociedad. Para garantizar que nuestros productos lleguen al mayor número posible de pacientes, los fijamos de manera diferencial en los distintos mercados, y a veces dentro de los mercados, de acuerdo con numerosos factores. Estos factores incluyen el valor que una terapia aporta a los pacientes y al sistema de salud, los sistemas de fijación de precios y reembolso de los países, y la capacidad de los gobiernos para financiar la atención sanitaria."
Como explicó al ICIJ Daniel W. L. Wang, profesor de derecho en la Fundação Getúlio Vargas, en São Paulo, y especialista en litigios de salud en América Latina: “Muchos de estos países son de ingreso medio o medio bajo y aún luchan por universalizar servicios de salud básicos. Por eso, las demandas por pembrolizumab ponen una enorme presión sobre sus presupuestos de salud.”
“Aunque mejoremos la financiación del sistema de salud y nuestras políticas, el problema sigue siendo el costo”, añadió. “El precio de los tratamientos crece a un ritmo que los presupuestos de los sistemas de salud no pueden sostener.”
Como resultado, el precio exorbitante de un fármaco oncológico que puede salvar vidas lo deja fuera del alcance de muchos sistemas de salud, obligando a los pacientes que cuentan con recursos —y resistencia— a luchar por acceder al tratamiento.
Cuando esto ocurre, el acceso a medicamentos costosos deja de ser solo una cuestión de necesidad médica y evidencia científica, y pasa a ser, cada vez más, una cuestión de qué vidas vale la pena salvar.
‘La judicialización de la atención sanitaria’
Cuando Sam Colop recibió su diagnóstico en 2012, su familia había pasado de una vivienda modesta en las afueras de Quetzaltenango a una casa de dos pisos cerca del centro de la ciudad, un logro de movilidad social poco común entre familias mayas.
Sam Colop trabajó como maestra, luego como directora de una escuela bilingüe en español y k’iche’, y como docente universitaria, lo que le permitió acceder al seguro público de Guatemala: el Instituto Guatemalteco de Seguridad Social (IGSS).
El IGSS se financia con deducciones salariales obligatorias y cubre a más de 3,3 millones de personas. Para recibir atención, los beneficiarios deben acudir a los hospitales y médicos asignados por el sistema. Quienes necesitan atención especializada más rápida suelen ir a hospitales privados, pagando de su propio bolsillo o con un seguro complementario.

A lo largo de los años, Sam Colop se sometió a más de 30 cirugías en hospitales privados, pagadas con su salario y con la venta de su automóvil y del terreno que le dejaron sus padres, contó Chuc. Para los tratamientos de quimioterapia y terapia dirigida, debía soportar un agotador viaje de cuatro horas en autobús por la sinuosa carretera entre Quetzaltenango y Ciudad de Guatemala, donde recibía su medicamento en el hospital del IGSS.
“Recuerdo que una vez tuvo que ir a Ciudad de Guatemala para su tratamiento y no tenía dinero para el pasaje”, dijo Chuc. “Un grupo de la iglesia llegó y le dio un sobre con una donación.”
Finalmente, Sam Colop buscó una segunda opinión con Eduardo Gharzouzi, un oncólogo fuera del sistema del IGSS. Una prueba genética indicó que sería una buena candidata para Keytruda, según contó Gharzouzi a Plaza Pública, socio del ICIJ.
Pero cuando Sam Colop solicitó al IGSS que le proporcionara el medicamento, no obtuvo ninguna respuesta. (El IGSS nunca ha incluido Keytruda en su lista oficial de medicamentos cubiertos y no existen biosimilares en esa lista).
Sin otras opciones, la familia pagó a un abogado alrededor de 1.300 dólares para presentar un amparo. Este recurso legal característico de América Latina, similar a una orden judicial urgente, protege derechos constitucionales —como la salud y la vida— frente a abusos del Estado y, en algunos casos, de entidades privadas. Se implementó en México en 1857 e inspiró a otros países de la región a adoptar mecanismos similares, bajo el nombre de amparo o tutela. Cada país tiene sus propias reglas sobre quién puede utilizarlos y qué derechos protegen.
“El amparo es el derecho de toda persona a recurrir a un tribunal frente a un acto arbitrario o la violación de otro derecho”, dijo al ICIJ Jordán Rodas, abogado y ex procurador de derechos humanos en Guatemala. “Pero lo ideal es que las personas no tuvieran que recurrir a la vía legal para garantizar su atención médica.”
El acceso a tratamientos costosos es una de las razones más frecuentes para presentar amparos: pacientes que piden a los jueces obligar a aseguradoras y hospitales públicos a cubrir medicamentos y terapias de alto precio. Aunque los amparos o tutelas son el principal mecanismo para acceder a estos tratamientos en muchos países de América Latina, en Brasil la mayoría de los pacientes presenta demandas ordinarias, explicó Wang. Menos personas recurren a los mandados de segurança, la figura brasileña equivalente al amparo, añadió.
Investigadores que han estudiado este fenómeno en Brasil y otros países de la región, incluido Wang, lo han denominado “la judicialización de la salud”.
“Los tribunales de América Latina tratan el derecho a la salud como un derecho individual absoluto”, dijo Wang. “Por lo tanto, si puedes demostrar que necesitas el tratamiento, tienes derecho a recibirlo, sin importar el impacto en el sistema de salud o en otros pacientes.”
Los datos analizados por el ICIJ muestran que los sistemas de salud y de justicia están cada vez más conectados en algunos países latinoamericanos, donde Keytruda se obtiene con frecuencia mediante órdenes judiciales.
En Guatemala, entre diciembre de 2022 y febrero de 2026, la Corte de Constitucionalidad —el máximo tribunal en materia constitucional— examinó 96 peticiones de amparo para acceder a Keytruda: todas, salvo una, fueron concedidas.
En Brasil, los tribunales federales y estatales han analizado cerca de 4.300 demandas relacionadas con pembrolizumab desde 2019; la mayoría se resolvió a favor de los pacientes. En México, Quinto Elemento identificó 55 amparos presentados entre octubre de 2017 y febrero de 2026: 36 otorgaron acceso a Keytruda y ocho fueron desestimados porque el medicamento ya había sido proporcionado antes de que los tribunales se pronunciaran. En Chile, los tribunales fallaron a favor de los pacientes en 10 de 12 casos.
Casi todas las peticiones de amparo en Guatemala fueron presentadas por beneficiarios del IGSS. El instituto ha proporcionado Keytruda a pacientes desde al menos 2018 —aunque, por lo general, solo tras órdenes judiciales—, según muestran los registros públicos.

En un comunicado al ICIJ, el IGSS señaló que los medicamentos de alto costo “se administran bajo protocolos técnicos y médicos que buscan equilibrar el acceso oportuno, la evidencia científica disponible y la sostenibilidad del sistema”.
“En este contexto, el IGSS ha destinado recursos significativos para proporcionar este tipo de tratamientos, por un monto aproximado de 1.703 millones de quetzales [más de 218 millones de dólares], una cifra que refleja la creciente demanda y la incorporación progresiva de terapias especializadas”, indicó la institución. “Asimismo, implementa procesos de evaluación para la incorporación de nuevos tratamientos, priorizando la seguridad del paciente, la eficacia terapéutica y el uso racional de los recursos públicos.”
La petición de amparo de Sam Colop argumentaba que los tratamientos aprobados por el IGSS —quimioterapia y terapias dirigidas— no habían detenido el avance de la enfermedad. En mayo de 2021, un tribunal falló a su favor y ella comenzó a recibir Keytruda. El IGSS apeló la decisión, argumentando que no le había negado una atención médica integral y advirtiendo sobre más de 30 posibles efectos secundarios del fármaco.

En los registros judiciales revisados por el ICIJ, el IGSS sostuvo en su apelación que no tenía “ninguna obligación legal” de adquirir marcas comerciales específicas. Según sus argumentos, los jueces se extralimitaban al tomar decisiones que deberían quedar en manos de “los profesionales médicos dentro del ámbito médico y científico”.
El caso llegó a la Corte de Constitucionalidad, que falló a favor de Sam Colop en septiembre de 2021, cuatro meses después del fallo inicial. La resolución ordenó al IGSS continuar proporcionando el medicamento según lo prescrito y garantizar su suministro.
Durante dos años, Sam Colop recibió Keytruda cuando estaba disponible. Los desabastecimientos de medicamentos son comunes en Guatemala y otros países de América Central, debido al insuficiente financiamiento de los sistemas de salud y a la alta dependencia de fármacos importados. Chuc recordó varias ocasiones en que su madre viajaba a la capital para recibir su terapia, solo para descubrir que no había medicamento disponible. Durante esos periodos, volvía a la quimioterapia o dejaba de tratarse por completo.

El IGSS señaló en su comunicado que “opera bajo principios de equidad, legalidad y transparencia, utilizando procedimientos internos que permiten la revisión de casos clínicos y la tramitación de solicitudes de acuerdo con criterios médicos y administrativos”. Respecto a las resoluciones judiciales, añadió: “en los casos en que una resolución firme ordena la provisión de un medicamento o tratamiento específico, la institución está obligada a cumplirlo de manera estricta”.

Para 2024, Sam Colop estaba en silla de ruedas. El tumor en su pie derecho se había convertido en una llaga profunda y abierta, con el cartílago casi al descubierto. Sin embargo, ese abril recibió buenas noticias y envió un mensaje al grupo familiar de WhatsApp: “¡El medicamento llegó! Vuelvo a mi inmunoterapia.”
Pero para entonces, la irregularidad en el tratamiento ya había pasado factura: tras dos infusiones intravenosas de una combinación distinta de inmunoterapia, su salud comenzó a deteriorarse rápidamente.
En los días previos a su muerte, Sam Colop les pidió a sus hijas que siguieran sus instrucciones para un entierro según la fe maya: debían vestirla con el huipil verde que usó para celebrar su cumpleaños 60 e incluir incienso, su peine y su espejo en el ataúd.
En una cálida tarde de julio pasado, sus hijas y el mayor de sus siete nietos estaban alrededor de su cama cuando murió.
“Abrió los ojos de par en par”, dijo Chuc, “como si quisiera mirarnos por última vez.”
‘Una elección entre supervivencia y solvencia’
A miles de kilómetros, al otro lado del Atlántico, en la ciudad portuaria de Durban, Sudáfrica, Adri Jeffers, dueña de una pequeña marca de ropa de 57 años y madre de tres hijos, enfrenta su propia batalla por acceder a Keytruda. Jeffers —elegante y decidida, con el cabello negro azabache y gafas de montura gruesa que acentúan sus rasgos angulares— cuenta con un seguro de salud privado de primer nivel. Su caso también la llevó a un agotador proceso legal, esta vez ante un organismo regulador de seguros de salud.
Al igual que Sam Colop, el cáncer corre en la familia de Jeffers: su madre vivió durante años con cáncer de mama antes de fallecer, y su padre murió de cáncer de pulmón. Aun así, cuando fue diagnosticada por primera vez con cáncer de mama en estadio 3 en 2005, a los 36 años, fue un “golpe brutal”, contó al ICIJ en su casa victoriana de dos pisos. El diagnóstico, dijo, fue “un momento que cambia la vida —no algo que uno imagina en sus treinta—”.
Intentó mantenerse fuerte frente a sus mellizos de 9 años y su hijo de 3 en ese entonces, pero la tensión era constante: “Te miraban con mucha valentía, pero luego pasabas por su habitación más tarde y los escuchabas llorar. … Por dentro te desmoronas, pero te mantienes fuerte para no angustiar a los niños y a tu esposo.”

Tras la quimioterapia, la remisión y luego una recaída en 2007, Jeffers mantuvo el cáncer bajo control con una vigilancia minuciosa y un tratamiento cuidadosamente gestionado. Pero en 2015 empezó a sentir una fatiga y debilidad inusuales. Una noche, en un restaurante, se volvió hacia su esposo y le dijo: “Creo que volvió.”
Tenía razón. Las tomografías mostraron que la enfermedad se había vuelto a propagar.
Comenzó lo que ella describe como un tratamiento estándar, basado en ciclos de quimioterapia. A veces, el tratamiento se sentía peor que la enfermedad. “Se desinflaba como un globo frente a tus ojos” y quedaba postrada en cama durante días, dijo su esposo Wayne. Jeffers intentaba programar sus sesiones de quimioterapia los viernes para poder recuperarse durante el fin de semana.
Con el tiempo, su oncólogo fue ajustando el tratamiento, y durante los años siguientes Jeffers “frenaba el cáncer un poco, descansaba un poco y repetía”, según contó.
Pero en 2023, una tomografía detectó un nódulo en su pulmón derecho. Pronto recibió un nuevo diagnóstico: cáncer de pulmón primario. Se propagaba de forma agresiva y las terapias habituales ya no surtían efecto.
La noticia golpeó con fuerza a sus hijos, que para entonces tenían 26 y 21 años. Su hijo menor “no pudo asimilar el diagnóstico”, contó, y abandonó una pasantía en Ciudad del Cabo para estar con su madre.
El oncólogo de Jeffers le sugirió que era una buena candidata para Keytruda. Ella ya conocía el fármaco: había visto noticias sobre la notable respuesta del expresidente de Estados Unidos Jimmy Carter al tratamiento.
En mayo de 2023, el oncólogo escribió a su aseguradora de salud, Medshield, para solicitar la cobertura de una combinación de quimioterapia y Keytruda. En Sudáfrica, quienes pueden pagar atención privada —una minoría de la población— suelen estar cubiertos por los llamados medical aid schemes (planes de asistencia médica): fondos regulados y sin fines de lucro, a menudo administrados por empresas privadas, que pagan las prestaciones a partir de un fondo común de aportes de sus afiliados.
Tras la negativa de Medshield, que argumentó que Keytruda no estaba cubierta por su plan, Jeffers —ya familiarizada con la burocracia de los seguros y con el apoyo de su oncólogo— apeló en dos ocasiones. Al ser rechazada, presentó una solicitud especial de cobertura ex gratia, es decir, pidió que el plan cubriera el tratamiento por razones de equidad o buena voluntad. Antes de que terminara el año, Medshield también rechazó esa solicitud.
Keytruda no estaba en la lista de medicamentos esenciales de Sudáfrica, sostuvo la aseguradora, y no cumplía los criterios de cobertura para su caso. También argumentó que las mutaciones del cáncer de Jeffers hacían que el fármaco fuera clínicamente inadecuado —una afirmación que su oncólogo cuestionó enérgicamente en una carta dirigida al plan.
Jeffers pasaba más de cuatro horas a la semana enviando correos electrónicos e insistiendo con personal de Medshield que no respondía. “La práctica de las aseguradoras es no cubrir los tratamientos a menos que el paciente reclame, especialmente en oncología”, señaló. “Así que, cuando lo entendí, supe que tenía que insistir y cuestionar.”

Sus meticulosas habilidades organizativas, perfeccionadas durante años al frente de su negocio, resultaron invaluables. Conservó cada registro de su historia médica: facturas, correos electrónicos, cartas, resultados de pruebas. Todo está archivado y listo para ser consultado rápidamente en su próxima disputa. “No todo el mundo tiene la tenacidad ni las circunstancias para poder hacer esto”, dijo.
Mientras su lucha se prolongaba, su salud se deterioraba. En 2023 fue hospitalizada cinco veces.
Encontró en internet a un abogado especializado en reclamaciones de planes de asistencia médica. Siguiendo su consejo, en el verano de 2024 acudió al organismo regulador de los seguros privados de salud en Sudáfrica, el Council for Medical Schemes (CMS). “Había hecho lo que tenía que hacer: me operaron para extirpar el tumor, hice quimioterapia, y falló”, le dijo al ICIJ. “Por lo tanto, debería tener derecho a acceder a la inmunoterapia.”
Keytruda no está en la lista de medicamentos esenciales de Sudáfrica principalmente por su costo prohibitivo, por lo que no está disponible en los saturados centros de salud pública que atienden a la mayoría de la población. (El precio es de casi 5.000 dólares por una dosis típica de 200 mg en un país donde el ingreso anual medio de los hogares es de apenas 5.200 dólares).
"Mi lucha no fue sólo contra el cáncer, sino contra el mismo sistema destinado a protegerme."
Adri Jeffers, propietaria de una pequeña empresa y madre de tres hijos
Andy Gray, profesor de farmacología en la Universidad de KwaZulu-Natal, en Durban, y participante en procesos de selección y regulación de medicamentos, explicó que “la lista de medicamentos esenciales se basa en criterios de asequibilidad y en prioridades de salud pública”. Aunque incluye algunos fármacos oncológicos, estos son “principalmente productos más antiguos, sin patente, en los que se ha optado por comercializar versiones equivalentes a menor precio para el Estado o aprovechar la entrada de genéricos. Pero, en general, el número de anticuerpos monoclonales [como Keytruda] es muy limitado, y eso se debe principalmente a su costo.”
Los tribunales sudafricanos han establecido el principio de la “realización progresiva” del derecho a la salud, lo que implica que el Estado debe tomar medidas para mejorar el acceso a la atención médica y garantizar su cumplimiento, pero teniendo en cuenta los límites de los recursos disponibles.
Mientras que en otros países en desarrollo, como Guatemala, los pacientes recurren cada vez más a los tribunales para exigir acceso a medicamentos, en Sudáfrica estos fallos rara vez obligan a proporcionar tratamientos de alto costo con base constitucional. Hay pocas posibilidades de que pacientes con cáncer sin seguro accedan a Keytruda, salvo que logren entrar en un ensayo clínico.
Para los más de 9 millones de sudafricanos con seguro privado, las disputas con las aseguradoras suelen resolverse ante el Council for Medical Schemes (CMS), el organismo regulador de los planes de salud. Sus resoluciones son vinculantes y solo pueden ser revertidas por un tribunal. (Cuando estos casos llegan a la justicia, suelen centrarse en obligaciones contractuales y en la ley de seguros, no en el derecho constitucional a la salud).
Jeffers no podía permitirse esperar mientras su caso avanzaba lentamente por los canales oficiales. Ella y su familia decidieron reunir dinero por su cuenta para pagar Keytruda. Consideraron lanzar una campaña de recaudación en línea, pero “no me sentía cómoda con eso”, dijo.
Ya habían conseguido apoyo de un fondo oncológico llamado Access to Innovative Care Foundation (AICF), que ayuda a pacientes en Sudáfrica a cubrir los vacíos de su cobertura —por ejemplo, cuando hay copagos elevados para terapias costosas—.
Pero el AICF está respaldado por farmacéuticas como Roche y Novartis, supuestamente para mitigar los altos precios, lo que lo hace “de alguna manera polémico”, dijo Paul Ruff, oncólogo y profesor de la Universidad de Witwatersrand, en Johannesburgo.
En Sudáfrica, un “precio único de salida” obliga a fabricantes e importadores a vender un medicamento al mismo precio a todos los compradores del sector privado, y les prohíbe ofrecer descuentos o incentivos. Ruff considera que el AICF es una forma de sortear esta regulación: hace que los medicamentos sean más accesibles para algunos pacientes sin necesidad de reducir sus precios.

El AICF se negó a revelar qué empresas farmacéuticas lo financian, pero señaló al ICIJ en un comunicado que “contribuye a garantizar el acceso a la atención médica cuando este se ve limitado por problemas de cobertura o financieros”, y que “opera de forma independiente de sus donantes, bajo la supervisión de una junta compuesta por directores independientes con experiencia en el sector de las ONG y profesionales de la salud, incluidos oncólogos”.
Merck Sharp & Dohme señaló al ICIJ en un comunicado escrito que “está dedicada a poner nuestros medicamentos a disposición de los pacientes que puedan beneficiarse de ellos lo antes posible —razón por la cual … ofrece múltiples programas de apoyo y servicios para facilitar el acceso de quienes han sido prescritos con Keytruda”. Merck Sharp & Dohme en Sudáfrica no respondió a las preguntas sobre si financia el AICF.
En el caso de Jeffers, el AICF acordó cubrir la mitad del costo de Keytruda, dejando a su familia a cargo de pagar cientos de miles de rands de su propio bolsillo (aproximadamente 85.000 dólares en la actualidad), en un momento en que sus ingresos disminuían, ya que su negocio aún se recuperaba del golpe de la pandemia de COVID-19 y las restricciones gubernamentales. Cada seis semanas necesitaban gastar alrededor de 2.450 dólares por cada infusión.
Redujeron el tamaño de su fábrica y vendieron “motos, máquinas de coser, telas, computadoras, estanterías y anaqueles”, contó el esposo de Jeffers al ICIJ.

Jeffers y su familia lograron reunir el dinero a principios de 2024. A los pocos meses de comenzar el tratamiento con Keytruda, notó mejoras notables. Los efectos secundarios eran tolerables y estaba recuperando sus fuerzas. Las tomografías mostraban que su tumor se estaba reduciendo.
“Por primera vez pensé que en realidad podría sobrevivir a esto”, dijo Jeffers.
Aun así, la presión financiera era aplastante. Cada mes, dijo Jeffers, era “una elección entre sobrevivir y mantenerse a flote económicamente”. El oncólogo le había recetado 35 infusiones de Keytruda —con la mitad del costo cubierta por el AICF— y esperaban un fallo favorable del CMS. Tras agotar sus ahorros, Wayne Jeffers dijo al ICIJ: “el plan era recurrir a su fondo de jubilación”.
En julio de 2024, Adri Jeffers finalmente recibió buenas noticias: el CMS falló a su favor, basándose en una evaluación clínica detallada que mostraba mejoras “bien demostradas” en las tasas de supervivencia para personas con su tipo de cáncer, y ordenó a Medshield cubrir íntegramente su tratamiento con Keytruda. El organismo fue aún más lejos al declarar que la resolución también aplicaba a “todos los afiliados en una situación similar”.
Jeffers quedó “asombrada” ante lo que consideró “una proclamación histórica”, una victoria para ella y otros pacientes con cáncer. Sin embargo, tras la resolución, Medshield se demoró y no cumplió con sus obligaciones de pago, pese a sus constantes correos recordándolo. “El estrés en ese intervalo es enorme”, dijo al ICIJ, “porque sabes que el reloj está corriendo, sabes lo que dicen los estudios y sabes que tienes que mantener el tratamiento”.
Un mes después del fallo del CMS, el 21 de agosto, Jeffers recibió un correo de un empleado de Medshield. Pronto se dio cuenta de que, aunque se refería a ella, no estaba dirigido a ella: aparentemente había sido incluida por error en una comunicación interna.
En ese correo, Medshield discutía su decisión de negar la cobertura debido al “costo excepcionalmente alto y el beneficio limitado en supervivencia global” de Keytruda. Fue impactante. “Discutían que no estaban seguros de mi supervivencia —que no podían garantizarla porque había recibido tantos tratamientos”, dijo Jeffers.
Su esposo contó que le conmocionó “ver el valor de su vida calculado en una página”.
Jeffers envió de inmediato ese correo a su abogado y decidió no revelar a Medshield lo que había visto, por temor a posibles consecuencias legales. En septiembre, la aseguradora le escribió para informarle que solo le reembolsaría lo que ya había pagado; no cubriría ningún tratamiento adicional.
“Pero yo tenía una resolución”, dijo. “Fue un trauma y no podíamos creerlo.”
Después de que el abogado de Jeffers contactara a Medshield, la aseguradora acordó continuar financiando Keytruda. Sin embargo, cada victoria se sentía provisional.
En julio del año pasado, Medshield le notificó que solo cubriría tratamientos adicionales hasta noviembre de 2025. Para entonces, Jeffers habría recibido solo 16 sesiones, muy por debajo de las 35 previstas. Según ella, la aseguradora dio marcha atrás nuevamente, esta vez porque había criticado públicamente a Medshield en redes sociales.
Cada día se prepara para el siguiente obstáculo. “Mi lucha no se convirtió solo en una lucha contra el cáncer”, dijo Jeffers al ICIJ, “sino contra el propio sistema que se supone debe protegerme.”

En respuesta a las preguntas del ICIJ, Medshield señaló: “Tras una cuidadosa revisión, incluidas las pruebas presentadas en la audiencia del CMS que mostraban resultados positivos del tratamiento —en contraste con los estudios clínicos disponibles—, la aseguradora decidió no apelar y procedió a cumplir la resolución.”
La compañía también indicó que “reconoce que se produjeron demoras intermitentes en la recepción del tratamiento debido a errores técnicos en el proceso de reclamación, pero que estos no constituyeron una negativa del tratamiento ni una retirada del régimen aprobado.”
Medshield destacó además la carga económica que representan las terapias oncológicas de alto costo y el riesgo que esto implica para la sostenibilidad de los planes de salud, los cuales “están obligados por ley a aceptar a todos los solicitantes, independientemente de su historial de salud, y a operar como entidades sin fines de lucro que no pueden acceder a capital externo.”
Los crecientes costos del tratamiento y la “financiación ilimitada” del mismo, añadió, terminarían trasladándose a los afiliados. “Las reclamaciones pagadas cada año deben cubrirse íntegramente con las primas, lo que significa que no existe un margen de protección frente a gastos oncológicos catastróficos más allá del aumento de las cuotas.”
Un revés en el tratamiento y una campaña en las redes sociales
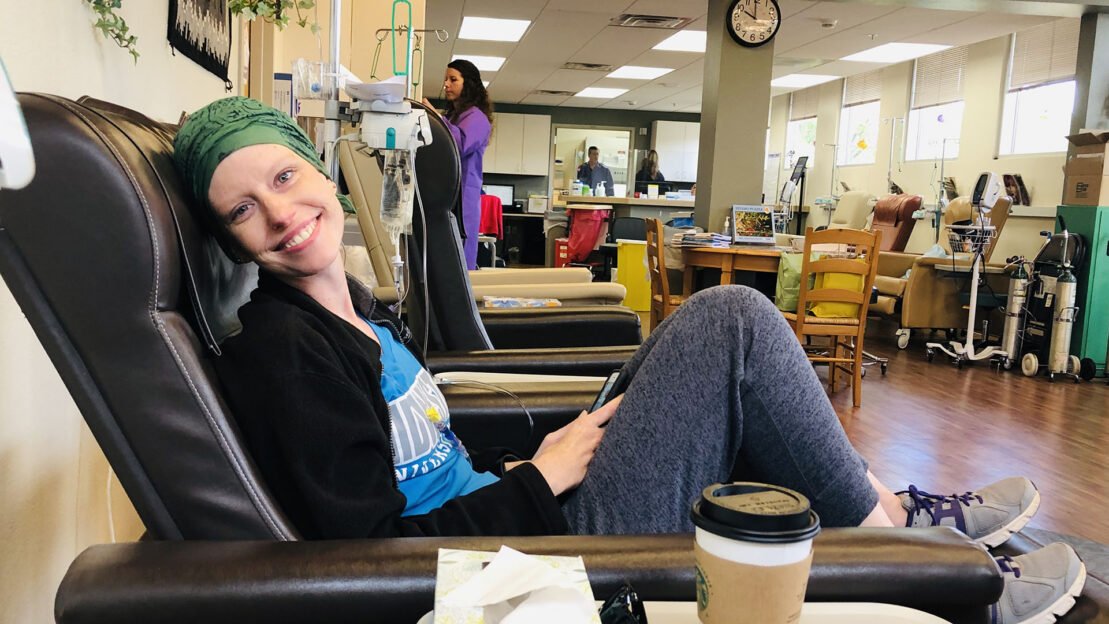
En Estados Unidos —el país con los precios de medicamentos y el gasto en salud más altos del mundo desarrollado— Tiffany Ferguson, al igual que Jeffers, teme que el próximo mensaje de su aseguradora le niegue la cobertura de Keytruda.
Ferguson, de 42 años, fue diagnosticada con linfoma de Hodgkin en enero de 2019, después de comenzar a perder peso rápidamente y de sufrir tos intensa, vómitos y sudores nocturnos. “Mi médico me mostró la tomografía y me dijo: ‘Esto no es bueno: tiene tuberculosis o cáncer’”, recordó. “Recuerdo haber rezado para que fuera tuberculosis.”
Años de tratamiento —que incluyeron quimioterapia, un trasplante de células madre y terapia intravenosa dirigida— mantuvieron los tumores a raya, pero regresaron en 2021.
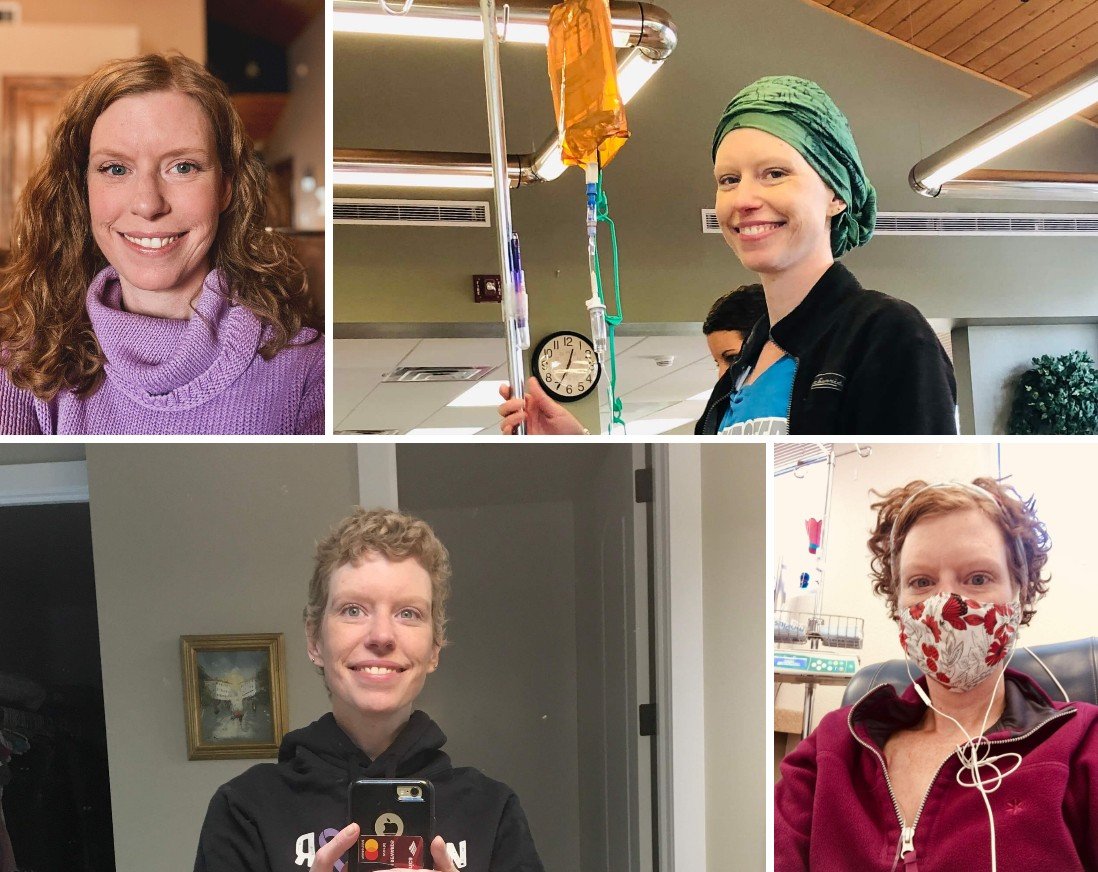
En marzo de 2022, su médico, un hematólogo-oncólogo de la Clínica Mayo en Phoenix, a unas dos horas de su casa en Flagstaff, cambió su tratamiento a Keytruda.
Unos meses después, Ferguson estaba en Phoenix, sentada con su esposo, Ryan O’Hara, en su camioneta Ford F-150, cuando recibió un mensaje de su oncólogo. “Tu tomografía se ve excelente”, leyó desde su teléfono, con la voz entrecortada. No podía esperar para darles la noticia a sus hijos.
Tras sus primeras cuatro dosis de Keytruda, estaba en remisión metabólica completa, el término técnico que indica que no hay cáncer activo. “Recuerdo estar en el consultorio, mirando las tomografías limpias [y pensar]: ojalá hubiera empezado [Keytruda] antes”, dijo.
Pero una tarde de julio de 2024, mientras estaba sentada en la silla de infusión lista para su siguiente dosis, entró un miembro del personal y le informó que su seguro había negado la cobertura para continuar el tratamiento.
Ferguson sabía que, si seguía adelante, ella o el centro oncológico tendrían que asumir la factura de 12.000 dólares por Keytruda, además de otros gastos.
“Ya tenía la aguja puesta, pero decidí detenerme y reprogramar”, dijo.
La negativa del seguro marcó el inicio de un proceso burocrático que retrasó su tratamiento durante cinco semanas, mientras Ferguson, su esposo y su equipo médico agotaban casi todas las opciones para revertirla.
En Estados Unidos, es prácticamente imposible saber cuántos de los más de 220 millones de personas con seguro privado reciben rechazos de cobertura para tratamientos específicos. Sin embargo, un análisis de datos de 2023 de la organización KFF encontró que el 20% de las reclamaciones presentadas a los planes vendidos en el mercado gubernamental fueron rechazadas, y menos del 1% de esas decisiones fue apelado. De esas apelaciones, el 56% se mantuvo.
Sobre los precios de Keytruda en Estados Unidos, Merck Sharp & Dohme señaló en un comunicado que lo que pagan los pacientes depende en gran medida de su aseguradora. Poco más de la mitad no paga nada por infusión, y quienes sí lo hacen pagan entre 1 centavo y 375 dólares por dosis, una vez cubierto su deducible. La compañía también indicó que otorgó alrededor de 125 millones de dólares en asistencia para copagos en 2025 y apoyó un programa benéfico que distribuyó más de 1.700 millones de dólares en medicamentos gratuitos en 2024.
Pero cuando se les niega la cobertura, las opciones de los pacientes son limitadas. Si las apelaciones ante la aseguradora fracasan, presentar una queja ante el regulador estatal puede ser el último recurso. Dependiendo de la legislación, estas quejas pueden convertirse en registros públicos.
El ICIJ solicitó información sobre quejas relacionadas con negativas de Keytruda a reguladores en nueve estados. Dos respondieron. En Texas, se entregaron seis resoluciones finales: en tres casos, la negativa fue revertida tras la revisión del regulador. En California, un análisis del ICIJ sobre solicitudes de revisión médica independiente identificó 17 casos en los que se mantuvo la negativa y 10 en los que fue revertida.

Ferguson conoce bien este sistema. Es trabajadora social médica y directora ejecutiva de una pequeña empresa de consultoría en salud que asesora a hospitales en gestión de casos, incluidos los trámites con aseguradoras. “Esta situación mezcló mi vida personal con mi vida profesional”, dijo. “Aquí estoy ahora del otro lado del problema.”
En su carta de negativa del 17 de julio de 2024, CVS Caremark —el gestor de prestaciones farmacéuticas de su aseguradora, CareFirst BlueCross BlueShield— indicó que solo cubría el fármaco durante 24 meses para su “condición de salud”.
Para Ferguson, ese argumento “no tenía ningún sentido”. Keytruda ha sido el único tratamiento que la ha mantenido en remisión a largo plazo, dijo. Ella y su equipo médico encontraron un estudio reciente que, según sostienen, demuestra que el fármaco sigue siendo eficaz más allá de los dos años. “¿Cómo podía la aseguradora no conocer este estudio?”, se preguntó.
CareFirst BlueCross BlueShield no respondió a las solicitudes de comentarios del ICIJ.
El equipo médico de Ferguson presentó la documentación del estudio. Un médico de PayerWatch —la organización donde trabajaba su esposo— ayudó a sustentar la apelación.
Ferguson y O’Hara pasaron innumerables horas al teléfono y frente a la computadora, insistiendo con el personal de la aseguradora. Finalmente, la compañía mantuvo la negativa y rechazó ambas apelaciones.
Ferguson estaba dispuesta a llevar el caso a los tribunales si era necesario, le dijo al ICIJ. Pero ella y su esposo creían que la decisión debía quedar entre ella y su médico, así que intentaron otra estrategia: exponer públicamente a la aseguradora en redes sociales.
Ferguson, colaboradora ocasional en blogs y boletines de salud, escribió sobre su situación y habló de su caso en el pódcast Talk Ten Tuesday, popular entre profesionales del sector.
O’Hara publicó una extensa entrada en LinkedIn expresando su frustración con el proceso, sin mencionar el nombre de su esposa. “Esta no es la forma en que me gusta usar las redes sociales, pero a veces, como pacientes, es lo que nos queda. Lo hago por trabajo y lo haría por cualquiera, pero esto también es personal, como muchos de ustedes saben”, escribió. “Hay demasiadas personas que no reciben la atención que necesitan porque las compañías de seguros, y no los médicos, deciden cómo se presta la atención.”
Ferguson lo compartió y escribió: “Obviamente esto es muy personal para mí y todavía estoy tratando de encontrar las palabras. Somos personas que conocemos lo complejo del sistema… Muchas no tienen acceso a esos recursos para entender cómo navegar un sistema tan deficiente. Incluso con todas esas ventajas, se me niega la atención —una atención que ha mantenido mi cáncer bajo control y me ha permitido llevar una vida bastante ‘normal’.”
“Me sentí un poco expuesta”, le dijo al ICIJ sobre hacer pública su situación. “He contado mi historia antes, pero nunca la había hecho tan pública.”
Después de publicar, siguió con su día. “La vida sigue: tienes hijos, cenas, tareas”, dijo Ferguson.
Unas horas después, revisó su cuenta de LinkedIn. Sus publicaciones habían sido compartidas por decenas de personas, con muchos comentarios solidarios de desconocidos. Y, crucialmente, Ferguson pudo ver que empleados de CareFirst BlueCross BlueShield las habían visto.
A principios de agosto, recibió una llamada inesperada de la aseguradora. “¡Buenas noticias!”, dijo la persona al otro lado de la línea. “Vamos a aprobar su Keytruda.”
Ferguson sintió ganas de gritar: “¿Qué quiere decir con buenas noticias? ¿Por qué? ¿Por poner en riesgo mi vida al negarme la cobertura que necesito? ¡Estoy en esta situación por culpa de ustedes!”. En cambio, agradeció, colgó y programó de inmediato su próxima infusión.
En diciembre de 2025, poco antes de Navidad, recibió una nueva carta de negativa. Para entonces, estaba lista para rendirse. “Estoy agotada”, pensó.
Pero las razones eran tan vagas —la aseguradora citaba el límite de 24 meses y adjuntaba más de 15 páginas sobre los usos aprobados del fármaco— que su equipo médico decidió apelar. La negativa fue revertida poco después, y pudo retomar el tratamiento con Keytruda.
“Entiendo por qué algunos pacientes se rendirían”, dijo. “Tienes que luchar tan duro por el medicamento que te mantiene vivo. ¿Y para qué? ¿Solo para ahorrar dinero?”
Colaboradores: Violeta Santiago (Quinto Elemento Lab), Francisca Skoknic (LaBot), Guilherme Waltenberg (Poder360), Kathleen Cahill, Isabella Cota, Jesús Escudero, Sydney P. Freedberg, Karrie Kehoe y Nicole Sadek (ICIJ)