Este reportaje forma parte de The Cancer Calculus, una serie liderada por el Consorcio Internacional de Periodistas de Investigación en la que participa Salud con lupa.
Recibir un diagnóstico de cáncer ya implica enfrentar una situación crítica. Para algunos pacientes afiliados a planes de Oncosalud, esa no es la única preocupación: cuando sus médicos les indican terapias de alto costo, reciben una respuesta inesperada. Esos tratamientos no están cubiertos por su programa oncológico, incluso si han contratado planes integrales o premium.
El problema aparece con claridad en un mismo fármaco: el pembrolizumab —comercializado como Keytruda—, una terapia que ayuda al sistema inmunológico a reconocer y atacar células cancerígenas que antes lograban ocultarse. Se utiliza en distintos tipos de cáncer y es comercializado de forma exclusiva por Merck Sharp & Dohme (MSD).
A Juan Luis Denegri le ocurrió en junio de 2025. Tras más de una década aportando a Oncosalud y afiliado al programa Oncoplus, el más completo, recibió la indicación de pembrolizumab luego de que el cáncer de pulmón reapareciera. La empresa le respondió que esa terapia no figuraba en el listado vigente de su plan para ese diagnóstico.
Meses después, en diciembre, Elsa López, de 60 años, enfrentó una situación similar. Había sido diagnosticada con cáncer de mama poco antes y llevaba más de diez años pagando su programa oncológico Pro. Pero cuando necesitó acceder a esta terapia, Oncosalud le indicó que su plan tenía limitaciones para cubrir determinados fármacos.
En enero de 2026, Nora Griffiths hizo pública su batalla contra Oncosalud en un video en su cuenta de Instagram. Su médico le había prescrito pembrolizumab como parte del tratamiento para un cáncer de mama triple negativo, pero la empresa le dijo que no estaba cubierto.
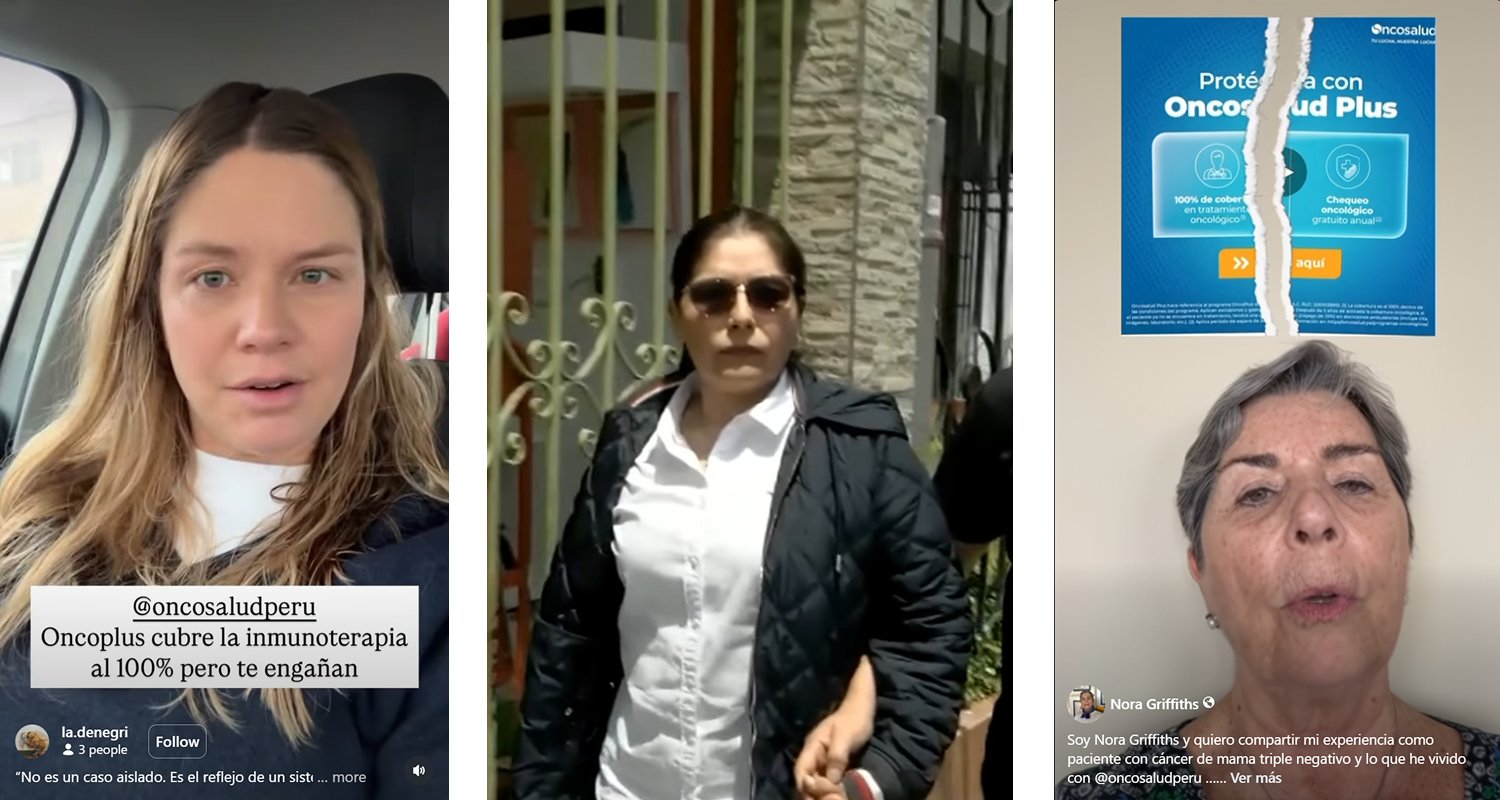
Para no comprometer su pronóstico, Nora asumió el costo con ayuda de su familia: más de cien mil soles en viales del medicamento mientras buscaba que se reconociera que su plan Oncoplus sí incluía este tipo de terapias y que correspondía el reembolso de lo pagado en 2025. Sin embargo, incluso después de audiencias de conciliación extrajudicial, la empresa no ha reconocido su reclamo.
Sus historias son bastante parecidas. Solo en el caso de Juan Luis Denegri la situación dio un giro: tras la viralización de la denuncia de su familia en redes, Oncosalud terminó cubriendo el tratamiento. Nora Griffiths también inició una campaña, pero no logró que la empresa cambiara su respuesta. Elsa López acudió a la televisión y tampoco consiguió un resultado favorable.
En todas hay un mismo elemento: la negativa de cobertura ocurre pese a que la Ley Nacional del Cáncer y su reglamento, vigentes desde 2022, establecen que las Instituciones Administradoras de Fondos de Salud Privadas deben “garantizar la cobertura integral de los tratamientos reconocidos en guías clínicas internacionales”.
Es ahí donde empiezan a aparecer diferencias en la aplicación de estas reglas.
Oncosalud, una empresa que ofrece programas oncológicos bajo un sistema de prepago —es decir, no opera como una aseguradora tradicional—, tiene más de 900 mil afiliados en el Perú. Sin embargo, también concentra el mayor número de denuncias en el sector privado: 608 casos registrados entre 2020 y 2025 ante la Superintendencia Nacional de Salud (Susalud), entidad encargada de supervisar los servicios de salud y proteger los derechos de los pacientes.

Entre las infracciones más frecuentes aparece la negativa de cobertura de terapias y medicamentos de alto costo. Uno de los casos más sensibles es el del pembrolizumab.
Según información obtenida por Salud con lupa a través de la Ley de Transparencia, de 65 denuncias vinculadas a la exclusión de fármacos costosos, 15 corresponden a este medicamento. Ocho siguen en investigación, una fue archivada y el resto continúa en calificación. La cifra, además, puede ser mayor porque no incluye los casos que llegaron a la vía judicial ni a los pacientes que nunca denunciaron.
El sistema que fija el precio y limita el acceso
Las dificultades para acceder a tratamientos de alto costo, como el pembrolizumab, no son exclusivas de Perú. The Cancer Calculus, una investigación liderada por el Consorcio Internacional de Periodistas de Investigación en la que participa Salud con lupa, documentó casos similares en Estados Unidos, Sudáfrica, Brasil, Guatemala, Costa Rica, Colombia, Argentina, Ecuador, Uruguay, México, Turquía y Rumanía.
A partir de lo que ocurre con el pembrolizumab, la serie muestra que lo que está en juego va más allá del acceso a un medicamento o de lo que cubren —o niegan— los seguros. Expone el poder de la industria farmacéutica para fijar precios a escala global y, con ello, condicionar qué tratamientos pueden financiar los sistemas de salud.
Así, el acceso deja de depender de la necesidad clínica y pasa a estar determinado por la capacidad de pago.
En el Perú, esa lógica se traduce en cifras concretas. Cuando un seguro o un programa oncológico prepago no cubre el pembrolizumab, cada dosis puede costar alrededor de S/ 16,000 (unos 4,200 dólares) si el paciente la compra directamente a uno de sus distribuidores locales. El tratamiento puede extenderse hasta por un año, según la evolución de cada persona. Completar la terapia —con unas 34 dosis— puede implicar un gasto cercano a S/ 480,000 (unos 130,000 dólares).

El pembrolizumab está aprobado en el país para tratar distintos tipos de cáncer, incluidos los de pulmón, piel y mama. En poco más de una década, se ha convertido en una de las principales fuentes de ingresos de su fabricante, Merck Sharp & Dohme, que mantiene el control de su comercialización mediante una muralla de patentes que prolonga su exclusividad en el mercado. Aquí esta protección se extiende hasta 2038.
Solo en 2025, la compañía obtuvo 31,700 millones de dólares por este fármaco a nivel global, una cifra cercana al producto interno bruto de países como Senegal o Islandia. En once años, sus ventas acumuladas superan los 162,800 millones de dólares.
Patrick Durisch, especialista en temas farmacéuticos de Public Eye, sostiene que el precio del pembrolizumab es excesivamente alto, “no por su eficacia o nivel de innovación, sino para maximizar las ganancias”. Su equipo estimó que el desarrollo de Keytruda le costó a la empresa alrededor de 1,900 millones de dólares, es decir, cerca del 1% de los ingresos que ha generado desde su lanzamiento en 2014.
La cobertura que falla en el momento crítico
La mayoría de peruanos depende del sistema público de salud. Solo alrededor del 18% paga una póliza o un programa oncológico privado para ampliar sus opciones de tratamiento, en un país donde cada año se detectan cerca de 72 mil nuevos casos de cáncer y la mayoría se diagnostica en etapas avanzadas.
Sin embargo, cada vez con más frecuencia, pacientes que han pagado durante años sus planes de salud descubren, en el momento más crítico, que el acceso depende de una lista interna —poco visible o alojada en una web— que deja fuera fármacos clave.
En septiembre de 2025, tras denuncias públicas de usuarios de Oncosalud en redes sociales y medios de comunicación, la Superintendencia Nacional de Salud realizó una supervisión inopinada a la empresa por cuestionamientos sobre la cobertura de medicamentos de alto costo.

En un comunicado, Susalud informó que revisaría 40 modelos de contrato para verificar si se estaba cumpliendo la promesa de atención integral.
Hasta ahora, no ha hecho públicos resultados concretos. Tampoco sus funcionarios aceptaron entrevistas para esta investigación y se limitaron a responder por escrito que los casos por presuntas vulneraciones en el acceso a medicamentos oncológicos “están en proceso de calificación y análisis”.
La posición de Oncosalud
Oncosalud recibió una solicitud de entrevista de Salud con lupa para conocer sus descargos. Aunque no respondió a todas las consultas, envió una comunicación escrita.
Según indicó, la inclusión de tratamientos en sus programas es evaluada por una instancia interna denominada Comité de Inclusión de Nuevas Tecnologías, integrada por oncólogos, epidemiólogos y especialistas en gestión de la salud.
La empresa señaló que sus decisiones se basan en tres criterios. El primero es la eficacia y seguridad de los tratamientos, para lo cual revisa de manera permanente la evidencia científica internacional. El segundo es la costo-efectividad. En este punto, advirtió que “los altos precios con los que ingresan los nuevos medicamentos al Perú pueden limitar el acceso”.
El tercer criterio es la disponibilidad de recursos. Oncosalud afirmó que administra estos fondos bajo principios de solidaridad y mutualidad, por lo que debe asegurar su sostenibilidad para atender a todos los pacientes que requieren tratamiento.
De acuerdo con la compañía, este proceso ha permitido incorporar terapias de alto costo —superiores al medio millón de soles anuales— para determinadas condiciones médicas. Entre ellas mencionó combinaciones como daratumumab con pomalidomida, así como olaparib, atezolizumab con bevacizumab y osimertinib.
Sobre la información que brinda a sus afiliados, la empresa sostuvo que los listados de medicamentos cubiertos están disponibles de forma permanente en su página web y que se revisan y actualizan al menos una vez al año. “Hoy está vigente la versión de diciembre de 2025 y la actualización para 2026 se publicará próximamente”, precisó.
En los casos en que un paciente requiere un tratamiento que no figura en el listado vigente, Oncosalud señaló que se realiza una evaluación individual. “Este análisis considera variables como el tipo de tumor, el estadio y las características genéticas de la enfermedad, y puede dar lugar a la cobertura de medicamentos adicionales o a la sustitución por otra alternativa terapéutica”, indicó.
Las reglas que permiten decir que no
El problema con Oncosalud no se limita al rechazo de medicamentos que sus planes prometen cubrir en su publicidad. También revela cómo funciona el sistema y los vacíos legales que, incluso después de aprobado el reglamento de la Ley Nacional del Cáncer, siguen afectando a los pacientes en el Perú.
Esa norma obligó a las aseguradoras privadas a garantizar una cobertura oncológica integral. El artículo 7.2 del reglamento lo dice así: las Instituciones Administradoras de Fondos de Salud Privadas, conocidas como IAFAS, deben cubrir de manera integral los tratamientos oncológicos reconocidos en guías clínicas internacionales.
Ese fue uno de los puntos que la Asociación Peruana de Entidades Prestadoras de Salud, integrada por Pacífico, Rímac, Mapfre, Sanitas y La Positiva, intentó cambiar en 2023 mediante una demanda de acción popular. No lo consiguió. Su pedido fue rechazado en 2025 en un juzgado.
Pero el caso de Oncosalud muestra que el problema no terminó ahí. Aunque también es una IAFAS no opera como una aseguradora tradicional. No vende pólizas de seguro, sino planes prepagados de salud. Y esa diferencia, que para muchos usuarios puede parecer menor, cambia las reglas del juego.
Mientras las aseguradoras son supervisadas por la Superintendencia de Banca, Seguros y AFP, Oncosalud está bajo la supervisión de Susalud, que se enfoca en proteger derechos en salud, pero no regula sus contratos de la misma manera. En la práctica, eso significa que sus coberturas, exclusiones y condiciones de acceso se apoyan en contratos y reglamentos internos definidos por la propia empresa.
Ahí aparecen listas de medicamentos, criterios de autorización y restricciones que no siempre coinciden con lo que una persona entiende cuando le ofrecen “cobertura total”.
El vacío se vuelve más evidente en la propia redacción del reglamento de la Ley Nacional del Cáncer. Aunque menciona a las IAFAS privadas, establece la cobertura integral en pólizas de seguros. Oncosalud, en cambio, ofrece planes oncológicos prepagados, que no son el mismo producto.
En ese detalle legal se abre un margen para que Oncosalud sostenga que ciertas obligaciones no le alcanzan de la misma manera. Es en ese espacio donde, en los últimos cinco años, al menos 273 denuncias de pacientes terminaron archivadas por la Superintendencia Nacional de Salud.
Frente a este vacío, la congresista Sigrid Bazán presentó en noviembre de 2025 un proyecto de ley para que la obligación de brindar una cobertura oncológica integral no se limite solo a las pólizas de seguros, sino que alcance también a los planes y programas de salud que ofrecen empresas como Oncosalud. Sin embargo, por los plazos legislativos, es poco probable que se discuta y apruebe antes del cambio de gobierno.
La modificación es clave. “De aprobarse, las IAFAS privadas tendrían que cubrir tratamientos contra el cáncer sin importar cómo llamen a sus productos. Es decir, no podrían excluir medicamentos alegando que se trata de un “programa” y no de una póliza de seguro”, explica Bazán en la sustentación de su iniciativa legislativa.
El proyecto también plantea que estas empresas incluyan dentro de sus coberturas, como mínimo, los medicamentos de alto costo aprobados por la autoridad sanitaria peruana, cerrando así uno de los problemas que hoy permite estas exclusiones.
Mientras tanto, muchos pacientes siguen enfrentando ese vacío, con su salud en juego.
Una lista perdida en una web
Oncosalud ha reconocido que la información sobre las exclusiones de sus programas oncológicos es compleja. En respuestas a Salud con lupa, la empresa aseguró que ha incorporado formatos más didácticos en sus canales de comunicación y que informa los cambios en las renovaciones anuales a través de los medios autorizados por los afiliados, principalmente el correo electrónico.
Sin embargo, documentos enviados por la propia empresa a la Intendencia de Protección de Derechos de Susalud muestran otra cara. En ellos, Oncosalud sustenta el rechazo de la cobertura de pembrolizumab en el caso de una usuaria que, pese a contar con un plan oncológico plus, denunció en 2025 que el medicamento no le fue cubierto.
Más allá del caso, estos registros revelan un problema de fondo en cómo se comunican las condiciones de sus programas. La empresa no cuenta con un documento que detalle de forma directa qué atenciones están excluidas. Emite cartas de garantía con lo que sí cubre, pero lo que queda fuera debe rastrearse en el contrato o en un listado disponible en su página web.
Acceder a ese documento no es sencillo. Requiere seguir una ruta poco clara de varios clics hasta llegar a un archivo en PDF. Salud con lupa lo comprobó durante esta investigación: esa dificultad persiste.
Y aun así, encontrarlo no resuelve el problema.Entenderla no es sencillo. Nadie contrata un programa oncológico sabiendo qué cáncer tendrá ni qué tratamiento va a necesitar. Pero la cobertura depende de listados con lenguaje clínico que una persona común difícilmente puede interpretar.

Oncosalud detalla lo que cubre, pero no explica de forma directa qué deja fuera, incluso en planes que presenta como “integrales” o “plus”. El usuario tiene que buscar, interpretar y seguir las actualizaciones por su cuenta.
Este punto fue clave para Susalud. En al menos un caso analizado, la Intendencia de Protección de Derechos de Salud determinó que Oncosalud no pudo demostrar que hubiera informado de manera clara y oportuna por qué un medicamento de alto costo como el pembrolizumab no estaba cubierto.
En diciembre de 2025, notificó a Oncosalud que el caso sería derivado a la instancia encargada de evaluar posibles sanciones. Hasta ahora, esa evaluación sigue en curso.
Pero incluso si llega una sanción, el problema de fondo se mantiene: pacientes que enfrentan un diagnóstico de cáncer y, al mismo tiempo, deben pelear por acceder a un medicamento. El miedo, la urgencia y el desgaste de atravesar la enfermedad mientras la cobertura prometida se diluye en reglas que no siempre son claras.