D
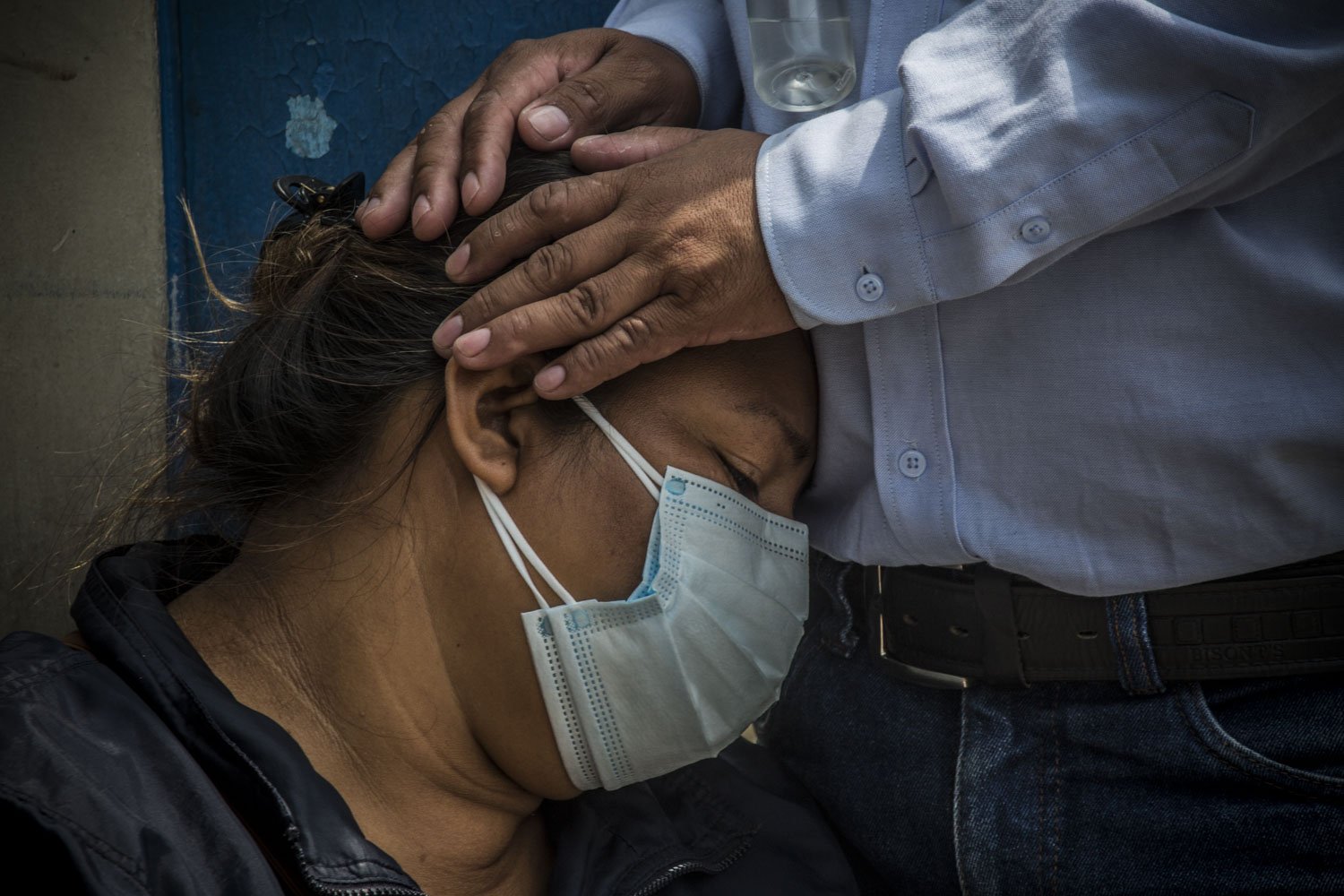
esde hace cinco días, Clementina Vidal espera que algún médico del Hospital San Juan de Lurigancho, en Canto Grande, le dé noticias sobre Óscar, su esposo, un jubilado de 65 años que llegó tosiendo el último sábado. Cinco días en los que Clementina —mascarilla negra, bolsa de mercado bajo el brazo— se ha apostado frente al área de emergencias, junto a su nuera, en unas sillas de plástico para saber cómo sigue el hombre con el que tuvo tres hijos.
Óscar fue internado al borde de la hipoxia, saturando 91 de oxígeno, y con un nivel de glucosa de 350 tras aguardar catorce horas por una cama. La enfermera le pidió su teléfono para mantenerla al tanto. Pero ya estamos jueves y su celular no ha sonado. No saben qué tratamiento está siguiendo, si está recibiendo oxígeno, si lo pasaron a UCI. Esta mañana Vanessa, su nuera, decidió quejarse a los gritos a ver si al menos para evitar el escándalo les decían algo. Funcionó. Hace cuarenta minutos el médico de turno se acercó a la entrada para decirles tras las rejas que Óscar está saturando 50 de oxígeno, y que es mejor prepararse para lo peor.
Lo peor está por ocurrir. “¡Quintana! ¡Quintana!”, dice ahora el médico, cubierto por un mameluco celeste. Clementina y Vanessa corren hacia las rejas y luego de escuchar unas cuantas palabras estallan. Óscar ha muerto. Es una nueva víctima del coronavirus. Una más. Murió en observación sin haber sido trasladado a la Unidad de Cuidados Intensivos. Clementina zapatea mientras Vanessa la abraza y entre los balbuceos alcanza a decirle un par de cosas al doctor, quien se da media vuelta. Entonces, Clementina corre hacia su silla y se desparrama. A su lado hay cuatro familias que cruzan los dedos para no ser los siguientes.
Al otro extremo de la entrada de emergencias, a menos de diez metros, se ha formado una cola con una veintena de personas que llevan dos horas y media esperando que les midan la temperatura, el nivel de oxígeno y de ser posible les hagan una prueba de descarte de Covid-19. Quince minutos después llegará una ambulancia con dos ancianos pegados a sus balones de oxígeno. Luego una señora robusta, de vestido floreado, ahogándose. Se sumarán al muchacho y las dos chicas que están siendo nebulizados detrás de un biombo. No es necesario que ningún portavoz del Gobierno afirme lo evidente: nos encontramos en la segunda ola. Una ola que si no la tomamos en serio, como dice la ministra de Salud, Pilar Mazzetti, podría arrollarnos.


San Juan de Lurigancho es uno de los distritos que ha presentado más contagiados durante la pandemia. En agosto, mes en el que el país alcanzó su pico de pacientes en camas UCI (1,553), registraba más de 25 mil casos. Por algo es el distrito con más Puntos Covid de la capital: 17 en total. Estos son centros de salud del primer nivel de atención que, si bien durante muchos años estuvieron enfocados en el ámbito materno infantil, en medio de la crisis debían ser una alternativa confiable para contener el virus. El principio se hizo más claro a medida que la situación se agravaba: si los establecimientos son capaces de atender la emergencia, los ciudadanos no tendrán la necesidad de trasladarse hasta los hospitales y, por lo tanto, los hospitales no colapsarán.
A estas alturas, a dos meses de cumplirse el primer año del Estado de Emergencia en el Perú, tendrían que estar debidamente implementados. Pero la realidad indica lo opuesto. El 30 de diciembre, la Contraloría General de la República emitió un informe donde halló 22 situaciones adversas en 38 establecimientos de salud de primer nivel de atención I-4 en Lima Metropolitana. Entre ellas, que el 76% no cuenta con ambulancias disponibles, el 45% no tiene salas de observación para atender emergencias, el 61% carece de los recursos para desarrollar la telegestión, el 37% no realiza actividades de desinfección y esterilización, y el 37% no posee ni siquiera un ambiente de cadena de frío para las vacunas. ¿Qué podemos esperar entonces de las pruebas de descarte, las unidades de oxígeno y el personal calificado?
Carencias graves ante la segunda ola
Fuente: Informe de orientación de oficio a los establecimientos de salud del primer nivel de atención I-4 de Lima / Contraloría General de la República
Como hemos aprendido en estos meses, un diagnóstico oportuno puede hacer la diferencia. No solo respecto al bienestar del paciente sino al de su entorno. Con las medidas necesarias, un diagnóstico preciso es capaz de evitar más contagios. Luego de ser uno de los pocos países en la región que apostó por las pruebas rápidas para detectar los anticuerpos a causa del SARS-CoV-2 y con la mala experiencia de los falsos positivos y los falsos negativos, el Ministerio de Salud dispuso el incremento de las pruebas moleculares (hisopado) en sus establecimientos. No obstante, la realidad nuevamente refleja lo contrario.
En un recorrido por ocho centros del primer nivel de atención de San Juan de Lurigancho —que pertenecen a la Dirección de Redes Integradas de Salud de Lima Centro, aunque se trate de Lima Este— y siete centros de salud de Lima Norte (Independencia, Los Olivos, Carabayllo, Comas y San Martín de Porres) encontramos que muy pocos cuentan con pruebas moleculares (hisopado). Es más, en algunos casos ni siquiera tienen pruebas rápidas. Solo realizan el triaje. Es decir, no pasan de la consulta.
En Caja de agua, según nos señala el personal de seguridad, no se realizan pruebas desde que inició el año. En el centro de Salud La Libertad ocurre algo similar. No le hacen pruebas a la población desde noviembre. Solo triaje en un ambiente al aire libre, en plena acera, cercado por unos palos de estacionamiento. En San Hilarión, un centro de salud ubicado entre un mercado y una losa deportiva, es peor: no ofrecen pruebas desde hace cinco meses. Todos ellos son centros de salud de atención primaria de categoría I-3 y a su vez Puntos Covid.
En el centro de salud Huayrona, en la calle Las Gemas, realizan ambas pruebas. La molecular si el paciente presenta síntomas en los primeros días y la rápida si ha pasado más de una semana desde la sospecha de contagio. En cualquier caso, no se las practican a todos los pacientes. “Hacer la prueba solo para confirmar si tiene Covid no hacemos. Solo si hay fiebre o un problema de saturación”, dice el médico asistente Pedro Quispe.
En el centro de salud Ganímedes, ubicado en la avenida El Sol, las pruebas moleculares se acabaron hace una semana por lo que están recurriendo a las pruebas rápidas. El centro de salud Cruz de Motupe, en el asentamiento humano del mismo nombre, lleva a cabo pruebas moleculares pero con el detalle de que solo atiende los martes a pesar de que sus horarios señalan que son de lunes a sábado. En Huascar XV, en la avenida Río Grande, el Alto Comisionado de las Naciones Unidas para los Refugiados (UNHCR) ha desplegado unas casetas en un descampado al costado del módulo de la tuberculosis, donde sí hacen la prueba del hisopado. Como vemos, una excepción. Lo usual es el déficit. Una escasez que obliga a los ciudadanos a buscar pruebas en los hospitales y en servicios privados antes que en el centro de salud más cercano a su vecindario. De esta manera se incumplen los protocolos pues la atención debería darse antes de que se agraven los síntomas debido a que no hay pruebas para todos.
Laboratorios de pruebas moleculares (PCR)
Fuente: INSSegún como puede observarse en el reporte virtual del Centro Nacional de Salud Pública, la cantidad de pruebas moleculares procesadas ha aumentado en relación con la primera ola. En mayo de 2020, el Perú llegaba a procesar 30 mil pruebas moleculares por semana. En diciembre estaba en capacidad de analizar 55 mil en ese lapso. En resumen: el incremento existe, pero sigue siendo insuficiente. La capacidad del Estado es limitada y lenta por varios factores: los 47 laboratorios públicos actualmente disponibles no están dentro de los servicios de salud que recogen las muestras, se tienen que enviar a los centros de procesamiento y registrarlas en un sistema en línea que tarda en promedio tres días en el mejor escenario. No tenemos personal para hacer y analizar más pruebas moleculares a todos los que la necesitan en el momento más oportuno. Así lo comprobamos en nuestro recorrido.


“Hoy hemos vuelto y tampoco hay. Me han dicho que me vaya a una clínica. Y no podemos. Es muy caro”, reclama Evelyn Mosqueira a las afueras de un local comunal, un sitio despintado con una puerta de madera, donde el centro de salud Santa Fe ha instalado su área Covid. Ella ha venido junto a su madre, Rosa Quispe, de 66 años, quien está mal de la garganta y tose seguido. Ambas viven en las alturas de las torres de Santa Fe, una zona cercana que puede verse alzando la cabeza. Son las 10 y media de la mañana del último martes y acaban de comunicarle por segundo día consecutivo que no será posible practicarle la prueba de descarte a su madre, porque ya se acabaron. “El primer nivel de atención tiene que tener la misma importancia que los hospitales”, ha dicho la ministra Mazzetti. Una afirmación que al parecer no ha dejado de ser un sueño lejano.
***
Es lunes y Sara Tellez espera fuera del Centro Materno Infantil México, en San Martín de Porres, desde las cuatro de la mañana. Sentada en una pequeña banca, llevada por ella, hace cola también por su hermano y su sobrina de 15 años, quienes esperan cerca en un carro para hacerse la prueba de descarte.
Sara lleva alrededor de una semana con dolor de cabeza y de garganta, además de malestar general. “Otras veces he venido y no he alcanzado. La primera vez vine a las 7 de la mañana, pero solamente atienden 20 personas cada día”, explica.
A poco de las 8 de la mañana, ya hay más de 20 personas en la cola pero aún no hay atención en el área Covid. Cuando las puertas se abren finalmente, un vigilante sale a pedirle a la gente que guarde el distanciamiento y les dice a todos que ese día no se realizarán pruebas de descarte.
“Señora, ¿no sabe leer? En la puerta están todos los letreros”, indica frente a los reclamos. Efectivamente, hay más de un letrero. Uno de ellos indica que la atención es de lunes a sábado de 8 a.m. a 1 p.m. Otro dice que los lunes “solo hay atención médica en Covid-19”. Ninguno dice explícitamente que los lunes no se realizan pruebas.




Sin embargo, en respuesta a Salud con lupa, la enfermera Minerva Corral aclara que, en realidad, sí tienen pruebas y se harán ese mismo día según lo ordene el doctor a cargo. “Lo que pasa es que la Diris nos envía generalmente 100 pruebitas a la semana, entonces tenemos que fraccionarlas de lunes a sábado”, explica. Finalmente, cuarenta personas recibirán un ticket para pasar por evaluación médica. Ahí serán atendidos por un médico de triaje, que determinará si les corresponde o no una prueba molecular.
De acuerdo al mapa de calor de Covid-19 elaborado por la Dirección de Redes Integradas de Salud (Diris) de Lima Norte, en diciembre de 2020 la zona alrededor del Centro Materno Infantil México presentaba una alta concentración de casos positivos. Sin embargo, actualmente, más allá de las pruebas y los medicamentos, este Punto Covid no tiene posibilidades de ofrecer a las personas contagiadas mayor atención.
***
Son las 9:30 de la mañana del último miércoles y Sara Zavala, de 40 años, espera junto a su esposo para hacerse una prueba de descarte de Covid-19 en el Hospital Marino Molina de Essalud en Comas. Visiblemente cansada, sale de la cola para sentarse bajo un poco de sombra y apoyarse en un poste por algunos minutos. Al malestar que siente, se suma el calor insoportable del sol.
Llegó a las 7 de la mañana y es una de las primeras personas en la cola fuera de la puerta 1 del hospital, pero al interior hay al menos siete personas que aún no han pasado por evaluación médica.

Salud con lupa pudo comprobar que al mediodía, Sara ya había pasado a la cola al interior del Hospital Marino Molina. A las 4 de la tarde —casi diez horas de espera después— por fin fue atendida, pero solo para recibir la noticia de que ya no había pruebas de descarte de Covid-19. Ni rápidas ni moleculares.
“Nos midieron la saturación, la frecuencia cardíaca, la temperatura. Luego la doctora nos revisó la garganta, nos mandó sacar algunos análisis”, cuenta Sara.
Desde hace unos días, Sara no tiene sensación de gusto y tiene la garganta inflamada, con una tos que no la abandona. Para tratar esos síntomas le recetaron paracetamol, azitromicina y acetilcisteina.
Pero según le dijeron, su caso no ameritaba que le hagan una prueba de descarte de Covid-19. “Me dijeron que regrese si no me pasaba lo de mi garganta”, indica.
En el tiempo que Sara y su esposo esperaban fuera del Hospital Marino Molina, la cola se reducía conforme un grupo de personas era vencido por el agotamiento y el sol. Luego, más personas llegaban y el ciclo empezaba nuevamente.
Acasio Romero, quien estaba antes que Sara en la cola, comenta a Salud con lupa que esta semana ya ha ido dos veces a este hospital para hacerse una prueba, rápida o molecular. Después de medio día esperando, la respuesta el martes y el miércoles fue la misma: no hay.
En julio del año pasado, cuando los casos de Covid-19 alcanzaban el pico más alto, Natalia Malpartida sospechó que se había contagiado. “Había tenido fiebre dos días, tenía dolor de cabeza y garganta”, señala. Al vivir con una familia grande, con personas mayores y un bebé, decidió que era necesario hacerse un descarte. Y pensando que los hospitales estarían saturados, se dirigió al Punto Covid más cercano a su casa, el Centro Materno Infantil Laura Rodríguez Dulanto, en Comas.
La respuesta que le dieron fue que ahí no tenían pruebas y que debía ir al Hospital de Collique. “Estuve casi una hora y media fuera del hospital y cuando llegué a ingresar, me midieron solamente la insuficiencia de oxígeno. Como estaba en ese momento en 97, si mal no recuerdo, me dijeron que me vaya a casa”, cuenta Natalia.
Pero antes de salir al centro de salud, ella había llamado a la Línea 113 del Ministerio de Salud (Minsa), y explicado cuáles eran sus síntomas y la situación en su familia. En ese momento se reportaba en los medios de comunicación la larga espera de las personas que llamaban pidiendo el descarte de Covid-19, así que no tenía muchas expectativas. Para su sorpresa, acudieron a su casa al día siguiente y le hicieron la prueba molecular. Natalia dio positivo.
II
Uno de los dos únicos balones de oxígeno del Puesto de salud Ayacucho, ubicado en la avenida Juana Isabel, en San Juan de Lurigancho, está en el baño, al lado del inodoro. El baño de pediatría para ser más exactos. “Tenemos pocos casos. Uno que otro. Pero si un paciente lo necesita ahí lo tenemos”, sostiene el médico asistente Haroldo Echevarría.
El Puesto de Salud Ayacucho no es un Punto Covid. Por su clasificación no está facultado para realizar pruebas moleculares ni para internamientos sino para derivar a pacientes con sospechas de la enfermedad. En su caso, al centro de salud Ganímedes. Sin embargo, como establecimiento del primer nivel de atención, tendría que estar preparado, por lo menos, para nebulizar y hacerle el triaje diferenciado a los vecinos de la zona.


Y no, no es así. Es la mañana del jueves 14 de enero, un día después de que el presidente Francisco Sagasti anunciara nuevas restricciones para hacer frente a la segunda ola de coronavirus en el país, y en el área destinada para examinar a los probables contagiados de Covid-19 un grupo de enfermeras está vacunando a adultos contra el tétano y a niños contra la hepatitis B. Un lugar abierto cubierto por dos toldos donde si en estos momentos un vecino con sospechas de coronavirus quisiera atenderse, compartiría el mismo espacio con ellos. En el caso de que requiera oxígeno medicinal debido a la reducción de sus niveles de saturación de oxígeno en la sangre, pues ya sabemos: habría que ir a buscarlo al baño.

El 4 de junio del año pasado, el uso medicinal del oxígeno fue declarado de interés nacional a través del Decreto de Urgencia N° 066-2020. En gran medida por la demanda, pero también para contrarrestar un mercado negro que en medio de la pandemia se aprovechó de la escasez y la desesperación para ofrecerlo a un precio muy por encima de su valor real. De acuerdo a un reporte del Indecopi publicado en octubre, un balón nuevo de 10 metros cúbicos podía costar alrededor de los S/. 1,442,20 soles en abril de 2020, en el segundo mes de la crisis. En ese mismo lapso de tiempo hubo inescrupulosos que sacando partido de la tragedia lo vendieron por encima de los dos mil soles.
Un negocio redondo si, como anota el repositorio de datos de la Universidad Johns Hopkins, un máximo de 23 533 peruanos necesitaron oxígeno medicinal para salvarse del Covid-19 entre marzo y el 22 de agosto. Hay que decir, además, que el Perú inició la pandemia con nueve plantas de oxígeno y en la actualidad posee 48 en funcionamiento en hospitales. Quintuplicó su capacidad. Pero no ha sido suficiente. Aún hay gente que ofrece balones de oxígeno de origen dudoso. Lo comprobamos llamando a uno de los tantos afiches colocados en los frontis de los centros de salud. Un afiche que ofrecía un balón de oxígeno de fierro de 10 metros cúbicos. “Trato directo contra entrega”, decía sin más.
Nos contestó un tal Alfredo quien suelto de huesos nos dijo que podía dejárnoslo en 4 mil soles. Mucho que más que el doble de su precio original. Evidentemente no lo respaldaba ninguna empresa. No existe un almacén dónde recogerlo. Alfredo nos pidió encontrarnos en la estación Los Postes de la Línea 1 del Metro de Lima. “Lleva el dinero en efectivo que no trabajamos con tarjetas”, aclaró. Un balón de oxígeno que, según él, le duraría un día y medio a mi paciente. “Tengo más por si lo necesitas”, dijo.
La infraestructura instalada de oxígeno en hospitales
Planta generadora de oxígeno
Sistema electromecánico diseñado para generar oxígeno para uso medicinal con una calidad mínima de 93% de pureza. A través de tuberías de cobre distribuye oxígeno medicinal a un servicio de salud y permite también la recarga de balones.
Tanque criogénico
Es un recipiente cilíndrico aislado térmicamente, destinado a almacenar oxígeno líquido y vaporizarlo para suministrarlo a un servicio de salud. Existen tres tipos: estacionario horizontal, estacionario vertical, y móvil. Por ser móvil necesita permisos y certificaciones especiales ISO y por eso le llaman ISOtanque.
Isotanque
Equipo móvil para transportar oxígeno en estado líquido.
Generador de oxígeno
Equipo portátil que funciona con energía eléctrica y está diseñado para concentrar el oxígeno del aire ambiental. Produce una fuente continua de oxígeno con una concentración de al menos 90 % y no debe ser usado si la concentración de este gas cae por debajo del 82 %.
Poco ha cambiado desde la primera ola. Como indica el mismo documento Indecopi “no todos los balones están acondicionados para el uso de oxígeno medicinal por lo que es un peligro que las personas las usen sin saber su procedencia dado que también pueden ser de uso industrial”. El control que se puede impartir al respecto es escaso. Según la Secretaría Técnica de la Comisión de Defensa de la Libre Competencia del Indecopi no pueden intervenir porque es una actividad ilegal. El Ministerio Público con el apoyo de la Policía Nacional es el llamado a actuar en estos casos.
El 19 de agosto de 2020 se publicó la resolución ministerial mediante la cual se acordó la inclusión del oxígeno medicinal de 93% de pureza. Hasta ese momento, existía una restricción impuesta por el Petitorio Nacional Único de Medicamentos Esenciales que solo le permitía a los hospitales públicos contratar suministros de oxígeno con un grado de concentración mayor al 99%. Restricción que favorecía a Praxair Perú S.R.L y Linde Gas Perú S.A., las dos empresas que concentraban el mercado de compras públicas de oxígeno medicinal. Un monopolio que impidió una competencia real.
Lo cierto es que ya a finales de junio, Víctor Zamora, por aquel entonces ministro de Salud, decía que luego de varias consultas con la Organización Mundial de la Salud “se había llegado al consenso de que es un oxígeno que no produce ningún efecto dañino a la salud”.
A pesar de ello, Indecopi —cuyo estudio culminó en octubre de 2020— concluyó que las entidades públicas continúan comercializando el oxígeno de 99,5% de pureza. Una complicación en el sentido de que el mercado concentrado de proveedores se ha mantenido en lugar de ampliarse.
***
El lunes 11 de enero, en el frontis de la Municipalidad de Independencia se inició una campaña de descarte de Covid-19 en coordinación con la Diris de Lima Norte. Ahí, la subgerenta de Salud del municipio, Yuly Calero, nos confirmó que la situación de los centros de salud en este distrito es similar a la de San Martín de Porres.
Si bien centros como Tahuantinsuyo Bajo y Ermitaño Bajo, cercanos a la Municipalidad de Independencia, son los que tienen mayor capacidad para realizar pruebas moleculares de descarte de Covid-19, tampoco están preparados para atender a pacientes con insuficiencia respiratoria.
“El oxígeno en los centros de salud de primer nivel es muy limitado. Ya cuando las personas empiezan a desaturar y requieren el oxígeno, se les está derivando a un centro de salud de mayor complejidad como los hospitales”, indica. En esa zona, serían derivados al Hospital Cayetano Heredia, indica Calero.

Lima Norte es la única zona de la capital con Centros de Oxigenación temporal (COT), como parte del primer nivel de atención. Están ubicados en el Rímac, Ancón y Carabayllo, y para acudir ahí es necesario ser referenciados desde otro centro de salud. Sin embargo, la capacidad de los COT en Rímac y Ancón no supera las 15 camas. Será el centro en Carabayllo —próximo a inaugurarse oficialmente— el que ofrecerá mayor ingreso: 51 camas con concentradores de oxígeno.
Salud con lupa se comunicó con el Hospital de Apoyo de Carabayllo, otro de los puntos destacados por la Diris Lima Norte para la provisión del gas medicinal a pacientes con casos leves de Covid-19. Un trabajador confirmó que era posible internar ahí a un familiar con baja saturación, dependiendo de qué tan crítica fuera su situación. Según indicó, incluso personas con saturación de 88% están siendo tratadas sin oxígeno. A pesar de que, como se sabe, el rango normal de saturación de oxígeno en la sangre debe oscilar entre el 95% y 100%.
El 7 de enero de este año se aprobó una norma técnica para que los servicios de atención primaria estén en capacidad de atender a pacientes con cuadros leves y moderados de Covid-19. Toda vez que garanticen suministro de oxígeno a los pacientes que lo requieran con equipos como cilindros, balones, concentradores o generadores de oxígeno medicinal y personal de salud entrenado para su uso. Esta norma reitera una disposición que se aprobó en julio de 2020, pero que no se cumplió.
III
El año no ha iniciado de la mejor manera precisamente. La llegada de la segunda ola ha pinchado la ilusión que suele traer cada nuevo año. Una bienvenida abrupta que parece alertarnos que el 2021 será tan duro como el 2020.
Un escenario así tendría que cogernos más unidos que antes, con la sabiduría de un año donde en algún momento nos convertimos en el país con la mayor mortalidad por Covid-19 en el mundo. No obstante, la segunda ola coincide con la huelga de una Federación Médica Peruana que viene reclamando airadamente mejores condiciones laborales y un presupuesto mayor. Una posición férrea, resultado de medidas gubernamentales que no han cambiado el panorama del sistema nacional de salud.
Los efectos de este descontento generalizado repercute en un gremio que acusa desgaste. Y también en el hecho de que no existe una estrategia común en el primer nivel de atención para atender el Estado de Emergencia.
Por ejemplo, aunque en octubre, el Ministerio de Salud publicó una resolución que dejó sin efecto la guía clínica que autorizaba el uso de ivermectina, hidroxicloroquina y azitromicina en el tratamiento de pacientes con coronavirus, en nuestro recorrido por establecimientos de Lima Norte y Lima Este constatamos que continúan recetándolas. Aun cuando diversos ensayos clínicos han demostrado su nula eficacia contra el SARS-CoV-2.
Pero las carencias del sector salud van más allá. A mitad de semana, el Colegio Médico del Perú denunció que en diciembre habían sido despedidos más de mil médicos contratados mediante el régimen CAS en el 2020 para hacerle frente a la crisis sanitaria, en Lima. Es más, a nivel nacional la cifra de médicos a quienes no se les renovó contrato se duplicó. Una inestabilidad laboral que en lugar de fortalecer el capital humano, lo ha debilitado.
Evolución de personal asistencial
| Marzo - 2020 | Noviembre - 2020 | Incremento | |
|---|---|---|---|
| Primer nivel | 86492 | 95681 | 9189 (10.6%) |
| Segundo nivel | 53468 | 67883 | 14415 (27.0%) |
| Tercer nivel | 51306 | 58217 | 6911 (13.5%) |
Si a ello le sumamos la merma producto del Covid-19, el escenario no es tan alentador. Según el Ministerio de Salud, el retiro de los profesionales de la salud mayores de 60 años y aquellos con alguna comorbilidad (diabetes, hipertensión u obesidad) supuso una baja del 35% del gremio. Déficit que no ha sido cubierto debidamente con los médicos comunitarios, ese elemento crucial que podría enlazar a los centros de atención primaria con la población. Una especialidad que se enseña en las facultades del Perú desde 1989.
Otro tipo de especialistas que el país necesita para superar la segunda ola son, indudablemente, los médicos intensivistas. Aquellos que poseen todas las competencias para implementar y comandar una Unidad de Cuidados Intensivos. Hoy que el país ha alcanzado nuevamente su tope de camas UCI y que los mensajes desesperados de gente desfalleciendo por no hallar una libre son cada vez más frecuentes, la escasez de estos especialistas nos golpea contra la pared.
Si bien antes de la pandemia contábamos con 276 camas UCI, haberlas multiplicado a 1,600 tampoco es una garantía de contención. Según la Organización Mundial de la Salud (OMS) cada país debería contar con diez camas UCI por cada 100 mil habitantes. Nuestra brecha todavía es muy grande. Actualmente contamos con 720 colegas intensivistas de los cuales solo 600 se encuentran en actividad, asegura Jesús Valverde, presidente de la Sociedad Peruana de Medicina Intensiva. “Formar un médico intensivista demora entre 3 y 4 años, y al año egresan alrededor de 40 colegas. Nosotros trabajamos con lo que hubo”, remarca.
En octubre pasado, cuando hubo un descenso de casos, el Ministerio de Salud envió 50 médicos de distintas especialidades a Lima para capacitarlos in situ en las Unidades de Cuidados Intensivos de los hospitales Dos de Mayo, Arzobispo Loayza, Villa El Salvador y Ate. “No pretendemos que sean intensivistas, pero sí que sean para nosotros una segunda línea de apoyo. ¿Que faltan más? Evidentemente”, insiste. El Perú necesitaría por lo menos 2 mil médicos intensivistas más, agrega.
“Nuestra capacidad de camas UCI llegó al 100%. Nos vamos a quedar con esos números por más equipos que compren. La solución por ahora no está en comprar más camas UCI sino en fortalecer el sistema hospitalario”, sostiene Jesús Valverde, quien propone adquirir sistemas de alto flujo, capaces de dotar de oxígeno de alta velocidad a los pacientes. La pelea ahora será en la cama hospitalaria.